Воспаление шейки матки во время беременности

Цервицит при беременности – это воспаление слизистой шейки матки. Имеет свойство длительное время не сопровождаться клиническими проявлениями. Поэтому присутствует опасность развития хронической формы. Чем оно опасно для мамы и плода рассказано в тексте.
Что такое цервицит
Болезнь возникает на фоне воспалительного процесса. Это сопровождается дискомфортом (особенно при половом акте), болезненностью, патологическими выделениями, нарушениями мочеиспускания.
Длительное время не возникают характерные признаки. Они проявляются при запущенной форме.
При отсутствии лечения острой стадии, развивается хроническая.
Она опасна, поскольку появляются эрозии, уплотнение эпителия, возрастает чувствительность к разным микробам.
Это заболевание, распространенное в гинекологии. Шейка выполняет защитную функцию от попадания возбудителей в матку.
При проникновении любых патогенных микроорганизмов во влагалище, создаются благоприятные условия для их развития.
Патология наблюдается у женщин в возрасте 18-45 лет, когда становится активной половая жизнь. Часто диагностируют, как вторичную болезнь, которая протекает без характерных проявлений.
У будущих мам возникает на фоне снижения защитных функций организма.
Воспаление связано с нарушением микрофлоры, из-за наличия патогенных микроорганизмов. Исключать специфический характер развития в связи с венерическими болезнями и вирусными возбудителями нельзя.
Причины
В период гестации организм женщины склонен к разным патологиям. Поэтому цервицит во время беременности встречается часто.
В основном причина связана со снижением иммунитета.
В организм проникают патогенные микроорганизмы и успешно развиваются на шейке.
Этому способствует флора в вульве:
- Вирусы. В большинстве случаев этиология связана с наличием вируса папилломы человека. Диагностировать его сложно, поскольку имеет слабо выраженную симптоматику.
- Хламидиоз. Хламидии повреждают флору влагалища, и она становится чувствительной к различным инфекциям.
- Трихомониаз.
- Грибковые инфекции. В основном развивается на фоне кандидоза. Нарушение микрофлоры появляется при приеме антибиотиков, гормональных сбоев.
- Условно-патогенные микроорганизмы. Бактерии из этой группы провоцируют воспаление влагалища.
- Местные контрацептивы. Приносят вред только при неправильном использовании. Например, неправильно установлены спирали.
- Непереносимость латекса. Встречается редко.
- Аборты.
- Иммунодефицитное состояние.
- Болезни мочеполовой системы. Особенно цистит и пиелонефрит.
- Бактериальный вагиноз. Часто проявляется в 1 триместре.
В большинстве случаев цервицит возникает на фоне венерических заболеваний. Поэтому для успешного лечения важно определить первую причину, изучить анамнез.
Симптомы
Воспаление шейки матки при беременности часто протекает бессимптомно до развития запущенной стадии.
Клинические проявления у каждой женщины могут быть разными. Это зависит от возбудителя патологического процесса, общего состояния здоровья, наличия хронических и сопутствующих заболеваний.
Основные симптомы:
- обильные выделения желтого цвета из влагалища с примесями гноя, слизи;
- резкое появление боли в области живота, которая отдает в прямую кишку;
- жжение;
- болезненность при мочеиспускании (это свидетельствует о распространении инфекции в уретру);
- при гинекологическом осмотре визуализируется выраженное покраснение, отечности, может быть кровоточивость;
- болевые ощущения во время полового акта.
Появление вышеперечисленных симптомов не влияет на самочувствие женщины. Хронический цервицит и беременность – нередкий тандем.
Важно своевременно проходить плановые осмотры, поскольку из-за отсутствия признаков, болезнь могут диагностировать случайно.
Диагностика
Патологию могут диагностировать в процессе комплексных обследований:
- Бактериологический посев. Для этого врач делает сбор выделений из цервикального канала и отправляет в лабораторию, чтобы узнать возбудитель инфекции. Посев делают в специальной флоре.
- Общий анализ мочи. Определить патологическое состояние можно по ее составу, поскольку существенно повышается количество лейкоцитов.
- Гинекологический осмотр. С помощью оптических устройств, врач оценивает состояние эпителия и слизистой шейки. Наличие покраснения, отечности, указывает на воспалительный процесс.
Кроме этого гинеколог должен изучить анамнез пациентки, исключить наличие сопутствующих заболеваний, выслушать жалобы. Учитывая эти данные, подбирается соответствующая терапия.
Лечение
В основе лечении должно быть купирование воспаление с помощью медикаментов.
Если у женщины обнаружен хронический цервицит и беременность уже имеет не маленький срок, врач подбирает местное и системное лечение.
После успешной терапии необходимо восстановить микрофлору влагалища:
- Суппозитории, мази на основе клотримазола, нистатина назначают при наличии кандидоза.
- При хламидиозе понадобится системная терапия антибиотиками из группы азитромицинов, макролидов, тетрациклинов.
- Трихомоназ лечат метронидазолом.
- При гонококках назначают антибиотики широкого спектра действия.
- Наличие вируса папилломы человека понадобится прием препаратов для коррекции иммунитета.
- Герпетическую инфекцию лечат средствами на основе ацикловира.
После окончания терапии важно восстановить микрофлору. Для этого назначают препараты с содержанием лактобактерий. Кроме этого понадобится правильное питание и контроль половой жизни.
В любом случае принимать лекарства можно только по назначению врача. Поскольку большинство медикаментов противопоказано при гестации, целесообразность их использования определяет гинеколог.
После родов можно использовать кардинальные терапевтические способы:
- прижигание с помощью уксусной, щавелевой, азотной кислоты;
- криодеструкция;
- лазерная вапоризация (рекомендуется перед планированием зачатия);
- радиоволновая терапия;
- хирургическое лечение (в основном применяют в процессе диагностики).
Методика актуальна в том случае, когда медикаментозная терапия не приносит желаемого результата.
Осложнение
Беременность при хроническом цервиците может иметь разный характер течения. Оказывает негативное влияние на развитие плода и саму гестацию.
Важно определить его наличие на раннем этапе развития, иначе могут возникнуть:
- выкидыш в первом триместре;
- замирание беременности;
- кровотечения на разных сроках;
- гипертонус матки.
Цервицит приводит к появлению осложнений в послеродовой период. Роды провоцируют распространение инфекции в матке. Это усложняет процесс лечения.
Возникновение последствий связано с состоянием иммунной системы пациентки. Простейшие микроорганизмы приводят к патологиям внутренних органов малыша.
Повышается риск внутриутробной гибели плода, смерти в первые месяцы жизни. Для женщины опасность сохраняется в послеродовой период. Если воспаление вызвано гонококками, и вовремя не проведена терапия, то инфекция распространится на яичники и приводит к их поражению.
На фоне данной патологи может появится истмико-цервикальная недостаточность. Это опасно возникновением выкидыша во втором и третьем триместре. Также появляется риск преждевременных родов, рождения малыша с маленьким весом.
Нередко обнаруживают появление дисплазии – предракового состояния шейки. Причина может скрываться в хронической стадии воспаления. Это негативно влияет на родовую деятельность и требует незамедлительного устранения. Может потребоваться госпитализация.
Что это цервицит у беременных должна знать каждая девушка. Будущая мама должна своевременно проходить осмотр у гинеколога. При запущенной форме могут развиваться опасные осложнения. Снизить риск их появления поможет эффективное и своевременное лечение.
Источник
Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
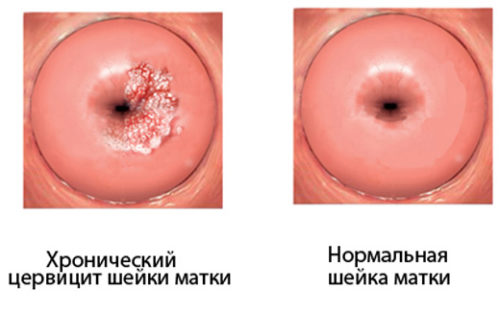
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.
При беременности случается первичное развитие цервицита на фоне падения иммунитета. В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий. Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.

Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.

Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.

Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.

Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.

Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.

Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде. В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей. После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.
Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
Видео: Признаки и лечение цервицита
Источник
Цервицит при беременности представляет собой воспалительный процесс, охватывающий шейку матки, ее канал и влагалищную часть слизистой оболочки. Заболевание протекает с яркой симптоматикой и требует обязательного лечения с применением комплекса средств. Патология опасна для плода, провоцирует ряд тяжелых последствий.

Причины и симптомы
Цервицит во время беременности возникает на фоне снижения защитных сил организма и при внедрении патогенной микрофлоры, которая попадает либо с током крови, либо половым путем. Возбудителями болезни являются хламидии, трихомонады, гонококки, гарднереллы, а также грибы и простейшие. Провоцирующими факторами цервицита служат:
- хронические заболевания, приводящие к снижению иммунитета;
- незащищенные половые контакты с носителем инфекции;
- воспалительные процессы в шейке матки;
- изменения рH микрофлоры влагалища.
 Симптомы цервицита у женщин в положении схожи с другими заболеваниями, передающимися половым путем. Главные признаки:
Симптомы цервицита у женщин в положении схожи с другими заболеваниями, передающимися половым путем. Главные признаки:
- обильные гнойные выделения из половых путей;
- боль во время мочеиспускания;
- дискомфорт при половом акте;
- зуд и жжение во влагалище.
Симптомы также зависят и от возбудителя инфекции. Если это гонококки, то признаки острого цервицита сопровождаются покраснением, иногда изъязвлением слизистой оболочки влагалища и шейки матки. Выделения мутнеют, приобретают сероватый оттенок, имеют неприятный запах. При наличии хламидий острая симптоматика может отсутствовать.
Если провокатором цервицита является ВПЧ, то на шейке матки образуются кондиломы. Герпетическая инфекция приводит к формированию сплошной эрозии, слизистая оболочка выглядит рыхлой.

Методы обследования
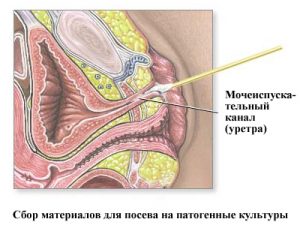 Цервицит у беременных определяют на основе комплекса исследований. Главные из них:
Цервицит у беременных определяют на основе комплекса исследований. Главные из них:
- Бактериальный посев. Выделения из цервикального канала врач отправляет на исследование для выяснения возбудителя инфекции. Посев производят в специальной среде.
- Анализ мочи. Наличие воспаления определяют по изменениям состава урины, уровень лейкоцитов резко повышается.
- Осмотр с помощью зеркал и микроскопа. Оптические устройства помогают гинекологу определить участки гиперемии и изменения эпителия.
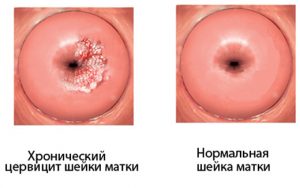
Хронический цервицит и беременность
Лечение хронического цервицита у женщин в положении важно, т. к. при прохождении через родовые пути ребенок может заразиться бактериальной флорой, которая быстро внедрится в еще неокрепший организм. Развивается хламидийная пневмония, высок риск отставания в развитии. Со временем заболевание имеет тенденцию к распространению.
 Инфекция может проникнуть через цервикальный канал в полость матки и принести вред плоду, приводя к аномалиям внутренних органов. Хроническое течение воспалительного процесса удастся распознать только при исследовании, т. к. симптоматика может отсутствовать или проявляться слабо.
Инфекция может проникнуть через цервикальный канал в полость матки и принести вред плоду, приводя к аномалиям внутренних органов. Хроническое течение воспалительного процесса удастся распознать только при исследовании, т. к. симптоматика может отсутствовать или проявляться слабо.
Воспаление органов малого таза при беременности провоцирует снижение защитных сил организма, нередко присоединяются другие заболевания, способствующие ухудшению состояния женщины.
Особенности лечения
Воспаление шейки матки при беременности необходимо устранить как можно раньше, только в этом случае минимизируется отрицательное воздействие на плод. Тактика лечения зависит от возбудителя инфекции. На ранних сроках беременности применяют препараты только местного действия, иначе можно нанести непоправимый вред плоду. Для терапии используют свечи, оказывающие противовоспалительное действие.
Лечение цервицита при беременности включает применение средств для подавления патогенной флоры. Чаще всего назначают:
-
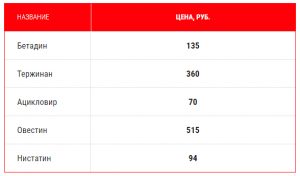 Противогрибковые препараты: Гексикон, Ливарол, Пимафуцин и др. Данная линейка средств позволяет избавиться от кандидозной инфекции. Количество суппозиториев определяет врач в зависимости от срока беременности.
Противогрибковые препараты: Гексикон, Ливарол, Пимафуцин и др. Данная линейка средств позволяет избавиться от кандидозной инфекции. Количество суппозиториев определяет врач в зависимости от срока беременности. - Противомикробные свечи широкого спектра действия: Бетадин, Тержинан, Клион Д. Применение препаратов из группы антисептиков возможно во втором триместре. Свечи оказывают противовоспалительное действие при цервиците. Активны против вирусов, простейших и бактерий.
- Иммуностимулирующие средства. Чаще всего назначают свечи Виферон, которые способствуют подавлению активности вирусов.
При наличии воспалительного процесса шейки матки у беременной женщины половому партнеру необходимо также провести обязательное лечение.
Во время терапии следует воздержаться от секса. Дополнительно важно нормализовать распорядок дня. Гигиена половых органов должна проводиться регулярно.
 Если возбудителем воспалительного процесса является грибок, то следует уменьшить потребление сладостей в рационе. Желательно включить в меню больше овощей и фруктов. Если выделения обильные, а цервицит прогрессирует, то во втором триместре беременности могут быть назначены антибиотики. Лекарство подбирает только врач после оценки риска и пользы для женщины и плода.
Если возбудителем воспалительного процесса является грибок, то следует уменьшить потребление сладостей в рационе. Желательно включить в меню больше овощей и фруктов. Если выделения обильные, а цервицит прогрессирует, то во втором триместре беременности могут быть назначены антибиотики. Лекарство подбирает только врач после оценки риска и пользы для женщины и плода.
Дополнительным способом лечения являются народные средства. При беременности можно использовать травы, но только для наружного применения. Чтобы снизить интенсивность воспаления, применяют отвар ромашки для подмывания наружных половых органов. На 2 ст. л. сырья достаточно 1 л кипятка. Варить ромашку нужно не более 10 минут. Затем жидкость остудить и профильтровать. Использовать для подмывания 2 раза в день.
Дегтярное мыло можно применять при наличии грибов и бактерий. При этом следует подмываться, используя данное средство, не чаще 1 раза в день, т. к. оно оказывает на слизистую подсушивающее действие.
 Хороший эффект дает спринцевание отваром дубовой коры. Для этого 1 ч. л. сырья необходимо проварить в 1 л кипятка не менее четверти часа. Затем профильтровать, остудить и спринцеваться 2 раза в день. Любой метод народного лечения, применяемый при беременности, необходимо обязательно обсудить с врачом.
Хороший эффект дает спринцевание отваром дубовой коры. Для этого 1 ч. л. сырья необходимо проварить в 1 л кипятка не менее четверти часа. Затем профильтровать, остудить и спринцеваться 2 раза в день. Любой метод народного лечения, применяемый при беременности, необходимо обязательно обсудить с врачом.
Последствия болезни
Цервицит оказывает непосредственное влияние как на течение беременности, так и на развитие плода, поэтому важно распознать заболевание на начальных этапах развития. Последствия патологии:
- выкидыш на ранних сроках;
- замирание беременности;
- кровотечения во втором триместре;
- появление высокого тонуса матки.
Влияя на беременность, цервицит становится главной причиной возникновения послеродовых осложнений. Появление младенца на свет провоцирует распространение инфекции вглубь тела матки, что может привести к ряду тяжелых последствий. Возникновение осложнений во время беременности зависит от состояния иммунной системы женщины. Грибковая инфекция и условно-патогенная микрофлора редко приводят к опасным последствиям. Наличие простейших, напротив, способствует развитию патологий внутренних органов ребенка.
Заболевание повышает риск мертворождения и смерти в первые месяцы жизни. Последствия опасны и для женщины, у которой осложняется послеродовый период. Шейка матки может плохо сокращаться и требуется дополнительное вмешательство. Цервицит, вызванный гонококками и не вылеченный во время беременности, распространяется на яичники, провоцируя их воспаление и спаечные процессы в фаллопиевых трубах.
Источник
