Внутрипротоковая папиллома молочной железы при беременности
Папилломы при беременности — это образования, которые в большинстве случаев приносят женщине моральный дискомфорт ввиду своего неэстетичного вида на коже. Но когда речь заходит о внутрипротоковой папилломе при беременности, ситуация в корне меняется. Ведь при болезни Минца, как ещё называют развитие образований в протоках молочных желез, женщина может испытывать физическую боль, а в запущенных состояниях образование перерождается, вызывая рак груди. Заболевание не должно омрачать прекрасный период ожидания ребенка и материнства, поэтому каждая женщина должна знать о возможных причинах, симптомах и методах лечения патологии, а также соблюдать общие рекомендации по профилактике заболевания.
Симптомы внутрипротоковой папилломы при беременности

На фото выделения из соска при внутрипротоковых папилломах во время беременности
Папилломы во время беременности — не такая уж и редкость, как кажется на самом деле. Но если образования на коже при тщательном визуальном осмотре можно обнаружить в виде небольших кожных уплотнений, то внутрипротоковые папилломы при беременности на начальном этапе протекают бессимптомно. Местом локализации таких образований являются протоки молочных желез, которые в свою очередь готовятся к лактационному периоду после беременности. Таким образом, самостоятельное обнаружение заболевания, скрытого от внешнего осмотра, осложнено.
И всё же, существует ряд симптомов, появление которых дает повод для внепланового посещения врача:
- Выделения из соска. На начальном этапе роста внутрипротоковой папилломы во время беременности такие выделения незначительны, но по мере прогресса заболевания их количество увеличивается, а консистенция, цвет и запах меняются, приобретая зеленоватый оттенок, нередко с неприятным ароматом. Этот симптом ярко свидетельствует о сопутствующих инфекциях. Такие выделения в большинстве случаев появляются на одной груди.
- Болезненность при прикосновении к груди. Этот симптом непериодичен. Такие ощущения появляются в фазах активного роста папилломы и характеризуются женщинами как покалывание в груди.
- Отечность молочной железы или опухание соска. Яркое свидетельство инфекционных процессов в протоках молочных желез, является косвенным симптомом внутрипротоковой папилломы при беременности. Воспалительные процессы также могут провоцировать общую слабость, повышение температуры, недомогание.
Нередко при повреждении папиллярных образований появляются кровянистые выделения из соска. А с развитием заболевания пальпация груди покажет наличие внутри округлых узелков, так как папиллома увеличивается в размере от 1 мм в диаметре до 2 см.
В зависимости от места разрастания структуры выделяют центральную, ареолярную и периферическую папиллому. Женщине для самоконтроля следует проводить пальпацию всех участков молочной железы. Но также следует учесть, что образования могут быть множественными. То есть, обнаружив папилломы при беременности, к примеру, в центральной области молочной железы, следует прощупать и другие участки груди.
Важно! Внутрипротоковые папилломы при беременности относятся к предраковому состоянию, их повреждение приводит к малигнизации.
- Читайте также, как выглядят бородавки на сосках при беременности
Причины возникновения новообразований

Внутрипротоковые папилломы чаще диагностируются у женщины 45-55 лет в период климакса, что связано с гормональными перестройками организма. Однако не следует забывать, что во время беременности и лактации организм женщины также испытывает не меньшие нагрузки и гормональные колебания.
Развитию внутрипротоковой папилломы при беременности также способствует тесное нижнее белье. Нередко женщины не уделяют должного внимания подбору одежды в ответственный, но сравнительно недолгий период, продолжая носить белье, приобретенное до зачатия ребенка. Давление на мягкие ткани может привести к повреждению патогена и вторичному инфицированию, что во время вынашивания ребенка крайне нежелательно.
Росту образования способствуют также вредные привычки, избыточный вес женщины, увлечение вредной пищей и постоянные стрессы. Но исследование заболевания и причин, его вызывающих, продолжается до сих пор.
Установлено, что присутствие в анамнезе ближайшей родственницы (матери или бабушки) женщины диагноза «болезнь Минца» существенно повышает риск развития внутрипротоковой папилломы в период беременности. О подобной клинической картине родственниц женщине необходимо сообщить своему акушеру-гинекологу.
- Читайте также, почему появляются бородавки на груди во время беременности
Особенности диагностики

Внутрипротоковая папиллома и беременность — опасное сочетание для женщины. Нестабильный гормональный фон становится причиной активного роста образования. Но и после родов в период лактации рост папилломы не прекращается. Крупное образование способно закупорить протоки молочных желез, став причиной мастопатии и других осложнений.
Ранняя диагностика позволит избежать критичных сценариев, поэтому при подозрении на папиллому при беременности пациентку отправляют к маммологу и онкологу.
Для корректной диагностики проводятся:
- УЗИ молочной железы;
- маммография (в период беременности, только если врач посчитает процедуру необходимой);
- цитология выделений из соска.
Дополнительно могут браться анализы крови и мочи для оценки общего состояния здоровья женщины. Устанавливается состояние иммунной системы.
Важно! Правильная диагностика папиллом при беременности крайне важна для состояния женщины, хотя заболевание в большинстве случаев не является опасным для плода.
Лечение внутрипротоковой папилломы у беременной

При беременности с внутрипротоковыми папилломами в молочной железе принято придерживаться выжидательной тактики. И если в обычном состоянии могут рекомендоваться как оперативные, так и консервативные методы, то при отсутствии прогресса патологии в период гестации врачи рекомендуют не предпринимать никаких действий. Заболевание не носит стремительный характер, поэтому в большинстве случаев активное лечение может быть отложено до родов и окончания периода лактации.
Однако оперативное вмешательство будет рекомендовано даже при беременности, если папиллома:
- увеличивается в размерах;
- развивается в обеих молочных железах;
- вызывает сильные болезненные ощущения.
По возможности операцию проводят в первом триместре или уже после родов. Процедура относится к малоинвазивным, хотя убираются не только патогенные ткани, но и их окружение. Иссеченные ткани подвергаются дальнейшему обследованию для определения характера образования (доброкачественный или злокачественный). Стоимость процедуры будет зависеть от многих факторов.
Удаление внутрипротоковой папилломы сопровождается умеренными болевыми ощущениями. Такое состояние может сохраниться до 2 недель с постепенным уменьшением болезненности. Однако, если по истечении указанного срока боль не прошла, необходимо снова посетить маммолога. Повторный визит к врачу осуществляется через 2 месяца, а затем каждый квартал. Систематические обследования необходимы для своевременного обнаружения рецидивов заболевания, а также предотвращения развития рака груди.
Важно! Строго запрещено применять методы народной медицины при внутрипротоковых папилломах во время беременности. Самолечение может быть опасно как для самой женщины, так и для будущего ребенка. Вопреки расхожему мнению, многие домашние составы не так уж безопасны, тем более в такой чувствительный для женщины период, как беременность. Во избежание осложнений любые действия необходимо осуществлять только после консультации с врачом.
Профилактика новообразований

Если наступает плановая беременность, то ещё на этапе подготовки к вынашиванию ребенка и родам доктор предложит провести диагностику организма на наличие вирусных инфекций. Перед планируемым зачатием обнаруженные патогенные структуры, по рекомендации врача, будут удалены.
Для профилактики возникновения внутрипротоковых папиллом во время беременности женщине также рекомендуется:
- нормализовать питание;
- отказаться от вредных привычек;
- больше отдыхать и гулять на свежем воздухе;
- избегать переутомления и стрессов;
- подбирать нижнее белье и одежду в соответствии с новыми параметрами тела.
Будущей матери также необходимо самостоятельно пальпировать грудь, а на плановых визитах к акушеру-гинекологу обращать внимание доктора на возможные изменения структуры и формы молочных желез.
В целом профилактические меры против внутрипротоковой папилломы при беременности нельзя назвать специфическими. Однако специалисты отмечают, что у женщин с хорошим иммунитетом даже в период гормональных перестроек, связанных с беременностью, вероятность развития таких патологий существенно ниже, чем у пациенток с ослабленными защитными функциями.
Смотрите видео о лечении внутрипротоковой папилломы при беременности:
Внутрипротоковая папиллома при беременности может стать как просто симптомом ослабленного иммунитета, так и предвестником крайне опасного состояния — рака молочной железы. И хотя образование не станет препятствием для вынашивания здорового ребенка, физиологическое состояние накладывает свои ограничения на лечение женщины. При обнаружении папилломы во время беременности пациентке будет рекомендовано ожидать родов и завершения периода лактации, но даже если операция пройдет раньше указанного срока, опытные врачи сделают всё возможное для нормализации здоровья женщины с минимальными последствиями для малыша. При таком диагнозе крайне важно строго соблюдать все рекомендации профессионалов, а также придерживаться профилактических мер заболевания, не игнорируя опасное предраковое состояние.
- Статья по теме: Во время беременности появились папилломы на груди, что делать
Источник
Дата публикации 30 января 2020Обновлено 30 января 2020
Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
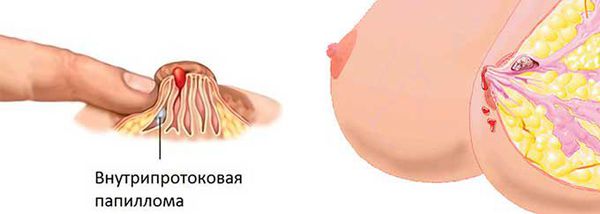
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9].
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6];
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2];
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
- сахарный диабет, болезни щитовидной железы;
- раннее начало менархе, поздний климакс;
- ожирение или избыточная масса тела;
- неправильное применение гормональной контрацепции [6].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5].
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7]. Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5].
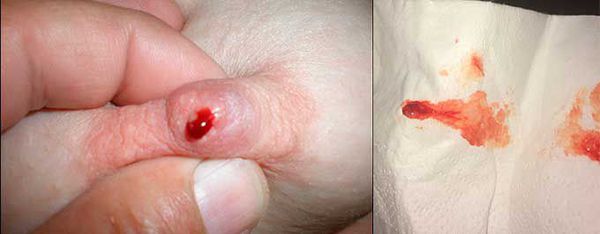
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6].
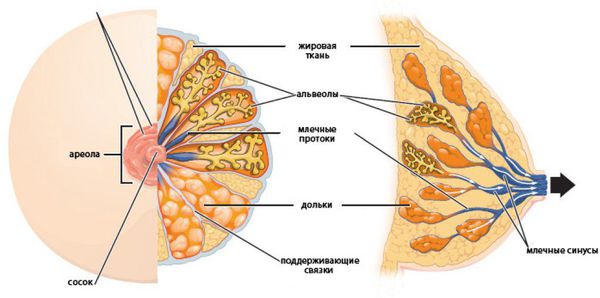
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8].
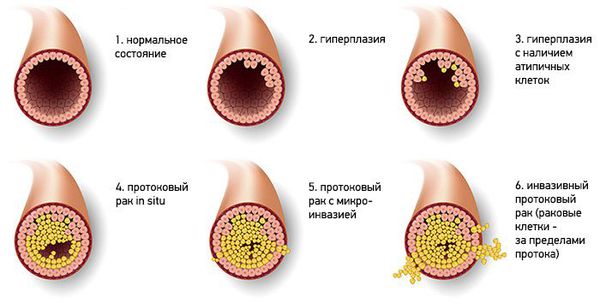
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5].
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9].

Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8].
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10].
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11]. При атипической гиперплазии риски повышаются в 3-5 раз [10].
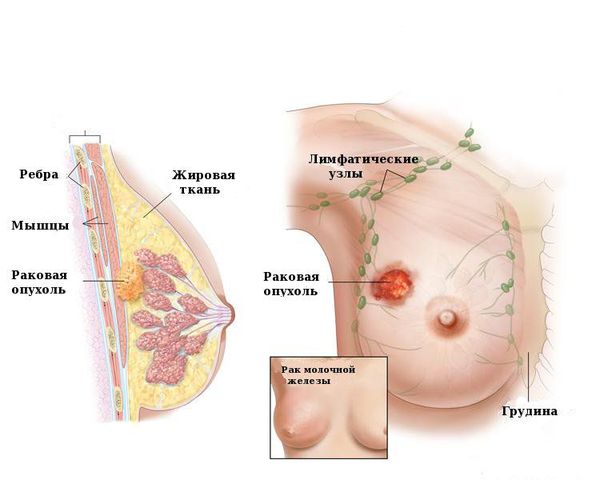
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5].
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9].
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7].
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография. При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.
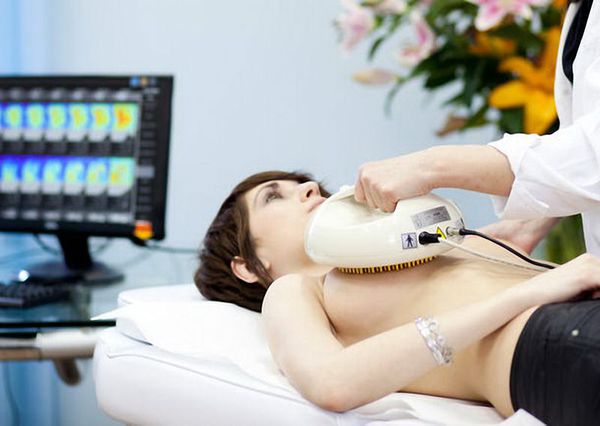
Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1].
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3].
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5].
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
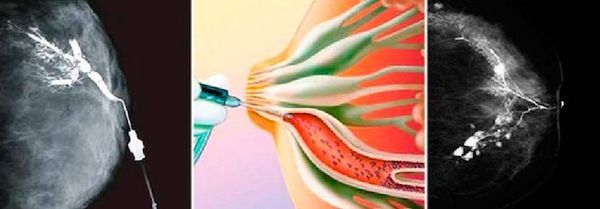
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5].
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9].
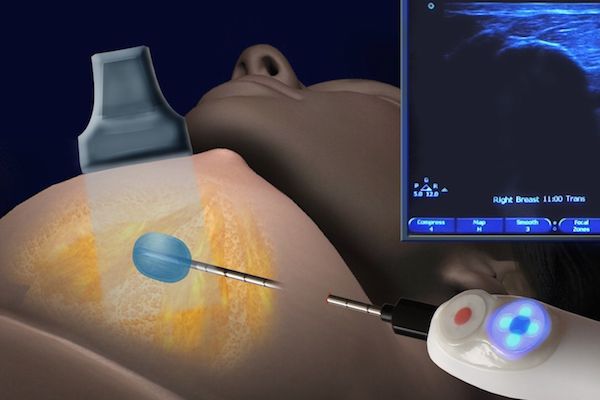
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5].
Операция у женщин после 45 лет проводится в обязательном порядке, даже при доброкачественном характере процесса. Исследователи предлагают следующий подход: если по результатам вакуумной биопсии подтверждается типичная гиперплазия, опухоль можно удалить посредством вакуума, но используя зонд G8-11 [9].
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
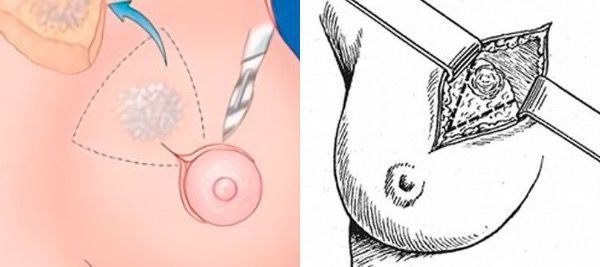
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4].
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12].
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7].
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2].
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
Источник
