Умеренная преэклампсия при беременности что это
Дата публикации 12 декабря 2017Обновлено 29 октября 2020
Определение болезни. Причины заболевания
Преэклампсия — осложнение второй половины беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью.[1]
По сути, причиной преэклампсии является беременность: именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения. Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%).[2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%.[3]
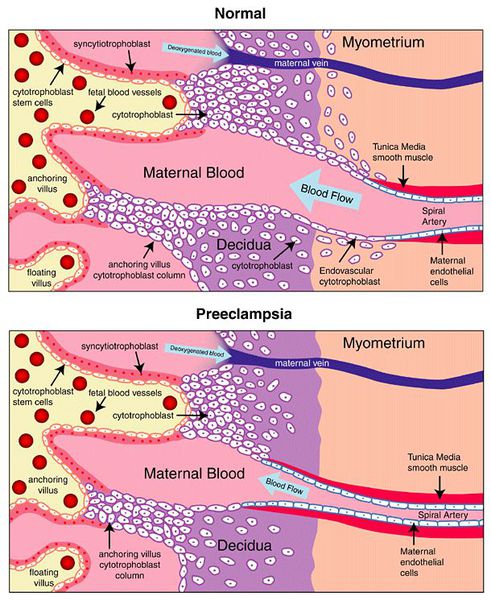
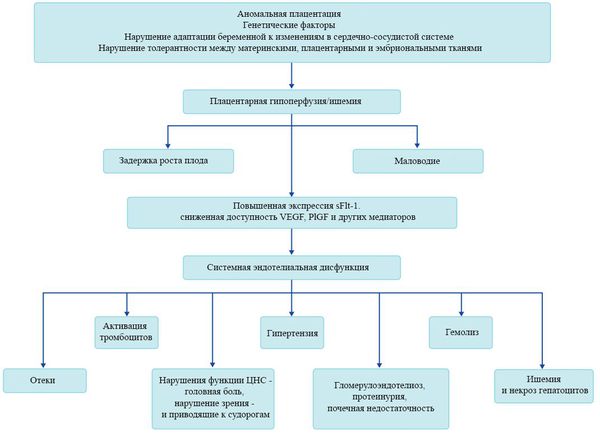
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме.[4][5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
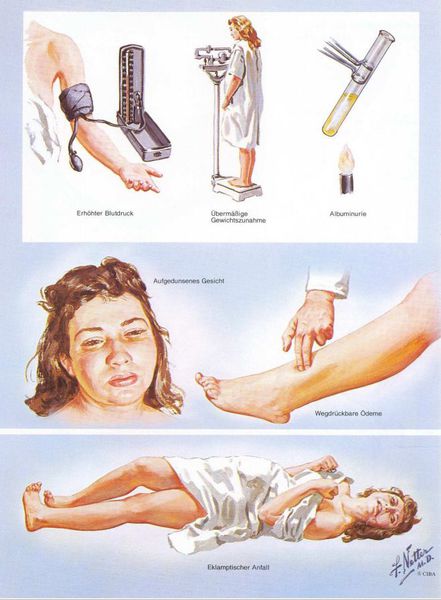
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений.[1]
3. Отечный синдром
Триада признаков, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек).[6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии.[7]
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия.[8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия.[9]

При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности.[10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
| Умеренная преэклампсия | Сочетание двух основных симптомов: I. Систолическое АД 141-159 мм рт. ст. и/или диастолическое АД,91-99 мм рт. ст. при двукратном измерении с интервалом 6 часов II. Содержание белка в суточной моче 0,3 гр. и более |
|---|---|
| Тяжелая преэклампсия | I. Цифры АД 160/100 мм рт. ст. и выше, измеренного как минимум дважды с интервалом 6 часов в горизонтальном положении беременной и/или II. Протеинурия 5 грамм в сутки и более или 3 грамма в отдельных порциях мочи, полученных дважды с разницей 4 часа и более и/или присоединение к симптомам умеренной преэклампсии хотя бы одного из следующих: – олигурия, 500 мл в сутки и менее; – отек легких или дыхательная недостаточность, (цианоз); – боль в эпигастрии или правом подреберье, тошнота, рвота, ухудшение функции,печени; – церебральные нарушения (головная боль, нарушение сознания, ухудшения зрения — фотопсии); – тромбоцитопения (ниже 100х109/мл); – выраженная задержка роста плода; – начало до 32-34 недель и наличие признаков фетоплацентарной недостаточности. |
| Диагноз тяжелой преэклампсии устанавливается при наличии: – двух основных критериев тяжелой степени (АГ и протеинурия) или – одного основного критерия любой степени и дополнительного критерия. Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии. | |
Осложнения преэклампсии
Основные осложнения преэклампсии:
- гипертоническая энцефалопатия;
- геморрагический инсульт;
- субарахноидальное кровоизлияние;
- преждевременная отслойка плаценты (7-11%);
- ДВС-синдром (8%);
- острая гипоксия плода (48%) и внутриутробная гибель плода;
- отек легких (3-5%);
- легочно-сердечная недостаточность (2-5%);
- аспирационная пневмония (2-3%);
- нарушения зрения;
- острая почечная недостаточность (5-9%);
- гематома печени (1%);
- HELLP-синдром (10-15%);
- послеродовый психоз.
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые (лет) |
| Паритет беременности | повторнобеременные | первобеременные |
| Появление клинических признаков | до 20 недель | ≥ 20 недель |
| Степень АГ | умеренная или тяжелая | умеренная или тяжелая |
| Протеинурия | отсутствует | обычно имеется |
| Прибавка массы тела | постепенная | значительная за короткий период времени |
| Мочевина сыворотки крови более 5.5 гр/л (0.33 ммоль/л) | редко | имеется практичеcки всегда |
| Гемоконцентрация | отсутствует | имеется при тяжелой степени |
| Тромбоцитопения | отсутствует | имеется при тяжелой степени |
| Печеночная дисфункция | отсутствует | имеется при тяжелой степени |
| Офтальмоскопическая картина | артериовенозные перекресты, экссудаты | спазм, отек |
| Гипертрофия миокарда левого желудочка | очень часто | редко |
Лечение преэклампсии
1. Родоразрешение — наиболее эффективный и единственный патогенетически обоснованный метод лечения.[1]
- При умеренной преэклампсии беременную следует госпитализировать, чтобы уточнить диагноз и провести тщательный мониторинг ее состояния и плода, но при этом возможно продолжение вынашивания до 37 недель. При ухудшении состояния матери и плода показано родоразрешение.
- При тяжелой преэклампсии нужно сначала стабилизировать состояние матери, а затем решать вопрос о родоразрешении, желательно после проведения профилактики респираторного дистресс-синдрома плода, если беременность менее 34 недель.
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
- Метилдопа (допегит) — антигипертензивный препарат центрального действия, α2-адреномиметик (препарат первой линии);
- Нифедипин — блокатор кальциевых каналов (препарат второй линии);
- β-адреноблокаторы: метопролол, пропранолол, соталол, бисопролол;
- По показаниям: верапамил, клонидин, амлодипин.
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
- выявление женщин, входящих в группу высокого риска;
- качественное ведение беременности до клинических появлений осложнения беременности;
- адекватная тактика после клинической манифестации акушерского осложнения.
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии:[2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
6. сахарный диабет;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
11. ожирение;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов.[11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии.[12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии:[1][2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (<600 мг в день) назначают препараты кальция — не менее 1 гр. в день. Среднее потребление кальция в России 500-750 мг/сутки, а современная физиологическая суточная норма для беременных составляет не менее 1000 мг.
Источник
Преэклампсия — гестоз с тяжелым течением, который возникает после 20 — 28 недели беременности. Сопровождается преимущественным поражением центральной нервной системы, хотя страдают остальные органы и системы. При отсутствии лечения переходит в эклампсию — угрожающее состояние. Что значит преэклампсия, как не допустить осложнений — рассказываем в статье.
Содержание статьи
Что такое преэклампсия
Причины
Симптомы
Виды и формы преэклампсии
Как лечить
Возможные осложнения
Что такое преэклампсия
Преэклампсия — тяжелая форма гестоза беременных, развивается на поздних сроках, примерно в 28 недель. Может возникнуть и во время родов, и после них, поэтому весь этот период необходим мониторинг артериального давления, проведение анализов мочи и контроль коагулограммы.
Патологии предшествуют легкие формы гестоза. Бывают ситуации, когда преэклампсия остается нераспознанной, а сразу наступает эклампсия — критическая форма гестоза, которая сопровождается судорожным синдромом, может привести к потере сознания и коме.
Причины
Механизм развития преэклампсии заключается в нарушении взаимодействия «мать—плацента—-плод» и возникновении острого эндотелиоза, спазма сосудов, которые находятся в плаценте. Затрагиваются также ткани головного мозга женщины: сосудистые нарушения приводит к повреждению клеток, нарушению обменных процессов в нейронах, развитию повышенной чувствительности нервных клеток. Поражение подкорковых структур головного мозга проявляется вегетативными нарушениями: нарушение ритма сердца, головокружение, ощущение нехватки воздуха, головокружение, потливость.
В патологический процесс вовлекаются также корковые отделы, что приводит к пирамидной недостаточности. Результатом этих нарушения являются развитие патологических рефлексов, судорожная готовность. Если не проводятся коррекционные мероприятия, патология поражает стволовые отделы. Сосудистые расстройства развиваются и во внутренних органах: легких, печени, почках. Меняется свертываемость крови, что еще больше ухудшает кровоток и отягощает прогноз.
Единого мнения по поводу причин преэклампсии не существует. Одна из версий — перестройка организма при беременности и патологическая реакция на этот процесс. Среди других версий заслуживают внимания:
- Иммунная — подразумевает попадание антигенов плода в кровеносную систему будущей мамы и выработку антител иммунной системой. Таким образом образуются иммунные комплексы, в ответ на них активизируются защитные функции с развитием сосудистых нарушений;
- Наследственная — склонность к патологии передается по материнской линии. При обследовании выявляются дефекты в генах;
- Плацентарная — причиной патологии считается сбой на этапе имплантации и формирования плаценты, что в дальнейшем приводит к спазму маточных артерий, ухудшению кровотока в ворсинках, гипоксию и повреждению эндотелия;
- Кортико-висцеральная теория подразумевает связь преэклампсии с нарушением контакта между корой и подкорковыми отделами головного мозга. Вследствие этого ухудшается гемодинамика. Доказательством этой версии является связь патологии со стрессом.
Непосредственной причиной болезни является неадекватная терапия нефропатии, водянки беременных или отсутствие эффекта от их лечения. При этом патологические механизмы продолжают действовать и болезнь прогрессирует.
В группе риска находятся беременные подростки и женщины с поздней беременностью, многоплодной беременностью, ожирением, заболеваниями почек и печени, артериальной гипертензией, сахарным диабетом, коллагенозами, антифосфолипидным синдромом, и те женщины, которые в прошлом вынашивали ребенка на фоне преэклампсии.
Симптомы
Преэклампсия является следующей стадией после нефропатии, которая протекает с артериальной гипертензией, отеками, головокружением, нарушениями сна, слабостью, эмоциональной неустойчивостью. К ним присоединяются симптомы поражения центральной нервной системы и повышенного внутричерепного давления: беременную беспокоят сильные головные боли, усталость, тяжесть в голове. Меняется ее поведение: она становится медлительной, теряет связь с реальностью. Характерны бессонница или наоборот, сонливость, тремор пальцев рук, повышенная потливость стоп и ладоней.
У некоторых женщин появляются такие симптомы, как мушки перед глазами, светобоязнь, туман, двоение в глазах, сужение полей зрения. Могут беспокоить боли в животе, тошнота и рвота. При тяжелой преэклампсии появляются бред, галлюцинации, подергивания и дрожание мышц, мелкоточечная сыпь. Симптомы держатся не дольше 4 суток. В дальнейшем они или купируются под действием терапии, или усиливаются, переходя в эклампсию.
Виды и формы преэклампсии
Выделяют несколько видов патологии в зависимости от степени тяжести:
- Умеренная преэклампсия;
- Средняя преэклампсия;
- Тяжелая преэклампсия.
В зависимости от степени тяжести выбирают тактику ведения. Умеренная и средняя преэклампсия сопровождаются артериальной гипертензией немного выше 140/110 мм рт.ст., отеками ног, лица, протеинурией 0,3–0,5 г/л. При средней форме признаки более выражены, могут быть обмороки. Если проанализировать анамнез, характерно наличие почечной недостаточности до беременности.
Течение этих форм не выраженное, состояние остается более или менее удовлетворительным. К сожалению, из-за этого женщины не обращаются за медицинской помощью. В результате болезнь прогрессирует и переходит в следующую стадию.
Тяжелая форма преэклампсии характеризуется развитием полиорганной недостаточности: это итог сосудистых нарушений во всем организме, опасное для жизни малыша и женщины состояние. Значения артериального давления составляют 160/110 мм рт.ст. и выше. Возможен гипертонический криз.
Наблюдаются отеки вследствие нарушения работы почек и печени. Нарастает интоксикация, которая негативно влияет на все органы беременной, в частности головной мозг. Нарушается кровоток, что приводит к гипоксии плода. На этой стадии клинические и лабораторные нарушения быстро прогрессируют, приводя к судорогам, коме.
Кроме патологии, которая развивается во время беременности, встречается и послеродовая форма. Признаки появляются спустя 2 — 4 дня после родов. Главная опасность — патологию поздно диагностируют, принимая ее проявления за усталость и обычное послеродовое состояние.
Может быть атипичная форма болезни, которая протекает с кожным зудом, нарушениями работы кишечника, небольшой тошнотой, головными болями. Ввиду нехарактерных признаков преэклампсии диагностика запаздывает, при этом последствия так же опасны, как и при типичном течении.
Как лечить
До начала лечения проводят обследование, чтобы уточнить диагноз
Обследование
Когда беременная регулярно наблюдается у врача, у нее была нефропатии, диагностика преэклампсии не представляет трудностей. Если женщина обращается за медицинской помощью впервые, диагноз ставят на основании обследования. Проводится:
- Суточный мониторинг артериального давления, который выявляет гипертензию 180/110 мм рт. ст. и выше. Пульсовая амплитуда более 40 мм рт. ст.;
- Оценка коагулограммы — выявляется коагулопатия потребления и активация фибринолитической системы. Определяют различные показатели — фибриноген, эндогенный гепарин, АЧТВ, протромбин, тромбиновое время;
- Общий анализ мочи — характерна протеинурия более 5 г/л, цилиндрурия (зернистые цилиндры), лейкоцитурия. Определяют также суточное количество белка в моче. Снижается и часовой диурез — менее 40 мл;
- Транскраниальная допплерография — дает информацию о состоянии кровотока в центральной нервной системе.
Информативны также УЗИ матки, КТГ, допплеровское мониторирование маточно-плацентарного кровотока. Используется фонокардиография плода — методика анализа работы сердца с помощью регистрации звуковых волн, возникающих в результате сокращения и расслабления мышц сердца. Проводится фотометрия — определение основных биометрических показателей плода с помощью ультразвукового исследования.
Необходимо исключить менингит, опухоли, инсульт, тромбоз синусов твердой оболочки, эпилепсию. Для точной постановки диагноза нужен осмотр невролога, анестезиолога-реаниматолога, терапевта, офтальмолога, кардиолога, нефролога.
Лечение
Пациентка госпитализируется в стационар (родильный дом), где проводится интенсивная терапия. Лечение направлено на купирование судорог, снижение возбудимости центральной нервной системы, нормализацию артериального давления и функционирования органов и систем.
В схему терапии включают:
- Противосудорожные препараты. «Золотой стандарт» — раствор сульфата магния внутривенно, который не только снимает судорожную готовность, но и оказывает седативный, спазмолитический эффект, снижает артериальное и внутричерепное давление. Мышцы матки расслабляются, в них улучшается кровоснабжение. По показаниям могут назначить другие группы препаратов, которые обладают противосудорожным эффектом;
- Гипотензивные препараты различных групп — агонисты имидазолиновых I1—рецепторов, вазодилататоры, β- и α1-адреноблокаторы. Целью антигипертензивной терапии является нормализация артериального давления, восстановление кровотока;
- Инфузионное введение белковых составов, коллоидных и кристаллоидных растворов. Терапия улучшает реологические свойства крови, восстанавливает гемодинамику, устраняет полиорганные расстройства, нормализует водно-электролитный баланс.
При необходимости назначают препараты других групп: седативные, антиоксиданты, антикоагулянты, мембраностабилизаторы, лекарства для улучшения кровотока. Необходимы мероприятия по предотвращению осложнений со стороны плода — преэклампсия может вызвать респираторный-дистресс синдром, гипоксию и другие осложнения.
Если интенсивная терапия оказывается неэффективной, состояние женщины прогрессивно ухудшается, ухудшаются показатели плода, проводят экстренное кесарево сечение в течение нескольких часов. Когда симптомы нарастают постепенно, операцию проводят в течение суток. Возможно и естественные роды — при условии улучшении самочувствия женщины, нормализации артериального давления и других показателей.
Возможные осложнения
Самое опасное осложнение — эклампсия. Это тяжелая форма гестоза беременности, угрожающая жизни женщины и ее малыша. Развиваются судороги, женщина впадает в кому.
Другие осложнения:
- потеря зрения вследствие отека, сосудистых изменений, отслойки сетчатки, ишемических изменений коры головного мозга в затылочной области;
- гипертонический криз;
- отек головного мозга, инсульт;
- гемолиз, повреждение печеночной паренхимы и тромбоцитопения. Клинически проявляется быстро нарастающей симптоматикой — болями в области печени, тошнотой, рвотой, отеками, желтушностью кожи, повышенной кровоточивостью, нарушением сознания вплоть до комы;
- отслойка нормально расположенной плаценты;
- послеродовое кровотечение вследствие ДВС-синдрома и коагулопатии.
Возможны осложнения преэклампсия со стороны плода вследствие фетоплацентарной недостаточности, отслойки плацента. Развивается гипоксия, которая может закончиться плачевно, если женщину вовремя не родоразрешить.
Преэклампсия в будущем повышает риск развития таких болезней, как артериальная гипертензия, инсульт, инфаркт, сердечная недостаточность, сахарный диабет. Последующие беременности также могут протекать на фоне гестоза.
Прогноз и профилактика
Прогноз при преэклампсии зависит от доступности медицинской помощи и своевременности диагностики, начала интенсивной терапии. Если женщина находится в стационаре на момент развития патологии, врачи оперативно реагируют на ее состояние и начинают лечебные мероприятия. В противном случае медицинская помощь может запаздывать, и прогноз сложный.
Профилактика заключается в регулярном наблюдении женщин во время беременности, мониторинге артериального давления, лабораторных показателей, показателей плода. Беременные с нефропатиями, водянкой нуждаются в адекватном подборе терапии по устранению нарушений. Женщинам из группы риска (сопутствующей патологией, гестозом в анамнезе) показаны частые диагностические осмотры, исследования. В ведении беременности участвуют подключаются терапевты, нефрологи, эндокринологи, кардиологи и невропатологи.
Важно соблюдение рекомендаций врача на всех триместрах беременности, соблюдение режима сна и отдыха, рациональное питание, контроль за массой тела, устранение стрессов, физических нагрузок.
Источник
