Ультразвуковая диагностика амелии в конце 1 триместра беременности
содержание ..
52
53
54
55 ..
Ультразвуковая диагностика в акушерстве. Тесты с ответами для аттестации
Раздел 5.
Ультразвуковая диагностика в акушерстве
001. У ПАЦИЕНТОК С РЕГУЛЯРНЫМ
МЕНСТРУАЛЬНЫМ ЦИКЛОМ В УЛЬТРАЗВУКОВОМ ЗАКЛЮЧЕНИИ НЕОБХОДИМО
ИСПОЛЬЗОВАТЬ…………. СРОК БЕРЕМЕННОСТИ:
1) акушерский (по
первому дню последней менструации)
2) эмбриологический (по
дню зачатия)
3) акушерский и
эмбриологический
3) не имеет значения
002. РАННЯЯ ДИАГНОСТИКА МАТОЧНОЙ
БЕРЕМЕННОСТИ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНА:
1) с 3 недель
2) с 7 недель
3) с 5-6 недель
4) с 8 недель
003. НАПОЛНЕНИЕ МОЧЕВОГО ПУЗЫРЯ ПРИ
УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ В РАННИЕ СРОКИ БЕРЕМЕННОСТИ НЕОБХОДИМО ПРИ
1) трансабдоминальном
доступе
2) трансвагинальном
доступе
3) трансабдоминальном и
трансвагинальном доступах
4) трансректальном доступе
004. РАННЯЯ ВИЗУАЛИЗАЦИЯ ПЛОДНОГО
ЯЙЦА В ПОЛОСТИ МАТКИ ПРИ ТРАНСВАГИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНА
1) с 5-6 недель
2) с 4-5 недель
3) с 2 недель
4) с 7 недель
005. ПРИ УЛЬТРАЗВУКОВОМ
ТРАНСАБДОМИНАЛЬНОМ ИССЛЕДОВАНИИ ЭМБРИОН ВИЗУАЛИЗИРУЕТСЯ С
1) 6-7 недель
2) 8-9 недель
3) 9-10 недель
4) 10-11 недель
006. ВИЗУАЛИЗАЦИЯ ЭМБРИОНА ПРИ
ТРАНСАБДОМИНАЛЬНОМ ИССЛЕДОВАНИИ НОРМАЛЬНО ПРОТЕКАЮЩЕЙ БЕРЕМЕННОСТИ ОБЯЗАТЕЛЬНА:
1) с 5 недель
2) с 7 недель
3) с 9 недель
4) с 12 недель
007. ВИЗУАЛИЗАЦИЯ ЭМБРИОНА ПРИ
ТРАНСВАГИНАЛЬНОМ ИССЛЕДОВАНИИ НОРМАЛЬНО ПРОТЕКАЮЩЕЙ БЕРЕМЕННОСТИ ОБЯЗАТЕЛЬНА
1) с 5-6 недель
2) с 7 недель
3) с 3 недель
4) с 4 недель
008. СЕРДЕЧНУЮ ДЕЯТЕЛЬНОСТЬ ЭМБРИОНА
ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНО ЗАРЕГИСТРИРОВАТЬ
1) с 7 недель
2) с 5 недель
3) с 8 недель
4) с 9 недель
009. ДВИГАТЕЛЬНАЯ АКТИВНОСТЬ
ЭМБРИОНА НАЧИНАЕТ ВЫЯВЛЯТЬСЯ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ
1) с 8 недель
2) с 10 недель
3) с 12 недель
4) с 6 недель
010. ЖЕЛТОЧНЫЙ МЕШОК ПРИ
УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ОБЫЧНО ВИЗУАЛИЗИРУЕТСЯ В
1) 4-10 недель
2) 6-12 недель
3) 9-14 недель
4) 10-15 недель
011. ПРАВИЛЬНО ИЗМЕРЯТЬ ДИАМЕТР
ПЛОДНОГО ЯЙЦА ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ
1) по внутреннему
контуру
2) по наружному контуру
3) не имеет значения
4) возможно
только в режиме ДС с ЦДК
012. НАИБОЛЕЕ ТОЧНЫМ ПАРАМЕТРОМ
БИОМЕТРИИ ПРИ ОПРЕДЕЛЕНИИ СРОКА БЕРЕМЕННОСТИ В 1 ТРИМЕСТРЕ ЯВЛЯЕТСЯ
1) средний диаметр
плодного яйца
2) копчико-теменной
размер эмбриона
3) размеры матки
4) диаметр туловища
эмбриона
5) бипариетальный размер
головки эмбриона
013. НАИБОЛЕЕ ПРОГНОСТИЧЕСКИ
НЕБЛАГОПРИЯТНЫ ЧИСЛЕННЫЕ ЗНАЧЕНИЯ ЧАСТОТЫ СЕРДЕЧНЫХ СОКРАЩЕНИЙ ЭМБРИОНА В 1
ТРИМЕСТРЕ БЕРЕМЕННОСТИ
1) менее 140 уд/мин
2) менее 160 уд/мин
3) более 180 уд/мин
4) менее 100 уд/мин
014. ВИЗУАЛИЗАЦИЯ РЕТРОХОРИАЛЬНОЙ
ГЕМАТОМЫ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ
1) возможна
2) нет
3) возможна, только при трансвагинальном
сканировании
4) возможна, только при
трансабдоминальном сканировании
015. ЭХОГРАФИЧЕСКИМ ПРИЗНАКОМ УГРОЗЫ
ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ В1 ТРИМЕСТРЕ ЯВЛЯЕТСЯ
1) отсутствие сердечной
деятельности эмбриона
2) локальное утолщение
миометрия
3) локализация плодного
яйца в средней трети полости матки
4) изменение формы плодного
яйца
016. АБСОЛЮТНЫМИ ЭХОГРАФИЧЕСКИМИ
ПРИЗНАКАМИ НЕРАЗВИВАЮЩЕЙСЯ БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) отсутствие сердечной
деятельности эмбриона
2) локальное утолщение
миометрия
3) локализация плодного
яйца в средней трети полости матки
4) изменение формы плодного
яйца
017. ПРИ ТРАНСАБДОМИНАЛЬНОЙ
ЭХОГРАФИИ СРЕДИННЫЕ СТРУКТУРЫ ГОЛОВНОГО МОЗГА МОЖНО ИДЕНТИФИЦИРОВАТЬ
1) с 10 недель
2) с 13 недель
3) с 16 недель
4) с 18 недель
018. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
АНЭНЦЕФАЛИИ В 1 ТРИМЕСТРЕ БЕРЕМЕННОСТИ
1) возможна
2) нет
3) возможна, только при
трансвагинальном сканировании
4) возможна, только при
трансабдоминальном сканировании
019. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
ЛИССЭНЦЕФАЛИИ В 1ТРИМЕСТРЕ БЕРЕМЕННОСТИ
1) возможна
2) нет
3) возможна, только в
режиме ЦДК
4) возможна, только в
режиме ДС с ЦДК
020. ТРАНСВАГИНАЛЬНАЯ УЛЬТРАЗВУКОВАЯ
ДИАГНОСТИКА ПОРОКОВ РАЗВИТИЯ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ В КОНЦЕ 1 ТРИМЕСТРА
БЕРЕМЕННОСТИ ВОЗМОЖНА
1) с 8 недель
2) с 9 недель
3) с 10 недель
4) с 14 недель
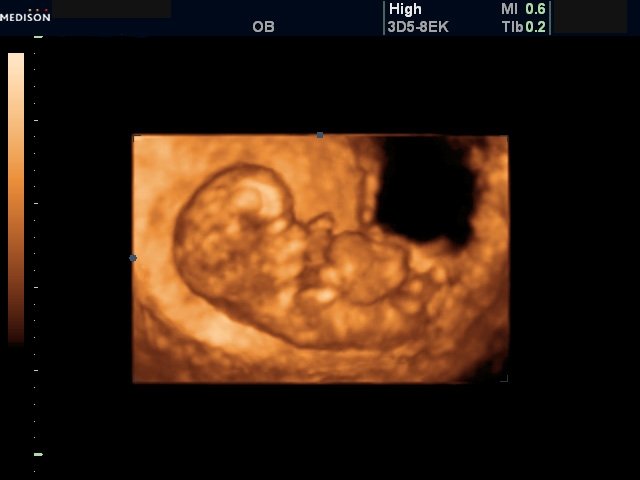
021. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
АМЕЛИИ В КОНЦЕ 1 ТРИМЕСТРА БЕРЕМЕННОСТИ
1) возможна
2) нет
3) возможна, только при
трансвагинальном сканировании
4) возможна, только при
трансабдоминальном сканировании
022. В НОРМЕ СЕРДЦЕ ЭМБРИОНА В 12
НЕДЕЛЬ
1) двухкамерное
2) трехкамерное
3) трехкамерное
4) четырехкамерное
023. ПРИ ОБНАРУЖЕНИИ ЛОЖНОГО
ПЛОДНОГО ЯЙЦА В ПОЛОСТИ МАТКИ НЕОБХОДИМО ЗАПОДОЗРИТЬ
1) анэмбрионию
2) внематочную
беременность
3) ретрохориальную
гематому
4) угрозу прерывания
беременности
024. ЕСЛИ ПРИ ТРАНСВАГИНАЛЬНОМ
УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ В 12 НЕДЕЛЬ БЕРЕМЕННОСТИ СТРУКТУРНЫХ АНОМАЛИЙ
ЭМБРИОНА НЕ ОБНАРУЖЕНО, ТО ПРОВЕДЕНИЕ ВО II ТРИМЕСТРЕ ПОВТОРНОГО СКРИНИНГОВОГО
ИССЛЕДОВАНИЯ ЯВЛЯЕТСЯ
1) обязательным
2) необязательным
3) только по рекомендации
акушера-гинеколога
4) только при наличии
клинико-лабораторных изменений
025. ДЛЯ СИММЕТРИЧНОЙ ФОРМЫ ЗАДЕРЖКИ
ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА ХАРАКТЕРНО
1) непропорциональное
отставание основных фетометрических показателей
2) пропорциональное
отставание основных фетометрических показателей
3) фетометрические
показатели не информативны
4) УЗИ в В-режиме не
информативно
026. ДЛЯ АСИММЕТРИЧНОЙ ФОРМЫ
ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА ХАРАКТЕРНО
1) непропорциональное
отставание основных фетометрических показателей
2) пропорциональное
отставание основных фетометрических показателей
3) фетометрические
показатели неинформативны
4) УЗИ в В-режиме не
информативно
027. ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ
НИЗКОГО ПРИКРЕПЛЕНИЯ ПЛАЦЕНТЫ В III ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЯВЛЯЕТСЯ ОБНАРУЖЕНИЕ
ЕЕ НИЖНЕГО КРАЯ ОТ ВНУТРЕННЕГО ЗЕВА НА РАССТОЯНИИ
1) менее 3 см
2) менее 5 см
3) менее 7 см
4) менее 10 см
028. УЛЬТРАЗВУКОВУЮ ДИАГНОСТИКУ
ПРЕДЛЕЖАНИЯ ПЛАЦЕНТЫ СЛЕДУЕТ ОСУЩЕСТВЛЯТЬ ПРИ
1) опорожненном мочевом
пузыре
2) переполненном мочевом
пузыре
3) умеренном
наполнении мочевого пузыря
4) степень наполнения
мочевого пузыря не имеет значения
029. ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ ПРИ
УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ХАРАКТЕРИЗУЕТСЯ
1) наличием
плацентарной ткани в области внутреннего зева
2) расширением
внутреннего зева
3) прикреплением плаценты
в непосредственной близости к внутреннему зеву
4) уменьшением расстояния
между задней стенкой матки и головкой плода
030. УВЕЛИЧЕНИЕ ТОЛЩИНЫ ПЛАЦЕНТЫ
ЧАСТО НАБЛЮДАЕТСЯ ПРИ
1) водянке плода
2) синдроме денди-уокера
3) синдроме амниотических
перетяжек
4) агенезии почек
031. ТОЛЩИНУ ПЛАЦЕНТЫ ПРИ
УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ СЛЕДУЕТ ИЗМЕРЯТЬ
1) в наиболее утолщенном
участке
2) в области краевого
синуса
3) в месте впадения
пуповины
4) в наиболее тонком
месте
5) не имеет принципиального
значения
032. ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ
ПРЕЖДЕВРЕМЕННОЙ ОТСЛОЙКИ ПЛАЦЕНТЫ ЯВЛЯЕТСЯ
1) наличие
эхонегативного пространства между стенкой матки и плацентой
2) утолщение плаценты
3) преждевременное созревание
плаценты
4) наличие “черных
дыр” в плаценте
033. ОПТИМАЛЬНЫМИ СРОКАМИ ДЛЯ
ПРОВЕДЕНИЯ СКРИНИНГОВОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ С ЦЕЛЬЮ ВЫЯВЛЕНИЯ
ВРОЖДЕННЫХ ПОРОКОВ РАЗВИТИЯ ПЛОДА ЯВЛЯЮТСЯ
1) 16-22 нед.
2) 23-27 нед.
3) 28-32 нед.
4) 11-15 нед
034. ОСНОВНЫМ УЛЬТРАЗВУКОВЫМ
КРИТЕРИЕМ ВНУТРИУТРОБНОЙ ГИБЕЛИ ПЛОДА ЯВЛЯЕТСЯ
1) отсутствие сердечной
деятельности плода
2) отсутствие
двигательной активности плода
3) отсутствие дыхательной
активности плода
4) изменение структур мозга
035. ВИЗУАЛИЗАЦИЯ БОЛЬШОЙ ЦИСТЕРНЫ
ГОЛОВНОГО МОЗГА ПЛОДА ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ОСУЩЕСТВЛЯЕТСЯ В
1) передней черепной ямке
2) средней черепной ямке
3) задней черепной
ямке
4) на границе средней и
задней черепных ямок
036. ЖЕЛУДОЧКОВО-ПОЛУШАРНЫЙ ИНДЕКС
ПРЕДСТАВЛЯЕТ СОБОЙ
1) отношение ширины
тела бокового желудочка к половине бипариетального размера
2) отношение ширины тела
бокового желудочка к бипариетальному размеру
3) отношение ширины тел
боковых желудочков к бипариетальному размеру
4) отношение ширины тел боковых
желудочков к половине бипариетального размера
037. ПОЛОСТЬ ПРОЗРАЧНОЙ ПЕРЕГОРОДКИ
ВИЗУАЛИЗИРУЕТСЯ В ВИДЕ
1) анэхогенного
образования между лобными рогами боковых желудочков
2) гиперэхогенного
срединного образования
3) анэхогенного
образования между зрительными буграми
4) анэхогенного образования
в задней черепной ямке
038. СОСУДИСТЫЕ СПЛЕТЕНИЯ БОКОВЫХ
ЖЕЛУДОЧКОВ ГОЛОВНОГО МОЗГА ПЛОДА ПРИ ТРАНСАБДОМИНАЛЬНОМ УЛЬТРАЗВУКОВОМ
ИССЛЕДОВАНИИ НАИБОЛЕЕ ОТЧЕТЛИВО ВИДНЫ В СРОКЕ
1) 12 недель
2) 16 недель
3) 20 недель
4) 24 недель
039. ЭХОГРАФИЧЕСКИЕ ПРИЗНАКИ
“ЛИМОНА” И “БАНАНА” ХАРАКТЕРНЫ ДЛЯ
1) наружной гидроцефалии
2) расщепления
позвоночника
3) черепно-мозговой грыжи
4) микроцефалии
5) порэнцефалии
040. ВЕРОЯТНЫМ ЭХОГРАФИЧЕСКИМ
ПРИЗНАКОМ СИНДРОМА ДАУНА ЯВЛЯЕТСЯ УТОЛЩЕНИЕ ШЕЙНОЙ СКЛАДКИ СВЫШЕ
1) 3 мм
2) 4 мм
3) 5 мм
4) 6 мм
041. ОСНОВНЫМ ОТЛИЧИЕМ АНЭНЦЕФАЛИИ
ОТ АКРАНИИ ЯВЛЯЕТСЯ ОТСУТСТВИЕ
1) Костей свода черепа
2) Больших полушарий
головного мозга
3) Ствола мозга
4) Мозжечка и мозолистого
тела
042. ОСНОВНЫМ ОТЛИЧИЕМ ВЫРАЖЕННОЙ
ГИДРОЦЕФАЛИИ ОТ ГИДРОАНЭНЦЕФАЛИИ ЯВЛЯЕТСЯ
1) Степень
вентрикуломегалии
2) Наличие большой кисты
в задней черепной ямке
3) Присутствие больших
полушарий головного мозга
4) Наличие общего
центрально расположенного желудочка больших размеров
043. НАИБОЛЕЕ ДОСТОВЕРНЫМ
ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ МИКРОЦЕФАЛИИ ЯВЛЯЕТСЯ
1) Уменьшение численных
значений бипариетального размера головки
2) Увеличение
численных значений отношения длины бедренной кости к окружности головки
3) Увеличение численных
значений отношения окружности головки к окружности живота
4) Численные значения
цефалического индекса менее 75%
044. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ
БЕЗДОЛЕВОЙ ФОРМЫ ГОЛОПРОЗЭНЦЕФАЛИИ ЯВЛЯЮТСЯ
1) Наличие общего
центрально расположенного желудочка при отсутствии срединной структуры
головного мозга
2) Наличие двусторонних
внутричерепных кист, сообщающихся с боковыми желудочками
3) Выраженная гипоплазия
полушарий и червя мозжечка
4) Множественные кисты
больших полушарий
045. ГОЛОПРОЗЭНЦЕФАЛИЯ НАИБОЛЕЕ
ЧАСТО СОЧЕТАЕТСЯ С АНОМАЛИЯМИ
1) Сердца
2) Почек
3) Конечностей
4) Лица
046. АГЕНЕЗИЯ МОЗОЛИСТОГО ТЕЛА ЧАСТО
СОЧЕТАЕТСЯ С
1) Синдромом
Денди-Уокера
2) Синдромом Меккеля
3) Порэнцефалией
4) Арахноидальными кистами
047. КИСТЫ СОСУДИСТЫХ СПЛЕТЕНИЙ БОКОВЫХ
ЖЕЛУДОЧКОВ ГОЛОВНОГО МОЗГА НАИБОЛЕЕ ЧАСТО ДИАГНОСТИРУЮТСЯ ПРИ УЛЬТРАЗВУКОВОМ
ИССЛЕДОВАНИИ В
1) 12-16 недель
2) 20-28 недель
3) 30-34 недели
4) 35-38 недель
048. ДИАГНОСТИЧЕСКИМ КРИТЕРИЕМ
ЛИССЭНЦЕФАЛИИ ЯВЛЯЕТСЯ ОТСУТСТВИЕ
1) серпа мозга
2) мозжечка
3) зрительных бугров
4) большой цистерны
5) извилин полушарий
мозга
049. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
ДЕФЕКТА МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
1) возможна
2) нет
3) возможна, но только в
случае обширного перимембранозного дефекта
4) возможна, но только
при дилатации обоих желудочков
5) да, но только при
использовании цветового допплеровского картирования
050. ПРЕНАТАЛЬНЫМИ ЭХОГРАФИЧЕСКИМИ
КРИТЕРИЯМИ АНОМАЛИИ ЭБШТЕЙНА ЯВЛЯЮТСЯ
1) одножелудочковое сердце
с двумя атриовентрикулярными клапанами
2) коарктация аорты в
сочетании с дефектом межжелудочковой перегородки
3) смещение створок
трикуспидального клапана вглубь правого желудочка и большое правое предсердие
4) выраженная гипоплазия
или отсутствие миокарда правого желудочка
051. ДЕКСТРОКАРДИЯ У ПЛОДА ЧАЩЕ ВСЕГО
БЫВАЕТ ОБУСЛОВЛЕНА
1) транспозицией
магистральных сосудов
2) аномальным впадением
легочных вен
3) атрезией пищевода
4) диафрагмальной грыжей
052. ЭХОГРАФИЧЕСКИМИ КРИТЕРИЯМИ
ПОЛНОЙ ФОРМЫ ОБЩЕГО ПРЕДСЕРДНО-ЖЕЛУДОЧКОВОГО КАНАЛА ЯВЛЯЮТСЯ:
1) гипоплазия обоих
желудочков сердца
2) атрезия митрального
клапана и дефект межпредсердной перегородки
3) дефект нижней части
межпредсердной и верхнего отдела межжелудочковой перегородки
4) коарктация аорты и
дефект межжелудочковой перегородки
053. НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩАЯСЯ
ОПУХОЛЬ СЕРДЦА ПЛОДА — ЭТО
1) рабдомиома
2) перикардиальная
тератома
3) фиброма
4) миксома
054. ЛЕГКИЕ ПЛОДА ВО ВТОРОЙ ПОЛОВИНЕ
БЕРЕМЕННОСТИ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ХАРАКТЕРИЗУЮТСЯ
НАЛИЧИЕМ…………… ЭХОСТРУКТУРЫ
1) однородной
2) кистозно-солидной
3) кистозной
4) смешанной
055. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ
ДИАФРАГМАЛЬНОЙ ГРЫЖИ У ПЛОДА ЯВЛЯЮТСЯ
1) визуализация органов
брюшной полости в грудной клетке
2) декстрокардия
3) многоводие
4) все перечисленные
056. БРОНХОГЕННАЯ КИСТА ВИЗУАЛИЗИРУЕТСЯ
В ВИДЕ ОБРАЗОВАНИЯ ……………СТРУКТУРЫ
1) гиперэхогенной
2) кистозной
3) кистозно-солидной
4) смешанной
057. ВИЗУАЛИЗАЦИЯ ПОЧЕК ПЛОДА ПРИ
ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ОБЯЗАТЕЛЬНА
1) С 12 недель
2) С 16 недель
3) С 20 недель
4) С 24 недель
5) С 28 недель
058. ПЛОЩАДЬ ПОПЕРЕЧНОГО СЕЧЕНИЯ
ОБЛАСТИ ПОЧЕК И ПОЗВОНОЧНИКА ПЛОДА В НОРМЕ НЕ ПРЕВЫШАЕТ ПЛОЩАДИ ПОПЕРЕЧНОГО
СЕЧЕНИЯ ЖИВОТА
1) 1/2
2) 1/3
3) 1/5
4) 1/6
059. НЕИЗМЕНЕННЫЕ МОЧЕТОЧНИКИ ПЛОДА
НА ПРИБОРАХ СРЕДНЕГО КЛАССА ВИЗУАЛИЗИРУЮТСЯ В ВИДЕ
1) извитых анэхогенных
трубчатых образований
2) тонких гиперэхогенных
образований
3) гилоэхогенных
образований диаметром 5 мм
4) не визуализируются
060. МОЧЕВОЙ ПУЗЫРЬ ПЛОДА СЛЕДУЕТ
ОБЯЗАТЕЛЬНО ВИЗУАЛИЗИРОВАТЬ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ НАЧИНАЯ С
1) 10 недель
2) 12 недель
3) 14 недель
4) 20 недель
5) 22 недель
061. ОТСУТСТВИЕ ЭХОТЕНИ ЖЕЛУДКА
ПЛОДА ВО II ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЧАЩЕ НАБЛЮДАЕТСЯ ПРИ
1) диафрагмальной грыже
2) атрезии пищевода
без трахеопищеводой фистулы
3) кардиоспленическом
синдроме
4) атрезии толстой кишки
062. ЭХОГРАФИЧЕСКИЙ ПРИЗНАК
“ДВОЙНОГО ПУЗЫРЯ” НАИБОЛЕЕ ХАРАКТЕРЕН ДЛЯ
1) поликистозной болезни
почек
2) атрезии пищевода
3) кисты яичника
4) атрезии
двенадцатиперстной кишки
5) двустороннего
гидронефроза
063. ОБНАРУЖЕНИЕ ГИПЕРЭХОГЕННЫХ
УВЕЛИЧЕННЫХ ПОЧЕК ЧАЩЕ ХАРАКТЕРНО ДЛЯ
1) поликистозной
болезни почек инфантильного типа
2) мультикистозной
болезни почек
3) двустороннего
гидронефроза
4) заднего уретрального
клапана
064. ПРИЗНАК, НЕ СООТВЕТСТВУЮЩИЙ
ЭХОГРАФИЧЕСКИМ КРИТЕРИЯМ ВОДЯНКИ ПЛОДА
1) гидроперикард
2) гидроторакс
3) асцит
4) гидроцефалия
5) подкожный отек
065. ПИГОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ
ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
1) краниальной
2) торакальной
3) абдоминальной
4) ягодичной
066. КРАНИОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ
ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
1) краниальной
2) торакальной
3) абдоминальной
4) ягодичной
067. ОМФАЛОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ
ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
1) краниальной
2) торакальной
3) абдоминальной
4) ягодичной
068. СИНДРОМ АКАРДИИ ВСТРЕЧАЕТСЯ
ПРИ…………..ТИПЕ МНОГООПЛОДНОЙ БЕРЕМЕННОСТИ
1) монохориальном,
моноамниотическом
2) дихориальном,
диамниотическом
3) дихориальном,
моноамниотическом
4) УЗ-признаки не
специфичны
069. ЭХОСТРУКТУРА КРЕСТЦОВО-КОПЧИКОВОЙ
ТЕРАТОМЫ МОЖЕТ БЫТЬ
1) кистозная
2) солидная
3) кистозно-солидная
4) солидно-кистозная
5) верно все
070. ОТЛИЧИТЕЛЬНОЙ ОСОБЕННОСТЬЮ
НОРМАЛЬНЫХ КРИВЫХ СКОРОСТЕЙ КРОВОТОКА В МАТОЧНЫХ АРТЕРИЯХ ПОСЛЕ 20 НЕДЕЛЬ
БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) высокие численные
значения систолодиастолического отношения
2) низкие численные
значения диастолического компонента кровотока
3) высокие численные
значения диастолического компонента кровотока
4) наличие дикротической выемки
в фазу ранней диастолы
071. ДОППЛЕРОМЕТРИЧЕСКИМ ПОКАЗАТЕЛЕМ
КРИТИЧЕСКОГО СОСТОЯНИЯ ПЛОДА В III ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) высокие численные
значения систоло-диастолического отношения кривых скоростей кровотока в
маточных артериях
2) нулевые и
отрицательные значения диастолического кровотока в артерии пуповины
3) высокие численные
значения диастолического кровотока в артерии пуповины
4) высокие численные
значения систоло-диастолического отношения кривых скоростей кровотока в артерии
пуповины
072. ОПТИМАЛЬНЫМИ СРОКАМИ ДЛЯ
ПРОВЕДЕНИЯ ПЕРВОГО ДОППЛЕРОМЕТРИЧЕСКОГО ИССЛЕДОВАНИЯ КРОВОТОКА В МАТОЧНЫХ
АРТЕРИЯХ И В АРТЕРИИ ПУПОВИНЫ У БЕРЕМЕННЫХ ВЫСОКОГО ПЕРИНАТАЛЬНОГО РИСКА
ЯВЛЯЮТСЯ
1) 10-13 нед.
2) 14-16 нед.
3) 20-24 нед.
4) 28-32 нед.
073. ВЕДУЩИМ ЭХОГРАФИЧЕСКИМ
ПРИЗНАКОМ ВНУТРИУТРОБНОЙ ГИБЕЛИ ПЛОДА ЯВЛЯЕТСЯ
1) маловодие
2) отсутствие
двигательной активности плода
3) деформация костей
черепа
4) отсутствие
сердечной деятельности
5) все перечисленное не
соответствует истине
074. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ
НЕИММУННОЙ ФОРМЫ ВОДЯНКИ ПЛОДА ЯВЛЯЮТСЯ
1) многоводие
2) выраженный подкожный
отек
3) увеличение толщины
плаценты
4) асцит, гидроторакс,
гидроперикард
5) все перечисленные
075. ПРИ ЭХОГРАФИИ ДЛЯ ОЦЕНКИ
ИНВОЛЮЦИИ МАТКИ ПОСЛЕ РОДОВ НАИБОЛЕЕ ПОКАЗАТЕЛЬНЫ ИЗМЕРЕНИЯ
1) передне-заднего размера
матки
2) периметра матки
3) объема матки
4) длины шейки матки
5) ширины тела матки
содержание ..
52
53
54
55 ..
Источник

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
3D/4D ультразвуковое исследование (УЗИ) на современном этапе хорошо известно. Не вызывает сомнения тот факт, что этот метод открывает новые возможности исследования в акушерстве и гинекологии, особенно при обследовании плода [1, 2]. Однако все еще возникают споры о целесообразности применения объемного ультразвука. Обычно выдвигается тезис о том, что 2D эхография является достаточной для достижения цели в диагностике, а трехмерная лишь “декорирует” обнаруженное патологическое состояние или просто красиво демонстрирует изображение органов или объектов. Нельзя не согласиться с тем, что двухмерный ультразвук является базисом современной эхографии и, благодаря ему, врачи достигли больших успехов в решении множества клинических задач в акушерстве, диагностике заболеваний и пороков развития у плода [1, 3]. Вместе с тем было бы наивно полагать, что все проблемы диагностики решены и не следует развивать новые методики на практике, внедряя их в решение рутинных задач или для повышения точности обнаружения и детализации аномалий.
Основные принципы работы приборов и датчиков для проведения 3D/4D УЗИ изложены во множестве монографий и руководств [1, 4]. Однако хотелось бы остановиться на ряде важных усовершенствований, появившихся в объемном ультразвуке в последние годы. Уже несколько десятилетий известна возможность получения трехмерных изображений при помощи УЗИ. Для клинического применения объемный метод стал привлекательным после появления трехмерного ультразвука, работающего в режиме реального времени – 4D. Этот режим позволил не только быстро получить изображение для последующей визуальной оценки, но и повысить его реальное качество благодаря возможности оперативной коррекции угла сканирования с целью уменьшения артефактов и повышения достоверности изображения. Основные режимы работы большинства современных трехмерных приборов можно представить в виде пяти основных функций: поверхностный режим, мультиплановый, мультиплоскостной, объемный негативный и мультиплоскостной в режиме реального времени (STIC).
Данная работа представляет собой исследование некоторых возможностей 3D/4D ультразвука в рамках различных по целям эхографических обследований в акушерстве в I-III триместре беременности.
Материалом послужил опыт использования 3D/4D УЗИ для 7554 обследований при сроках беременности 6-41 недель. У 209 плодов наблюдались различные аномалии развития. Исследования проводились на ультразвуковых сканерах компании MEDISON (Корея), оснащенных функциями 3D/4D УЗИ и пакетами программного обеспечения для динамического и статического анализа трехмерных изображений. Общее время проведения обследований плода хронометрировалось и варьировало от 6 до 30 мин, в среднем оно составило около 19 мин (без анализа в режиме обработки уже полученных изображений). Во всех случаях проводилось также стандартное 2D исследование в акушерстве, время, затраченное на него, включено в общее время обследования. Отмечена тенденция к увеличению продолжительности всего исследования после 29-32 недель гестации.
Поверхностный режим 3D/4D УЗИ позволил визуализировать поверхности тела плода (лоб, лицо, переднюю поверхность груди, область половых органов, затылок и заднюю поверхность спины, дистальные отделы конечностей, суставы конечностей) при сроках гестации 11-22 недель в большинстве случаев (93%) (рис. 1-4). Затруднения в визуализации отдельных поверхностей были отмечены в 24% из-за особенностей положения плода, расположения конечностей и других частей тела, локализации пуповины, количества околоплодных вод. Двигательная активность плода и многоводие значительно облегчали задачу визуализации поверхностей. Следует также учитывать, что полное отсутствие околоплодных вод во всех случаях не позволило получить информацию о поверхностях у плода в этом режиме. Сложности в получении поверхностных изображений отмечены в 38% случаев при обследованиях плодов после 35 недель гестации.
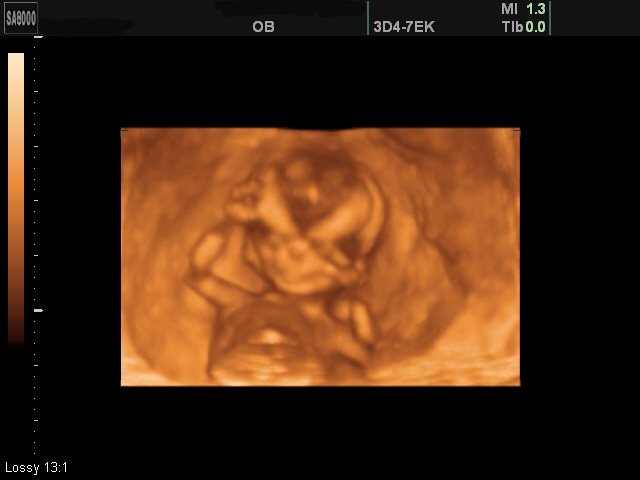
Рис. 1. Беременность 12 недель (поверхностный режим). Лицо здорового плода.
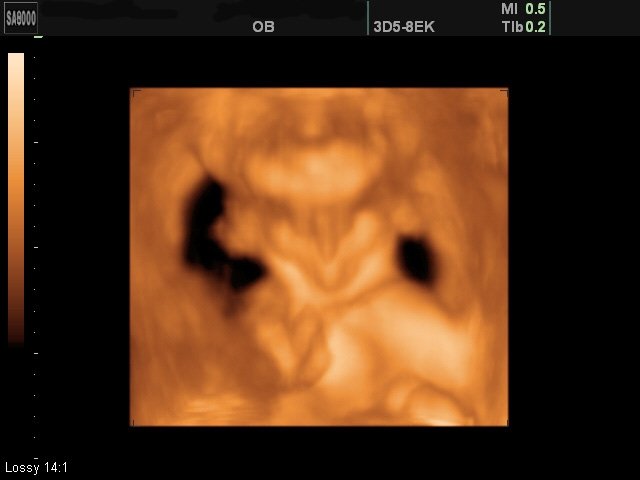
Рис. 2. Беременность 11-12 недель (поверхностный режим). Алобарная голопрозэнцефалия. Гипотелоризм. Цебоцефалия, пробосцис.
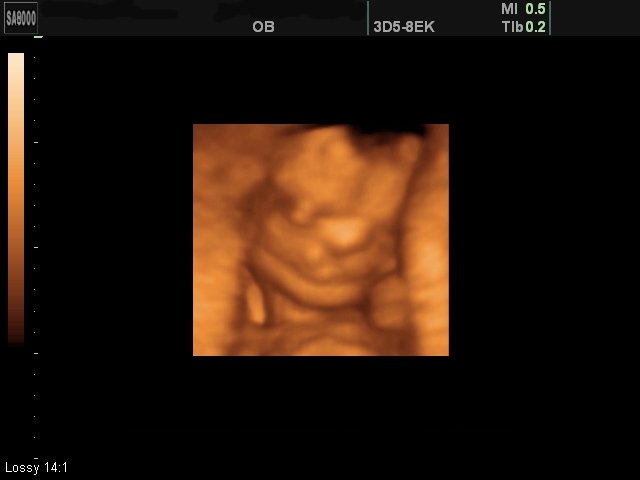
Рис. 3. Беременность 12 недель (поверхностный режим). Срединная расщелина верхней губы и неба.

Рис. 4. Беременность 10-11 недель (поверхностный режим). Омфалоцеле.
Мультиплановый режим 3D/4D УЗИ, являющийся исторической основой объемного ультразвука, был использован во всех случаях. При этом изображение различных частей тела у плода одновременно визуализировалось в трех перпендикулярных плоскостях (рис. 5-7). Динамически 4D режим применялся для визуализации позвоночника плода во всех обследованиях, а также для поиска акустического окна для использования в других режимах. В отдельных случаях необходимость статического применения этого режима была обусловлена трудностями в получении отдельных плоскостей в 2D УЗИ. Особенно это касается сагиттальных и фронтальных сканирований головного мозга плода. Этот же режим сканирования применялся нами для измерений объема кистозных образований у плода с использованием технологии VOCAL. Маловодие явилось препятствием для использования всех возможностей этого режима.
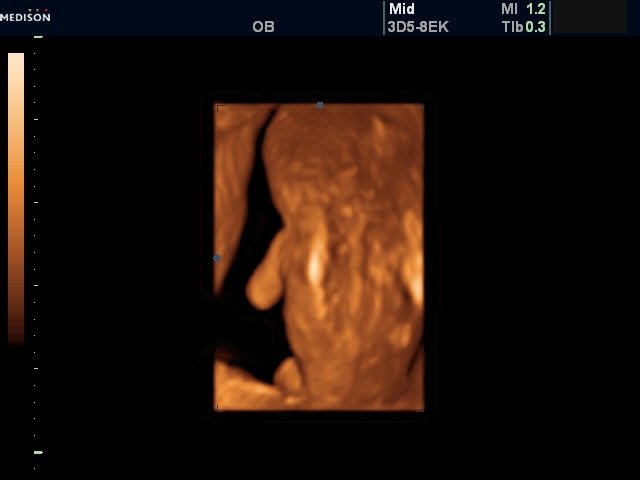
Рис. 5. Беременность 11-12 недель (поверхностный 3D/4D режим). Spina bifida в шейном, грудном и поясничном отделах.
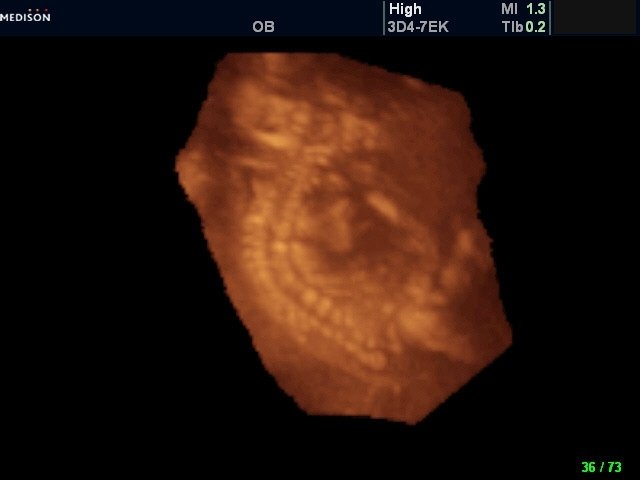
Рис. 6. Беременность 19-20 недель (вариант мультипланового режима). Дисплазия позвонков грудного и поясничного отделов.
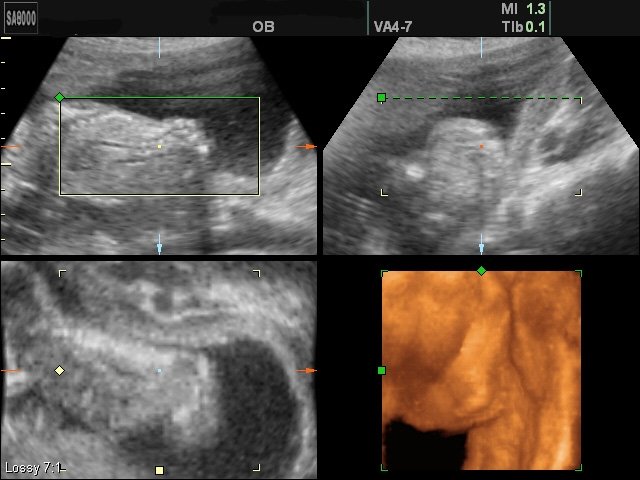
Рис. 7. Беременность 20 недель (мультиплановый режим). Менингомиелоцеле в пояснично-крестцовом отделе позвоночника.
Мультиплоскостной режим 3D/4D УЗИ в сочетании с программами 3D XI и Multi-Slice применялся в большинстве исследований для получения четких двухмерных изображений отдельных внутренних органов плода. При этом успех получения только одного скана конкретной области без артефактов позволил получать практически любые прочие плоскости без дополнительного контактного сканирования (рис. 8, 9). Это обстоятельство значительно сокращало время экспозиции УЗИ. В этом режиме производились необходимые измерения мелких объектов или дистанций (носовая кость, толщина воротникового пространства и т.д.) для лучшей точности. Во всех случаях подозрения или обнаружения аномалий у плода режим позволил значительно улучшить представления об измененном органе, деталях порока, произвести полноценное документирование, сохраняя результаты в виде файла. Такой файл в дальнейшем может быть виртуально эхографически исследован вновь, при необходимости многократно, даже другими специалистами. Использование подобной технологии в ультразвуке превращает эхографию в объективный метод диагностики, который не уступает по объективности магнитно-резонансной или компьютерной томографии (рис. 10, 11).
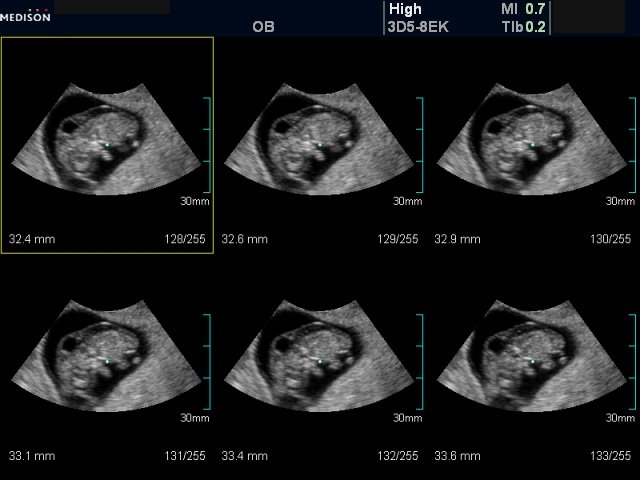
Рис. 8. Беременность 10-11 недель (мультиплоскостной режим, шаг 0,3 мм). Исследование в экологическом стиле. Трансвагинальное сканирование. Воротниковое пространство.
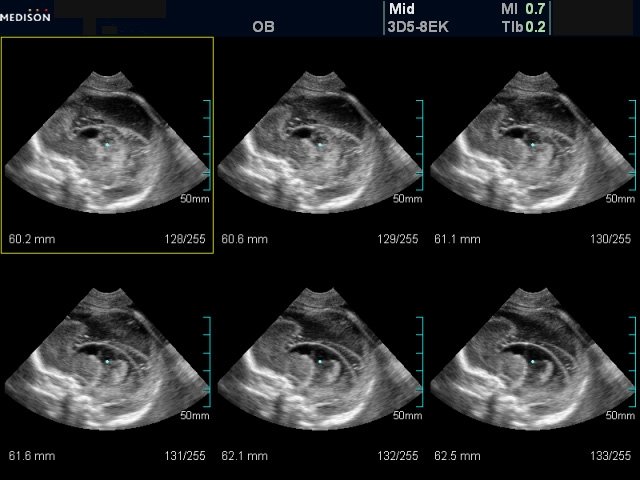
Рис. 9. Беременность 20-21 неделя (мультиплоскостной режим, шаг 0,4 мм). Сагиттальное и парасагиттальное сканирование одного из полушарий головного мозга. Агенезия мозолистого тела. Коммуникантная наружно-внутренняя гидроцефалия. Лисэнцефалия (агирия).
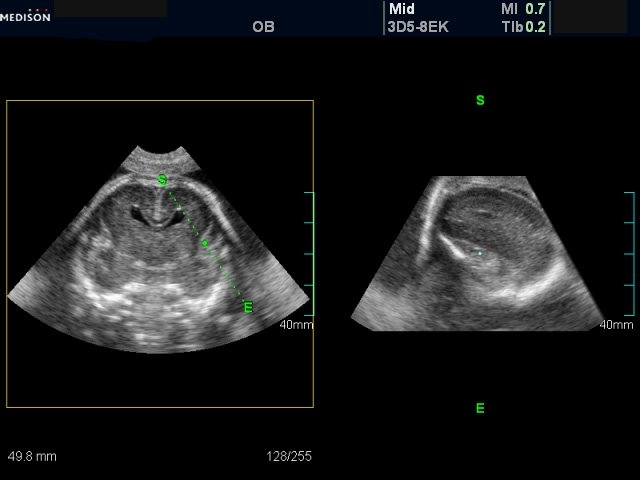
Рис. 10. Беременность 19-20 недель (вариант мультиплоскостного режима). Виртуальное сканирование 3D/4D файла с изображением головного мозга плода. Процесс получения парасагиттальной плоскости одного полушария из фронтальной плоскости. Результатом явились 2D изображения поверхности островковой доли и перивентрикулярной области одного из полушарий.
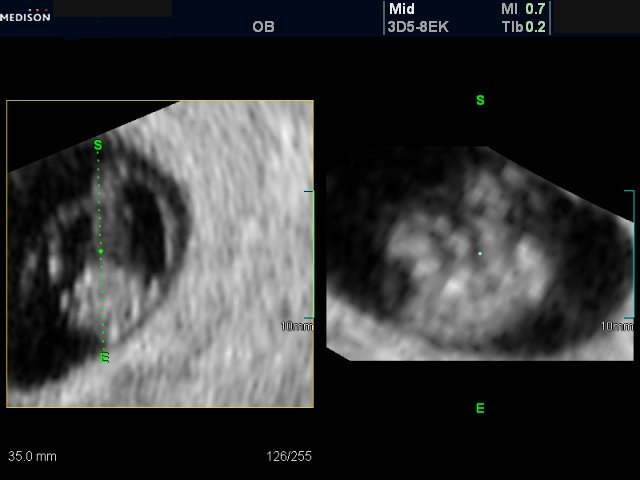
Рис. 11. Беременность 7-8 недель (вариант мультиплоскостного режима). Трансвагинальное исследование. Виртуальное сканирование 3D/4D файла в экологическом стиле. Процесс получения продольного 2D сканирования эмбриона из поперечной плоскости. В результате визуализируются передний, средний и задний мозговые пузыри.
Негативный объемный режим 3D/4D УЗИ был использован в случаях подозрения на аномалии плода, органов или их частей, которые содержали эхонегативный (кистозный) компонент. Прежде всего это касалось желудочков мозга, аномалий сосудов, отдельных сердечных структур, кистозных сосудистых и несосудистых новообразований. Режим позволил в объеме оценить и уточнить детально внешние границы полого органа, новообразования (рис. 12) или сосуда, его форму и топографию. Чаще режим использовался в процессе обработки полученных изображений. При исследовании сосудов и образований с кровотоком негативный режим успешно динамически сочетался с применением цветового или энергетического допплеровского картирования. При обследованиях плодов в случаях нормального течения беременности режим не нашел обоснованного применения.
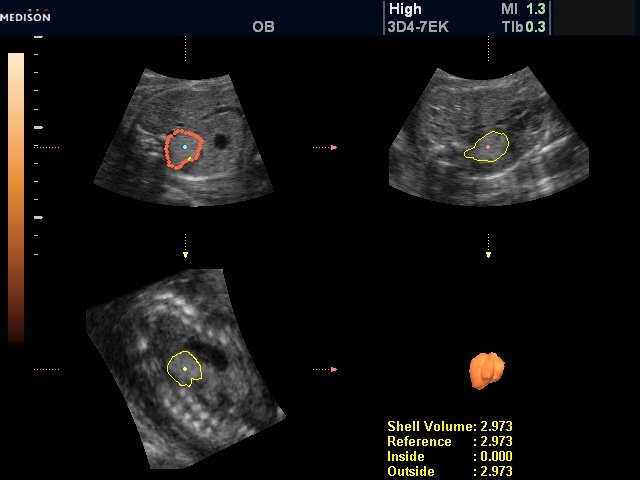
Рис. 12. Беременность 26 недель (вариант объемного негативного режима). Результат измерения объема легочного секвестра. Технология VOCAL.
Мультиплоскостной режим реального времени 3D/4D УЗИ на современном этапе представлен технологией STIC и предназначен для исследований сердца. Использование этого режима в наших исследованиях на данном этапе ограничилось несколькими случаями применения у беременных при подозрении на сердечные аномалии у плода (рис. 13). Вне всякого сомнения, режим внес ясность в картины пороков. Публикации последних лет подтверждают такую точку зрения.
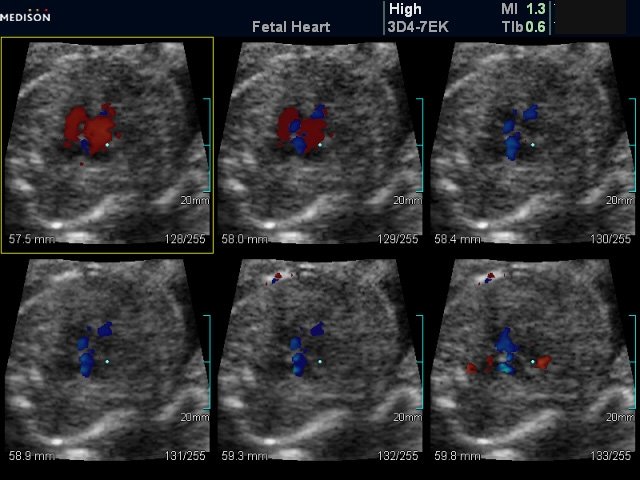
Рис. 13. Беременность 20 недель (вариант мультиплоскостного режима с цветным допплеровским картированием). Множественные дефекты в межжелудочковой перегородке сердца плода.
При исследованиях плода в I триместре беременности нами использовались поверхностный мультиплановый и мультиплоскостной режимы. По сути они являлись основными по сравнению с 2D сканированием. Двухмерный режим позволял лишь правильно сориентировать направление последующего объемного сканирования, оценить состояние придатков и зафиксировать сердцебиения эмбриона и плода. Далее производилось 3D/4D сканирование с использованием разнообразных режимов. При этом общее время сканирования было сокращено до 1-3 мин в зависимости от необходимости применения вагинального датчика. Далее следовала виртуальная обработка зафиксированных файлов без контакта с пациентом, при которой осуществлялись стандартные измерения (копчико-теменной размер, толщина воротникового пространства, желточный мешок и т.д.) и изучение анатомии плода и состояния плодного яйца в целом. Такой подход значительно снижает экспозицию УЗИ без существенных потерь информации. Считаем, что именно 3D/4D УЗИ позволяет проводить исследование в экологическом стиле. Возможно, в будущем такой подход станет популярным у врачей и пациентов (рис. 8, 14). После 11 недель гестации 3D/4D сканирование потребовало большей экспозиции для визуализации лицевых структур и сердца (еще не более 3 мин).
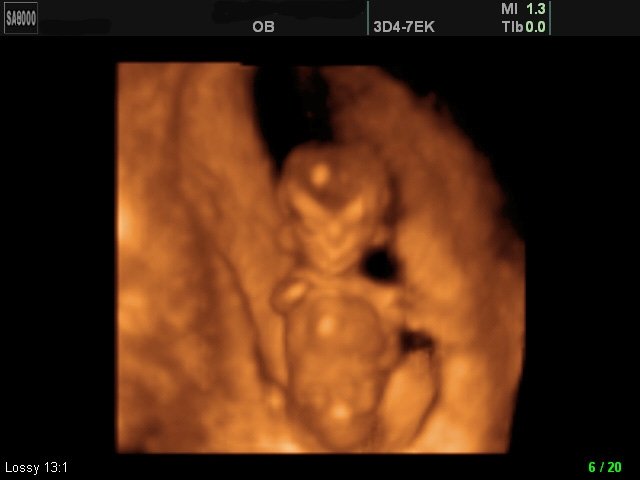
Рис. 14. Беременность 12 недель (поверхностный режим). Амелия. Отсутствие правой кисти у плода.
Применение 3D/4D УЗИ во всех наблюдениях расширило возможности визуализации внутренних органов плода и поверхностных структур в I и II триместрах беременности. Если положение плода оказывалось неудобным для двухмерной оценки конкретного органа, части тела или поверхности, то оперативное использование 3D/4D УЗИ позволило в большинстве исследований получить необходимые опорные плоскости хорошего качества. При выявлении аномалий у плода, как и при подозрении на них наилучшие результаты были получены при сроках беременности до 32-33 недель гестации. В более поздние сроки увеличивалось количество областей у плода, которые маскировались артефактами, а малая подвижность и относительное маловодие в ряде случаев затруднили адекватное применение отдельных объемных режимов. Определенные сложности в использовании 3D/4D УЗИ возникли из-за необходимости постоянно перестраивать основные визуальные параметры прибора даже у одного и того же пациента, что реже встречалось при двухмерных сканированиях. В наших исследованиях возникла необходимость в предварительном создании отдельных конфигураций таких настроек, которые в дальнейшем активизировались нажатием одной кнопки, что обычно приводило к лучшему результату.
В нашей практике наблюдения плодов с аномалиями развития наилучшую эффективность 3D/4D режим продемонстрировал в визуализации лица, структур головного мозга, позвоночника, суставов конечностей, объемных образований. Надежная визуализация мелких структур лица плода стала возможной с 11 недель гестации (см. рис. 1-4, 5, 7, 15). Именно применение 3D/4D УЗИ и вагинального объемного сканирования позволили успешно диагностировать различные лицевые аномалии у 11 плодов в сроки 11-13 нед.
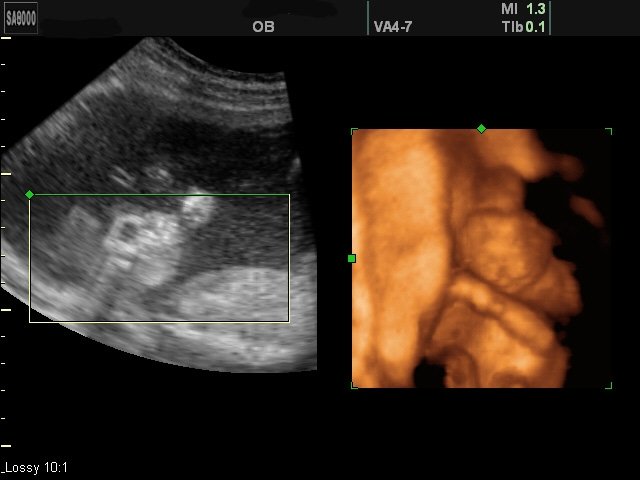
Рис. 15. Беременность 15-16 недель (2D и поверхностный 3D/4D режим). Анэнцефалия. Срединная расщелина верхней губы и неба.
Мультиплоскостной режим позволил значительно улучшить дифференциальную диагностику поражений мозга у плода на протяжении всей беременности, особенно во II триместре. Мелкие детали (ультразвуковая микросимптоматика) отдельных нозологий в 3D/4D режимах представилась более объективной и убедительной, что существенно повлияло на построение возможного прогноза.
Методические приемы 3D/4D УЗИ облегчили получение корректных плоскостей сканирования для диагностики различных вариантов гидроцефалии и пороков мозолистого тела, коры головного мозга.
При динамическом наблюдении за развитием плодов с арахноидальными кистами у 5 пациентов были произведены измерения объемов образований в разные сроки II и III триместров. Отсутствие увеличения объемов кист в динамике или их пропорциональное увеличение с ростом черепа позволили в эти
