Третья отрицательная группа крови у женщин при беременности

Чем опасен резус-конфликт? Можно ли рожать, если резус отрицательный?
Резус-фактор – это особый белок, находящийся на поверхности красных кровяных тел – эритроцитов. Если этот белок есть, то кровь бывает резус-положительной, а если его нет – резус-отрицательной. Отсутствие или наличие резус-фактора никакого влияния на самочувствие человека не оказывают, однако у женщин при наступлении беременности может возникнуть резус-конфликт, который представляет серьезную опасность плоду.
Возникает резус-конфликт, когда резус у матери отрицательный, а у отца – положительный. Если ребенок унаследует положительный резус-фактор отца, то организм женщины с резус-отрицательной кровью может воспринять беременность как нечто чужеродное и начнет вырабатывать антитела, которые начнут “атаковать” чужие клетки. Эти клетки проникают в кровь ребенка и начинают уничтожать резус-положительные эритроциты, функция которых доставлять кислород к тканям и органам развивающегося младенца.
Нехватка кислорода для только-только начинающего формироваться плода трагична. Чаще всего такая беременность заканчивается выкидышем, рождением недоношенных детей и даже мертворождения. Даже если малыш выживает, он рискует родиться тяжелобольным. У него могут пострадать мозг, сердце, печень, почки и центральная нервная система. Поэтому при такой беременности необходимо постоянно наблюдаться у гинеколога и не отказываться от лечения.
Резус-фактор – генетическая особенность организма, он передается по наследству, так же, как цвет кожи и глаз. От группы крови резус не зависит. Никакими лекарственными средствами и другими способами терапией изменить резус-фактор нельзя, он остается таким же до конца жизни.

Желтуха у новорожденного при резус-конфликте с матерью
Если у беременной резус положительный, то опасаться осложнений во время беременности ей не стоит. Резус – конфликта у нее просто не может быть. Если даже у отца кровь будет резус-отрицательная, и она передастся по наследству ребенку, резус – конфликта при беременности у женщины не будет.
Волноваться следует только в том случае, если у женщины, планирующей родить ребенка, резус отрицательный. Идеальный вариант в таких случаях, когда у мужчины резус-фактор тоже отрицательный. Если же у него резус положительный, то наверняка у ребенка он тоже будет таким же, как у отца. Положительный резус крови является доминантным и как более сильный признак чаще передается по наследству.
По статистике, людей с положительным резусом на свете большинство – около 85%, а обладателей отрицательного резуса всего лишь 15%. Отказываться рожать, если у женщины резус отрицательный, а беременность наступила от мужчины с резус-положительной кровью, конечно, не следует. Особенно если у женщины эта первая беременность.
Шанс возникновения резус-конфликта у первородящих женщин ничтожно мал, он составляет лишь 1,5%. Но вот планировать вторую и третью беременность женщинам с отрицательным резусом крови надо заранее. Дело в том, что при каждой последующей беременности содержание в крови антител, которые уничтожают резус- положительные эритроциты, заметно увеличивается. Они ко второй и третьей беременности уже успевают вырасти до крупных размеров и намного легче проникают в кровь малыша.
Любая беременность и переливание крови повышают количество антител в крови женщины с отрицательным резусом. Риск возникновения резус – конфликта во много раз увеличивается после аборта, выкидыша и внематочной беременности. Поэтому после родов, переливания крови, аборта и выкидыша женщинам с отрицательным резусом обязательно надо не позднее 3-х суток сделать внутримышечное введение антирезусного иммуноглобулина.
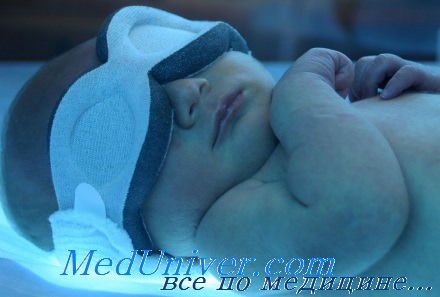
Фототерапия желтухи у новорожденного рожденного у резус-отрицательной матери
После наступления беременности женщине, имеющей риск возникновения резус-конфликта, необходимо:
– Прийти в женскую консультацию и встать на учет сразу же, как узнали о беременности.
– Сдавать кровь из вены на определение уровня антител регулярно, начиная с 8-ой недели беременности.
– Своевременно проходить УЗИ, кардиинтервалографию (КТГ) и доплерометрию, сдавать анализы, которые назначит гинеколог. Обязательно посещать врача в дни, которые он укажет и строго соблюдать все его предписания.
– Не отказываться от введения антирезусного иммуноглобулина на 28-ой недели беременности, а при возникновении осложнений и после 6-ой недели. Эти процедуры помогают предотвратить выработку антител.
Если у ребенка резус будет положительный, после родов новоиспеченной мамаше следует повторно сделать введение антирезусного иммуноглобулина для профилактики возникновения резус-конфликта при последующих беременностях. В случаях, когда ребенок родился путем кесарева сечения или рождения двойни введение антирезусного иммуноглобулина необходимо проводить два раза.
К счастью, сегодня в арсенале у врачей имеются новые препараты и методы, которые значительно снижают риск внутриутробной гибели малыша у матери с отрицательным резусом. Уже в начальных сроках беременности по анализу крови гинеколог может определить наличие резус-конфликта, а по результатам УЗИ выявить насколько страдает от этого малыш.
Если УЗИ показывает наличие гемолитической болезни у плода, таких как увеличение скорости кровотока в головном мозгу или размеров печени, для более точной диагностики заболевания применяют кордоцентез или амниоцентез. Во время кордоцентеза берут на анализ кровь плода из вены пуповины под контролем УЗИ для определения ее группы и резуса, уровня гемоглобина и билорубина, количества антител на эритроцитах и других показателей. При амниоцентезе берут на анализ порцию околоплодных вод и определяют его состав, по которым выявляют готовность плода к внутриутробной жизни.
К сожалению, эти методы диагностики могут привести к осложнениям, но других методов для выявления степени тяжести осложнений резус-конфликта ученые еще не придумали. С помощью них появляется реальная возможность своевременно назначить лечение и помощь малышу сохранить здоровье, а без лечения гемолитическая болезнь плода приводит к внутриутробной гибели малыша.
– Вернуться в оглавление раздела “Акушерство”
Автор: Искандер Милевски
Источник
1. Отрицательный резус мамы с «положительным» папой – не показатель для прерывания беременности.
2. В идеале к первой беременности знать свой резус, не иметь абортов, переливаний крови и выкидышей. Возможность развития у ребенка гемолитической болезни в таком случае равна 10-15%. Каждое вмешательство и беременность увеличивают риск на 5-10%.
К началу беременности необходимо сдать кровь на антитела к резус-фактору, а также найти хорошего врача или центр, например ЦПСиР в Москве, специализирующийся на таких случаях. Мужа с положительной группой можно попросить сдать кровь для определения генотипа по резус-фактору: либо гетерозиготного случая – когда есть 50%-ный шанс получить ребенка с отрицательным резусом, либо гомозиготного – тогда шансов на отсутствие «головной боли», увы, не остается – ребенок точно будет с положительным резусом. Но в любом случае – какой бы ни была кровь у положительного папы, тактика поведения беременной не меняется.
3. Каждый месяц мать сдает анализ крови на антитела к резус-фактору. Результат обычно известен на следующий день. Если антител нет – значит пока все хорошо и надо ждать до 28 недель. Толщина плаценты и толщина иммуноглобулина класса М по меньшей мере до 20 недель как правило гарантируют барьер между эритроцитами плода и кровью матери. Но когда стенки плаценты уточняются, риск резус-конфликта повышается, поэтому к 28 неделям впервые рожающим отрицательным мамам надо быть уже во всеоружии.
4. Если в крови матери к моменту зачатия уже были антитела от абортов или предыдущих беременностей, можно начинать более интенсивное обследование с 9-ти недель беременности. Например, сделать биопсию хориона, узнав, какая группа крови у эмбриона. Если у ребенка отрицательный резус – на этом можно расслабиться. Если положтиельный – переходить к пункту 5.
5. Если у плода положительная группа, а у матери обнаруживаются антитела к резус-фактору, ей предстоит:
– Узи-контроль каждые 1-2 недели.
– В случае ухудшения состояния плода амниоцентез – исследование плотности билирубина в околоплодных водах.
– Затем по нарастающей – кордоцентез – анализ пуповинной крови определяет уровень билирубина и гемоглобина.
Если все показатели относительно нормальные – можно ждать и наблюдать. Если все показатели плохие, предстоит одно или несколько внутриутробных переливаний крови с последующим контролем состояния ребенка или родоразрешение, если заканчивается третий триместр (врачи выбирают кесарево вместо переливания с 34 недель).
6. Как определяют, что у плода есть угроза гемолитической болезни. Мама может это заподозрить только по ставшим заметно редкими шевелениям плода. Других внешних признаков нет. Титр антител (1:64 или 1:1325 например) не является показателем. Определить проблему можно лишь при тщательной оценке результатов УЗИ плода. Врачи должны забить тревогу, заметив: увеличение размеров печени, многоводие, появление двойного контура кожных покровов плода при отечной форме гемолитической болезни плода.
7. Если проводится экстренное родоразрешение, то желательно заранее подготовиться – найти на всякий случай донора с первой отрицательной группой, договорившись, что он в нужный момент сможет прийти на помощь. (для заменного переливания ребенку нужна будет только свежая кровь). Необходимо также, чтобы в роддоме была реанимация для новорожденных.
8. Если до 28 недели все хорошо, и антител нет, то согласно приказу Минздрава РФ № 50 от 10.02.2003 г. матерям с отрицательным резусом при угрозе резус-конфликта (положительного резуса папы) обязательно вводится антирезусный иммуноглобулин. Если до 28 недель есть угроза прерывания, проводились инвазивные процедуры, например, амниоцентез, есть травмы, кровотечения или другие паталогические состояния, то препарат нужно вводить не дожидаясь 28 недель, а в течение СУТОК. При этом необходимо учесть, что срок действия препарата – 3 месяца. Потом его действие прекращается.
9. Препарат приобретается в большинстве случаев за СВОЙ СЧЕТ – врачи советуют во время беременности не пользоваться бесплатным отечественным аналогом (делают в Иваново). В случае избытка на складах, импортную вакцину тоже могут дать бесплатно. Зарубежные образцы очищенные, без ртути, дозировка соответствует норме, в отличие от российских препаратов, которые есть в наличии в некоторых роддомах. Покупать вакцину нужно заранее. В 2009 году в Москве, например, вообще не было поставок импортных иммуноглобулинов. Мамам приходилось везти препарат из-за рубежа.
10. Наиболее популярен в России американский препарат ГиперРоу СД, дозировка 1500 МЕ. (его аналог БэйРоу Ди в 2010 году уже не продается) Если не заказывать по интернету, то необходимо иметь свой контейнер для транспортировки. Кроме того, вы ведь повезете его в клинику, где сделают укол, а потом еще одну дозу в роддом (в роддоме можно уколоться и отечественным аналогом, но ТОЛЬКО после родов, на 28 неделях отечественную вакцину советуют применять лишь в крайнем случае). Приходить в аптеку надо уже с контейнером. Перевозить вакцину нужно в транспорте, поддерживая температуру 2-8 градусов, не замораживать и не перегревать. Поэтому в некоторых аптеках (очень редко) и большинстве интернет-магазинов для диабетиков есть в продаже специальные термо-пеналы или термосумки с гелевыми конвертами – как раз для перевозки лекарств с температурой 2-8 градусов. Обычные термосумки для бутылочек или термосы ненадежны – излишний риск при условии, что специальный термопенал стоит 400-600 рублей, а вакцина – от 7 тыс. рублей. Хранить дома препарат нужно в дверце холодильника. Обращайте внимание на цвет жидкости – она должна быть или прозрачной или желтоватой. Обязательно провертье срок годности.
11. Можно избежать таких неудобств с покупкой-доставкой, если обратиться в специальный центр, например, в москве – «Ришар», где, судя по отзывам, хранят вакцину и сами же колют всем желающим. После приезда в клинику со своим препаратом нужно посидеть 2 часа, пока вакцина нагрелась до температуры 20 градусов. После этого медсестра вводит инъекцию внутримышечно (в попу). Вводить в вену нельзя!
12. Вводить антирезусный иммуноглобулин при наличии в крови женщины своих антител ЗАПРЕЩЕНО. Последний анализ перед введением вакцины должен показать отрицательный результат не позднее, чем за 2 недели до введения препарата. Если прошло больше двух недель – нужно снова сдать анализ, и вводить вакцину только при отсутствии антител. Сроки введения – 28-30 недель, если есть простудные заболевания, лучше успеть вылечиться и после этого вводить вакцину. Крайний срок – 32 недели, после этого введение препарата считают бессмысленным.
13. Принцип действия. После введения препарата на 28 неделе в течение последующих 12 недель в крови появляются «искуственные», так называемые защитные антитела к резус-фактору. Они не позволяют матери вырабатывать свои собственные антитела, которые пагубно действуют на ребенка, длится защита вплоть до 40 недель беременности.
14. В практике введения ГиперРоу в России, в частности, в ЦПСиР, не было случаев отрицательного действия препарата на ребенка (судя по заявлениям врачей на форумах). Осложнения у женщин возможны при аллергической реакции или нарушении технологии – например, вводе препарата при наличии у матери своих антител.
15. Если препарат не был просрочен, правильно хранился и транспортировался, через месяц после введения необходимо вновь сдать анализ на антитела – они ДОЛЖНЫ появиться с маленьким титром, например 1:4, 1:16. В этом нет ничего страшного – так проявляется действие препарата. Больше анализы сдавать не надо. Если антитела так и не появились, значит, препарат не подействовал и угроза резус-конфликта сохраняется – он может развиться в любой момент беременности. Последствия – от небольшой желтухи до самого страшного.
16. Если все идет по плану, в роддоме из отсеченной пуповины (той, что остается с последом) прямо в родзале берется экспресс-анализ на резус рожденного ребенка. Если он отрицательный – можно выдохнуть, когда на следующие сутки это подтвердит окончательный анализ. Если резус ребенка положительный – роженице в течение суток (не ждите крайние 72 часа, требуйте раньше) – должны ввести вторую дозу антирезусного иммуноглобулина, который вы принесли с собой из дома или получили бесплатно уже в роддоме. Если было обильное кровотечение – то вводится не одна, а две дозы иммуноглобулина.
17. Введение иммуноглобулина после родов в случае отрицательного резуса у ребенка не опасно, а просто бессмысленно.
18. Через 72 часа после родов риск возникновения своих антител у матери возрастает. Введение иммуноглобулина в роддоме необходимо для того, чтобы у женщины не появились свои антитела, опасные уже не для этого ребенка, а для последующих родов. Свои собственные антитела в отличие от «искуственных» остаются у женщины не на три месяца, а уже на всю жизнь. И шансы на успешную следующую беременность сокращаются с каждым разом на 5-10%. При наличии своих антител профилактика ГиперРоу и его аналогами во время следующей беременности уже, к сожалению, не проводится.
19. Противопоказаний для грудного вскармливания у женщин с отрицательным резус-фактором нет.
Источник
Просвещённость в медицине для современного человека имеет колоссальное значение, ведь грамотность в некоторых аспектах даёт возможность позаботиться не только о своём здоровье, но и предупредить появление патологий у плода. Именно поэтому к зачатию ребёнка нужно подойти ответственно — речь идёт не только о выборе здорового образа жизни, но и прохождения полного медицинского осмотра.
Резус-конфликт

Чтобы исключить такую проблему, как резус-конфликт, будущим родителям необходимо пройти тест на определение групп крови и наличие в крови резус-белка специфичного антигена D.
При наличии резус-белка, резус-фактор будет положительным, а при его отсутствии – отрицательным. у женщины с негативным Rh роды и беременность в большинстве случаев проходят сложно. Если же у пары одинаковые группы, у отца ребёнка первая, а у матери четвёртая – осложнений не будет.
В момент зачатия, у плода имеются все четыре группы крови, но с разным процентным соотношением, с доминирующей родительской.
Можно не беспокоиться, если:
- у родителей одна и та же группа и Rh
- у матери Rh +, а у отца — . Редко, если ребёнок унаследовал Rh- от матери, хотя у отца Rh+
Если же беременная с Rh- вынашивает ребёнка с положительной группой, появляются осложнения. Организм начинает бороться с чужеродным белком, вырабатывая антитела. Проблемы может и не быть, если беременность первая и в анамнезе не было выкидышей и абортов, тогда организм может проигнорировать чужеродный белок, так как не сталкивался с ним.
Симптомы Rh-конфликта

Так как Rh-конфликт не является заболеванием, то чётких проявлений у него нет. Но есть некоторые признаки, на которые нужно обратить внимание.
- Антитела к иммуноглобулина D в крови беременной, который выявляется при помощи лабораторных анализов
- Гемолитическое заболевание или анемия плода. Грозит неправильному формированию, развитию и росту плода.
- Желтуха, анемия, нарушения работы головного мозга и сердца
Осложнения
При следующей беременности организм вырабатывает каждый раз большее количество антител, которые причиняют непоправимый вред здоровью малыша.
Внутриутробное лечение плода

- Плазмофарез – очищение крови, при котором из плазмы крови матери удаляют все токсические вещества(кровь перегоняют через плазмофильтр и вливают обратно)
- Гемосорбция – используют для очищения угольных фильтров, которые собирают вредные вещества
- Кусочек кожи будущего отца имплантируют в кожу матери. Это служит отвлекающим манёвром для иммунитета позволяет снизить атаку антител на плод.
- Десенсибилизация
- Иммуноглобулины
Профилактика Rh-конфликта

Женщинам с резус-негативной кровью делают анализ на антитела к иммуноглобулину D в крови рекомендуют не прерывать беременность. Врач-гинеколог рекомендует сыворотку анти-D-иммуноглобулина, которые являются безопасными и не несут вреда ребёнку.
Советуем к прочтению: Ангиовит при беременности,Слива при беременности, Рентген зуба при беременности
Конфликт групп возникает, когда у плода и матери разные группы крови. Игнорировать это явление нельзя, это может стать серьёзной проблемой в дальнейшем развитии малыша.
В группе риска:
- у ребёнка третья группа, а у матери первая или вторая;
- у ребёнка вторая группа, а у матери первая или третья;
- у плода четвёртая, а у матери первая, вторая или третья
Вероятнее всего, что у ребёнка возникнет гемолитическая болезнь, если у женщины первая группа, а у плода вторая или третья.
Факторами риска для женщин являются:
- переливание крови;
- аборты, выкидыши
Ребёнок, у которого имеется гемолитическая болезнь или явные признаки задержки психического развития. Конфликт может проявиться, если:
- женщина с первой, а мужчина со второй, третьей или четвёртой группой;
- у женщины вторая, у мужчины третья или четвёртая группа;
- у женщины третья группа крови, а у мужчины вторая или четвёртая.
В родоразрешении при резус-сенсибилизации наиболее компетентным способом является кесарево сечение. Этот метод не несёт опасности матери и ребёнку. Иногда приходится принимать роды досрочно, чтобы уменьшить вероятность увеличения антител. Если по истечении 36 недель состояние женщины и плода стабильно, роды проходят естественным путём. При этом плод будет пребывать под тщательным мониторингом, дабы исключить гипоксию плода и максимально обезопасить появление ребёнка на этот свет.
Кормление грудью
Во времена Советского Союза матерям с Rh- принадлежностью категорически запрещали вскармливать ребёнка грудью, однако, теперь к этому относятся более лояльно. Как только показатели гемоглобина и билирубина приходят в норму, маме разрешают продолжить кормление.
Прогноз

Чем раньше у женщины обнаружиться принадлежность к Rh-, и чем раньше назначат конструктивное решение проблемы, тем благоприятнее прогноз.
Ведь, если вовремя не проконсультировать будущую маму и не осуществить диагностирование, результат может быть трагичным: это и выкидыш, и преждевременные роды, также, рождение ребёнка со сложными патологиями или же мертворождённый плод.
Стать на учёт к гинекологу в первые 8-10 недель для женщины крайне важно. И от того, как она будет выполнять врачебные рекомендации и назначения, напрямую зависит дальнейший исход.
Источник
