Стрептодермия при беременности последствия для ребенка

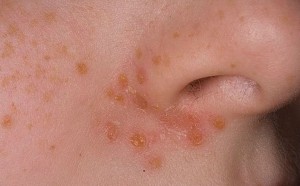 Стрептодермия – это инфекционное заболевание кожи, возникающее при попадании в нее стрептококков. Болезнь чаще всего возникает у детей, беременных женщин и людей с ослабленным иммунитетом. Чем грозит стрептодермия будущей маме и ее малышу?
Стрептодермия – это инфекционное заболевание кожи, возникающее при попадании в нее стрептококков. Болезнь чаще всего возникает у детей, беременных женщин и людей с ослабленным иммунитетом. Чем грозит стрептодермия будущей маме и ее малышу?
Причины
Возбудителем стрептодермии является стрептококк. Существует множество разновидностей этого микроорганизма, но не все из них опасны для человека. Стрептококки обитают на коже, в дыхательных путях и толстом кишечнике. Многие представители этого вида относятся к условно-патогенной флоре и живут в организме человека без вреда для его здоровья.
Факторы риска развития пиодермии:
- снижение иммунитета;
- травмы кожных покровов;
- несоблюдение правил личной гигиены;
- заболевания эндокринной системы;
- хронические заболевания кожи;
- авитаминоз;
- заболевания, сопровождающиеся нарушением кровообращения в коже (варикозная болезнь и др.).
Беременность является провоцирующим фактором для развития стрептодермии. В ожидании малыша у всех женщин происходит естественное снижение защитных сил организма. Иммунная система приспосабливается к вынашиванию ребенка на долгие девять месяцев. Но именно этот фактор играет против материнского организма, приводя к развитию инфекционных заболеваний.
Симптомы
Стрептодермия возникает на любом сроке беременности. Вероятность развития инфекции сохраняется в послеродовом периоде вплоть до полного восстановления защитных сил организма.
Стрептококковое импетиго
Импетиго – это поражение поверхностных слоев кожи. Заболевание начинается с появления мелких пузырей, заполненных желтоватым содержимым. Пузыри быстро растут, достигая размеров до 2 см, после чего вскрываются. На месте пузыря остается эрозия. Эрозия покрывается желтой корочкой, которая легко отслаиваются.
Все изменения на коже сопровождаются сильным зудом и появлением расчесов. В процессе расчесывания происходит самозаражение и разнесение инфекции по всей поверхности кожи. В результате на теле появляются множественные участки стрептодермии, не связанные между собой.
После вскрытия пузырей и образования корочек происходит постепенное заживление элементов. При неосложненном импетиго на коже после выздоровления не остается рубцов и шрамов.
Стрептококковая эктима
Эктима – это поражение глубоких слоев кожи. Такая реакция встречается у людей ослабленным иммунитетом, в том числе у беременных женщин. Развитие эктимы возможно и при неадекватном лечении стрептококкового импетиго.
Заболевание начинается с появления пузырей с гнойным серовато-желтым содержимым. Пузыри быстро растут, но не вскрываются. В дальнейшем высыпания уменьшаются в размерах, а на их месте образуются плотные корочки, снимающиеся с большим трудом. При отторжении корочки на ее месте возникает глубокая болезненная язва. После выздоровления на месте эктимы остаются рубцы и шрамы.
Общее состояние беременной женщины при стрептодермии обычно не страдает. При значительном распространении процесса возможно повышение температуры тела, озноб и появление других признаков интоксикации организма. В среднем болезнь длится в течение 2-3 недель.
Последствия для плода
Неосложненная стрептодермия не представляет угрозы для течения беременности и развития плода. При своевременном и адекватном лечении никаких серьезных последствий для малыша не ожидается. Внутриутробное заражение плода возможно лишь при генерализации инфекции и попадании стрептококка в системный кровоток.
Инфицирование плода возможно при прохождении родовых путей. Если на теле женщины в момент родов остаются элементы сыпи, стрептококк может легко попасть на кожу новорожденного. У малышей стрептодермия протекает тяжело с быстрым поражением большой площади кожных покровов и развитием осложнений. Вот почему так важно вовремя вылечить стрептодермию и не допустить рецидива инфекции к моменту родов.
Методы лечения
Лечением стрептодермии занимается врач-дерматолог. При появлении первых пузырей необходимо обязательно обратиться к специалисту. Многие привычные препараты, используемые для терапии гнойных заболеваний кожи, запрещены во время беременности как потенциально опасные для плода. Грамотный специалист сумеет подобрать безопасное и эффективное лекарственное средство с учетом срока гестации и тяжести состояния будущей мамы.
Для лечения стрептодермии применяются местные антибактериальные препараты в виде кремов и мазей. Приоритет отдается средствам, не проникающим в системный кровоток. Курс терапии длится до 10 дней. Эффект наступает уже спустя 3-4 дня от начала лечения. Если за указанное время состояние женщины не улучшается, необходимо пересмотреть диагноз и схему терапии.
При обработке кожных покровов очень важно не сдирать корочки, особенно в случае развития эктимы. Корочки, которые начали самостоятельно отделяться, можно аккуратно убирать тампоном, смоченным в отваре календулы или ромашки. Нельзя расчесывать кожу – это может привести к распространению инфекции по всей поверхности тела.
На весь период лечения запрещается принимать ванну и душ. Кожу следует аккуратно протирать мягким полотенцем, смоченным в воде. Рекомендуется на время отказаться от синтетического белья и грубой одежды, способной травмировать кожу и привести к дальнейшему распространению инфекции.
При сильном зуде на фоне стрептодермии назначаются антигистаминные препараты. Выбор лекарства должен быть обязательно согласован с врачом. На ранних сроках беременности антигистаминные средства назначаются только по строгим показаниям. При значительном ухудшении состояния будущей мамы к лечению добавляются антибиотики системного действия.
Профилактика стрептодермии заключается в соблюдении правил личной гигиены и стимуляции иммунитета. Активный образ жизни, рациональное питание и прием поливитаминов лучше всего защитят беременную женщину от появления гнойной инфекции в этот ответственный период.
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Возникновение стрептодермии при беременности связано с проникновением в организм стрептококка. Его патогенное воздействие приводит к поражению кожных покровов, вызывая гнойные высыпания. Кожа становится розовой и склонной к шелушению. Стрептодермия имеет две формы развития: острую и хроническую. Возникновение заболевания в период вынашивания ребенка требует консультации врача.

Причины и симптомы болезни
Стрептококки — это условно-патогенные микроорганизмы. Это свидетельствует о том, что при попадании на кожные покровы они начинают свою пагубную деятельность. Происходит это из-за слабого иммунитета или повреждений кожи. Стрептодермия способна развиться и вследствие тесного контакта с зараженным человеком. Чаще это происходит в закрытых коллективах, особенно у детей. Организмы малышей слабые, иммунные функции не способны защитить от проникновения вредоносных бактерий. Инкубационный период заболевания равен неделе.

Основные причины появления недуга:
- чувствительность кожных покровов;
- постоянное переохлаждение конечностей;
- варикозное расширение вен;
- сахарный диабет.
В этом случае риск заражения стрептодермией резко возрастает. Если на кожных покровах постоянно имеются ссадины или ранки, заболевание переходит в хроническую форму.
Заподозрить болезнь просто, она имеет несколько основных признаков. Первым делом начинают краснеть кожные покровы, иногда они имеют розоватый оттенок. Место поражения характеризуется сухостью и постоянным шелушением. Заметить болезнь можно только визуально, она не имеет субъективных симптомов. Крайне редко человека донимает зуд, фиксируется незначительное повышение температуры тела и увеличение лимфатических узлов.

Пятна при стрептодермии могут локализоваться на конечностях, спине и ягодицах. Некоторые из них сходят самостоятельно. Опасность заболевания заключается в осложнениях. Если не предпринимать никаких мер, вредоносные микроорганизмы начинают поражать внутренние органы.
Стрептококки и беременность
Иммунная система у беременных женщин намного слабее. Весь организм в этот период находится в состоянии «переделки». Происходит подготовка к вынашиванию и дальнейшему родовому процессу. Для стрептодермии ослабленный иммунитет — лучшая среда обитания.

Организм женщины претерпевает некоторые изменения. Ввиду определенных условий он ослабевает, но при этом и крепнет. Ведь теперь необходимо защищать не только собственный организм, но и малыша. Начинается выработка макрофагов. Эти клетки направлены на борьбу с бактериями. Они не позволяют вредоносным микроорганизмам нанести вред. При этом происходит уменьшение выработки Т-клеток, действие которых направлено на борьбу с инфекциями. В итоге вероятность оппортунистических заболеваний значительно возрастает. Бактерии данного типа, проникая в организм здорового человека с крепкой иммунной системой, не способны нанести ему вред. Если же это беременная женщина, у которой защитные функции ослаблены, сохраняется высокая опасность поражения.
Основным возбудителем стрептодермии является Streptococcus pyogenes. Его относят к основоположникам оппортунистических инфекций. При беременности воздействие этого возбудителя на организм несет опасность как для матери, так и ребенка. Но данный недуг не так распространен в мире.
Устранение заболевания
Лечение стрептодермии осуществляется путем применения антибиотических мазей.
Использовать их можно и в период вынашивания ребенка, никакой опасности для малыша они не несут. Наносят мази на кожные покровы 3-4 раза в сутки. Длительность терапии не превышает недели. Перед использованием средства необходимо очистить кожные покровы и при необходимости удалить образовавшиеся корочки. Во избежание распространения инфекции, мазь наносится в специальных перчатках. При их отсутствии руки следует тщательно промывать. Если лечение не принесло облегчения и состояние не улучшилось, необходимо обратиться за помощью к врачу.
Использование мази может привести к развитию побочных реакций со стороны организма. Обычно это аллергические проявления в виде раздражения и кожного зуда. Симптоматика выражена слабо. По окончании приема мази негативные признаки исчезнут самостоятельно. Крайне редко назначаются антибиотики для перорального использования. Такая терапия опасна для развивающегося организма ребенка. Прибегают к данному воздействию при поражении обширных участков кожи. Происходит это вследствие тяжелого течения заболевания. При назначении правильной дозы антибиотиков, есть вероятность снижения риска для будущего малыша.
В целом заболевание способно пройти само по себе. Но качественное и правильное лечение позволит ускорить этот процесс. Однако во время беременности к вопросу устранения заболевания нужно подходить со всей ответственностью.
Источник
Содержание статьи:
Стрептодермия — инфекция, поражающая поврежденную кожу путем внедрения в нее стрептококковой микрофлоры. Патогенные возбудители образуют в процессе своей жизнедеятельности на кожном покрове гнойные высыпания. Это заразная инфекция легко передается от человека к человеку. Стрептодермия при беременности наблюдается нечасто, но в связи с тем, что в этот период у будущей мамы происходит некоторое ослабление иммунной системы, беременная подвержена появлению этой болезни.
Причины стрептодермии
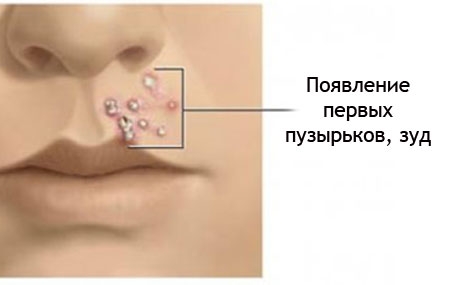
Главным фактором является иммунитет. Если он крепкий, то никакие стрептококки не страшны. Но во время вынашивания малыша защитные функции немного ослабевают. Скорее всего, так задумано природой, потому что в ином случае плод мог бы восприниматься организмом матери, как инородной тело. И он (организм) боролся бы с ним и отторгал. Кроме того, защищать приходиться теперь двоих (мать и дитя). В общем, при беременности некоторые функции иммунной системы подавляются, другие, наоборот, усиливаются. Но вернемся к заболеванию.
Итак, для того чтобы возбудитель проник внутрь будущей мамы нужны следующие условия:
• сниженная сопротивляемость организма;
• женщине самой являться носителем инфекции;
• контактировать с тем, кто ее носит;
• касаться предмета, на котором находился микроб.
Но этих факторов недостаточно, чтобы заболеть. Для заражения необходимо, чтобы целостность кожного покрова была нарушена любым способом — царапина, расчесанный укус комара, порез, ранка и т. д. Стрептококк находит это место и таким путем попадает в организм женщины. Так начинается беременность со стрептодермией.
А также к недугу приводят:
• аллергия;
• постоянное переохлаждение;
• варикоз;
• диабет.
И обладательницы нежной уязвимой кожи в числе тех, кто больше подвержен заражению.
Признаки стрептодермии у беременных
Виды стрептодермии
В своем проявлении болезнь имеет несколько форм:
• импетиго — гнойничковые высыпания;
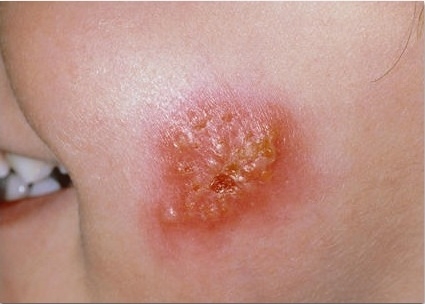
• эктима обыкновенная — пустуло-язвенное поражение;
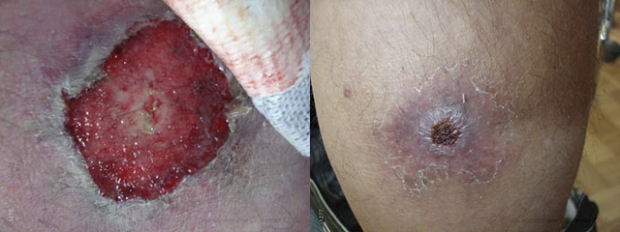
• заеды — пузырьки в уголках губ, преобразующиеся в дальнейшем в трещинки, а затем в корочки;
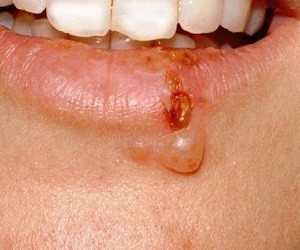
• лишай на коже лица — так проявляется сухая стрептодермия при беременности.
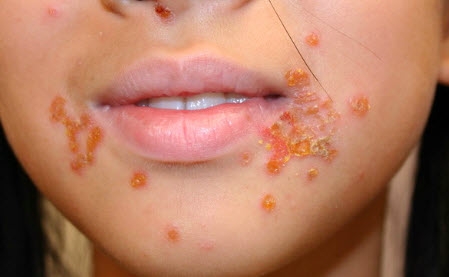
Вначале кожа краснеет или розовеет, пораженная область становится сухой и начинает шелушиться. А потом уже появляются высыпания — множество маленьких пузырьков, наполненных жидкостью — это основные симптомы стрептодермии. Эти образования самопроизвольно вскрываются и засыхают, образуя корку. Визуально заболевание заметить проще, чем догадаться о его существовании по внутреннему самочувствию. Лишь иногда проявляются следующие симптомы:
• зуд;
• небольшое повышение температуры;
• изменение цвета мочи;
• тошнота;
• слабость;
• увеличение лимфатических узлов;
• отеки.
Эти проявления редки, но так как беременность — время гормональных всплесков и сниженного иммунитета, то стрептодермия в данный период может протекать в тяжелой форме. В любом случае — легко протекает болезнь или тяжело — необходимо обратиться к врачу при первых признаках. Тем более что также могут проявляться и другие заболевания, более опасные, чем описываемое.
Последствия и осложнения стрептодермии при беременности
Будущие мамы, которые подверглись этой неприятной напасти, переживают — влияет ли стрептодермия на беременность? На самом деле, здесь ответить однозначно нельзя. В основном она не имеет никаких последствий для ребенка и мамы. Но в предельно запущенных случаях болезнь может спровоцировать при родах осложнения такого характера:
• преждевременное начало родовой деятельности;
• внутриутробное инфицирование или даже гибель плода;
• заражение малыша стрептококками.
Но это происходит крайне редко, в исключительно тяжелых, оставленных без лечения случаях. Но все-таки вероятность заражения ребенка после родов от больной мамы есть. Поэтому необходимо вылечить инфекцию до того, как кроха решит появиться на свет.
Лечение стрептодермии во время беременности
Часто можно услышать о том, что лечение стрептодермии во время беременности не требуется, потому что заболевание проходит само по себе. К тому же в терапии используются антибиотики, которые, как предполагается, несут потенциальную опасность для малыша. Давайте рассмотрим подробнее методы лечения стрептодермии при беременности.
Как лечат стрептодермию при беременности
1. Действительно, возможность того, что болезнь исчезнет сама, существует. Но лечение позволяет гораздо быстрее от нее избавиться. А также заболевание небезопасно для окружающих. Устранив его можно существенно снизить риск инфицирования других людей.
2. Мазь с антибиотиками от стрептодермии не страшна для крохи, ее можно смело применять, так как она действует только местно, не всасываясь в кровь. Но прописать антибактериальную мазь должен только доктор.
Средство наносят до 4 раз за сутки в течение недели. Проблемные участки предварительно промываются антисептиком, например хлоргексидином. При этом надо стараться убирать корочки, которые уже сами начали отделяться. После следует тщательно мыть руки. Но если за неделю состояние не изменится в лучшую сторону, обязательно нужно снова обратиться к врачу.
У мази могут быть слабовыраженные эффекты побочного характера вроде покраснения и зуда. Они быстро проходят.
Антибиотики в таблетках, капсулах или суспензиях назначаются в очень сложных ситуациях: если инфекция протекает в тяжелой форме, поражая значительные участки. И тогда тоже врач подбирает наиболее безвредные препараты для лечения стрептодермии у беременных с учетом чувствительности бактерии к антибиотику. Чаще всего применяют препараты с бензилпенициллином или ампициллином. При этом наружное лечение антибактериальной мазью продолжают.
Для будущей мамы важно соблюдать все требования и рекомендации специалиста, так как вероятность того, что болезнь начнет прогрессировать, при беременности все-таки очень высока.
И при таком заболевании нельзя:
• выдавливать или прокалывать пузырьки;
• чесать и трогать руками;
• принимать ванну и купаться до полного излечения;
• носить синтетику и тесное белье.
А в дальнейшем нужно помнить о профилактических мерах.
Профилактика стрептодермии при беременности
Нося ребенка под сердцем, любая женщина должна трепетно относиться к своему здоровью. Для предотвращения недуга необходимы такие меры:
1. Бытовые предметы (посуда, полотенце и т. д.) у беременной женщины должны быть свои, особенно если кто-то из близких страдает кожными проблемами.
2. Будущей маме надо стараться как можно реже посещать места, где скапливается много народу.
3. Больше гулять на свежем воздухе, есть фруктов и овощей, заниматься фитнессом для беременных и меньше переживать.
4. Царапины, порезы обрабатывать антисептиком.
5. Мыть руки с мылом после улицы.
Не нужно впадать в панику, заболев стрептодермией при беременности. Обратившись к врачу при первых проявлениях инфекции всех возможных осложнений можно избежать.
Дата: 24.11.2016
Источник
Последствия и осложнения стрептодермии у ребенка могут быть весьма неблагоприятными. Бактериальная инфекция всегда сопровождается развитием воспаления, инфекционного процесса. При отсутствии лечения, довольно высок риск развития сепсиса и бактериемии. Возможно развитие хронической инфекции, которая будет сопровождаться периодическими обострениями, рецидивами. Опасность состоит в том, что хроническая инфекция может персистировать по организму, а затем может стать причиной различных воспалений внутренних органов, кожи. Инфекция может проникнуть в любой орган или систему, вызвав там воспалительный, гнойно-септический процесс. [1]
Большую опасность представляет скрытая инфекция. Не до конца вылеченная инфекция в моче может стать причиной рецидивов. Опасно это и тем, что инфекция может прогрессировать.
Как заканчивается стрептодермия у детей?
Как правило, стрептодермия протекает 2-3 недели. Чтобы ответить на вопрос, как заканчивается стрептодермия у детей, нужно учитывать ряд факторов, в том числе, и проводимое лечение. Обычно при правильно подобранном лечении и строгом соблюдении всех рекомендаций врача, стрептодермия заканчивается полным выздоровлением. Раны заживают, образуются корочки, которые затем отпадают. Следов и шрамов после заживления стрептодермии не наблюдается.
В отдельных случаях, при неправильном, неполном или несвоевременном лечении, могут появляться рецидивы, либо заболевание может приобрести хроническую форму с периодическими обострениями. При отсутствии лечения, несоблюдении рекомендаций врача, может наблюдаться ухудшение состояния, инфекция может прогрессировать, поражать все новые и новые участки тела, создавать новые очаги инфекции. [2] В патологический процесс могут вовлекаться слизистые оболочки, внутренние органы, вплоть до развития сепсиса и бактериемии. [3] Осложнения инфекций кожи, вызванных стрептококками группы А, такие как постстрептококковый гломерулонефрит и острая ревматическая лихорадка, встречаются редко. [4] , [5] , [6]
Кровь из носа при стрептодермии у детей
Кровь из носа может наблюдаться у детей при стрептодермии, но она связана не столько с собственно стрептодермией, сколько с нарушением нормального структурного и функционального состояния слизистых оболочек носа, с ярко выраженным дисбактериозом, отечностью, нарушением микроциркуляторного русла и сосудистой проницаемости. Бактериальная инфекция, особенно стрептококковая, сопровождается бактериальной интоксикацией и снижением местного иммунитета. На фоне этого изменяются свойства слизистых оболочек, нарушается проницаемость, повышается склонность к развитию кровотечений. [7]
Если у детей при стрептодермии идет кровь из носа, целесообразно пропить курс аскорутина. В его состав входит рутин, который оказывает воздействие на сосуды: нормализует тонус, повышает проницаемость, нормализует основные свойства сосудов и крови. [8] , [9] Второй компонент – аскорбиновая кислота, которая также нормализует состояние организма, в том числе, сосудов, слизистых оболочек, выводит токсины. [10] Дозировку назначает врач индивидуально, но обычно детям рекомендуется по 0,5 – 1 таблетке 2-3 раза в день, в зависимости от индекса массы тела, выраженности патологии, возраста.
Источник
