Ребенок с впс отстает в развитии
Добрый день, Полина! Меня зовут Настя. Хотела бы вместе с вами, а может и с другими специалистами понять свои ошибки и помочь сыну овладеть новыми навыками.
Нам сейчас 1год 2 месяца.Родились естественным образом ровно в 40 недель:аб::3540,53 см, 78 по шкале Апгар. У сына ВПС, знала заранее до рождения. На 3 сутки была проведена операция на сердце:устранение коарктации аорты. Отошел быстро, через 7 дней были дома:аб: Вскармливание грудное. Прикормы стала вводить в срок как полагается.
Сейчас едим все, включая мое молоко по ночам:аб:Тем не менее, вес у нас мал:ау: 8.5кг,но рост нормальный 78 см.
В связи с маленьким весом он худенький, а из-за гипотонии мышцы слабенькие.
Глеб не отстает в психическом развитии.Все, что полагается делает и говорит (дядя,папа, баба,дай,на, ав,ку,мама, гу и что-то еще:аб.Мелкая моторика развита прекрасно(невролог сказал, что это естественно, ведь когда меньше двигаешься, больше играешь.Упомянула про Паганини, у него ВПС был тоже).Он спокойный по характеру, усидчивый.
Главные трудности у нас с физическим развитием.До 6 месяцев все было хорошо, развивались без отставания.Потом встал вес и…физическое развитие затормозилось. С 7.5 месяцев он сидит (электрофорез +массаж видимо помогли). На животе лежал с рождения и где-то до 10 месяцев.На руках выпрямлялся,игрушки доставал, ноги подтягивал к попе, казалось поползет…не случилось:ау:После этого на животе отказывался лежать.
Невролог в 8 месяцев сказала, не волнуйтесь с ВПС так часто. Он скорее всего сразу сядет. Не сел ДО СИХ ПОР. Он честно пытается сесть уже давно, приподнимается опирается немного на руку и…ложится. Как только дать руку, сразу быстренько садится. С подушки может сесть, но все-равно ждет руку:аб:
При этом,мы умеем: сидеть очень хорошо,даже передвигается сидя:аб: стоять у опоры долго, руки можем отпускать и постоять без, наиболее часто держится одной рукой, второй что-нибудь трогает. Умеем вставать к опоре, если ноги стоят на полу (например, он сидит в седле или на маленькой тубареточке).Также встает быстро и уверенно, если дать руки, упирается на ступни и встает.Без опоры он может стоять, но через некоторое время откланяется назад и упал бы, если бы не мои руки:аб:Вдоль опоры переступает. При этом, похож на ивушку:аб:тоненький и покачивается:аб:
За руки очень хорошо ходит, иногда за 1 руку, если придерживать бедра уверенно идет.Есвли встал с табуретки может ко мне несколько шагов и сам сделать, НО потом одумывается и ждет мою руку:аб: Знаю, это не достижение.Это большая ошибка.Как только он понял, что такое ходить, про живот и ползанье мы забыли.Сейчас при попытки поставить на четвереньки сразу садиться, с живота сразу переворачивается на спину.Мяч у нас давно. Предпочитает его катать:аб:
Понимаю информации много, но добавлю еще:аб: С 4 июня мы как бы “госпитализированы” и ждем (дома) операцию, радикальную. Поэтому сына бережем, по врачам лишний раз не таскаем, главное сейчас не болеть.
Больше всего меня беспокоит, что он сам не садится. Долго и упорно учу его через бок садится. Говорю, как Глебик садится? И он сам сразу приподнимается, пытается опиреться на руку и…протягивает мне вторую руку для помощи:аб: Если не дам, ложится. У меня впечатление, что он не то что не может сесть, просто не знает как это технически сделать. Отсутствие естествеенной смены поз, наверное, сказывается, мы ведь не ползали.
Подскажите, пожалуйста, мои ошибки.На какие упражнения стоит обратить внимание в нашей ситуации?Читала много. Пробовала четвереньки.Его практически не поставить,он сразу выгибается и садится или даже встает.На колени тоже не поставить, в итоге мы почему-то опять стоим:аб:
П.С. Конечно,я верю, что после операции все изменится. Он станет сильнее, активнее. А значит поползет, сядет, встанет и пойдет.Но время идет, операцию все ждем (говорят на след.неделе).Может лучше ничего не делать, чем делать неправильно? Как то он все делает наполовину, почти встает, почти ходит, почти садиться. Поняла,это не его, а моя вина? Не одного дела до конца не довела, начинала новое…
Хотя, если бы мы не начали водить за руки он, наверное, и не стоял бы даже сейчас. Так бы и сидели и развивали мелкую моторику:аб:В общем совсем запуталась…
Ваше мнение для меня действительно важно. Готова выслушать критику и честно ответить на все необходимые вопросы.
Источник
Сегодня я буду и ругать, и хвалить нашу медицину. Хвалит за золотые руки врачей… а ругать за плохую диагностику пороков сердца, на ранеем развитии. Обычно неладное замечают родители. В большинсвте случаев, детей даже с серьезными пороками выписывают с роддома, не поставив диагноза. Это связано с тем, что некоторые заболевания сердца крайне сложно диагностировать у новорожденных детей, в силу физиологических особенностей развития раннего возраста. Остальные особенности- плохое старое оборудование, нехватка хороших специалистов. Очень жаль, что ЭКГ грудничков, и узи сердца, не поствлена в ряд обязательных обследований, в нашей стране
Как заподозрить неладное?
Неладное заподозрить можете вы, или ваш педиатр услышав в сердечном ритме вашего малыша шумы. Шумы бывают органическими, которые связаны с пороком сердца, и неорганическими, или функциональными.
Функциональные шумы у детей — это норма. Как правило, они связаны с ростом камер и сосудов сердца, а также с наличием дополнительной хорды или трабекулы в полости левого желудочка (камеры сердца).
Если вы наблюдаете у своего малыша такие симптомы, то это повод обратиться к врачуи просить дальнейшего иследования! Помните, чем раньше порок сердца будет диагностирован, тем быстрее будет поставлен диагноз, и заболевание будет взято под контроль!
- изменение цвета кожных покровов (лицо, область носогубного треугольника, пальцы, стопы) – синева или необычная бледность;
- наличие отеков конечностей или выбухания в области сердца;
- беспричинный крик, сопровождающийся посинением (цианоз), или, наоборот, бледностью кожи, появление холодного пота, особенно на лбу;
- Быстрая утомляемость, у грудничков она проялвяеться вялым сосанием или сильным беспокойство при прикладывании груди, частое срыгивание, медленная прибавка в весе;
- приступы учащенного дыхания (одышки), иногда в сочетании с посинением кожных покровов (цианотические приступы), или постоянная одышка;
- беспричинное учащение или урежение сердцебиения.
Старшие дети, которые сами способны рассказать о своем состоянии, могут также жаловаться на:
- боли в области грудной клетки / сердца
- появление учащенного дыхания (одышки) при нагрузках (например, физических упражнениях, подъеме по лестнице, беге и пр.), а иногда – и в покое
- постоянно повторяющиеся эпизоды беспричинного (независимо от физических и эмоциональных нагрузок) изменения сердцебиения (учащенное – тахикардия или уреженное – брадикардия)
Кто в группе риска?
- женщины, перенесшие вирусную инфекцию на ранних сроках беременности, особенно в первые два месяца, когда формируются основные структуры сердца; Не падать в обморок болеюшим простудой, ресь идет о таких заболеваниях как ветрянка, краснуха, гепатит, или некоторые виды гриппа.
- Наследственность. Не обязательно даже по покоелением. В семье где уже есть ребенок с пороком сердца, шанс родить второго малыша с похожем порок выше…
- Беременные страдающие диабетом
- дети с синдромом Дауна и некоторыми другими генетическими заболеваниями (хромосомными аномалиями). В этом случае генетик направляет ребенка к кардиологу для дальнейшего обследования
- недоношенные дети
- дети с множественными экстракардиальными (т.е., иными, чем пороки сердца) пороками развития. Если у Вашего ребенка имеется несколько выраженных пороков развития, т.е. нарушений в структуре или функции основных органов, педиатр направит его и к детскому кардиологу.
Особенные ли такие малыши? При своевременном лечении, многие пороки сердца излечимы, ваш ребенок будет вести активную, обычную жизнь. Даже при серьезных хирургических вмешательствах ( по- моему мнение любая хирургия на сердце серьезная) ваш ребенок имеет все шансы здорового нормального образа жизни. Разве только профессиональный спорт будет ему противопоказан. И не стоит забывать, что большую часть пороков, малыш может просто перерости.
Знай врага в лицо.
Медицина знакома более чем с 100 видами пороков сердца. Расмотрим наиболее распространенными.
Сердце,- это сильный, мышечный насос, отс лаженно работы которого зависят все системы организма. У сердца есть четыре камеры: две верхних называются предсердиями, а две нижних — желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении.
Все пороки сердца делятся на две группы: врожденные и приобретенные.
Врожденные пороки сердца возникают в период от второй до восьмой недели беременности и встречаются у 5-8 новорожденных из тысячи.
Приобретенные пороки сердца провоцируют такие заболевания как ревматизм и инфекционный эндокардит, реже — атеросклероз, травма или сифилис.
Самые распространенные и тяжелые врожденные пороки можно разделить на две основные группы. В первую группу попадают пороки сердца, вызванные наличием обходных путей (шунтов), из-за которых поступающая из легких обогащенная кислородом кровь закачивается обратно в легкие. При этом возрастает нагрузка как на правый желудочек, так и на сосуды, несущие кровь в легкие. К такого рода порокам относятся:
незаращение артериального протока — сосуда, по которому у плода кровь обходит еще не работающие легкие;
дефект межпредсердной перегородки (сохранение отверстия между двумя предсердиями к моменту рождения);
дефект межжелудочковой перегородки (щель между левым и правым желудочками).
Другая группа пороков связана с наличием препятствий кровотоку, приводящих к увеличению рабочей нагрузки на сердце. К ним относятся, например, коарктация (сужение) аорты или сужение (стеноз) легочного или аортального клапанов сердца.
Клапанная недостаточность (расширение клапанного отверстия, при котором закрытые створки клапана не смыкаются полностью, пропуская кровь в обратном направлении) у взрослых людей может проявиться вследствие постепенной дегенерации клапанов при двух типах врожденных нарушений:
у 1 процента людей артериальный клапан имеет не три, а лишь две створки,
у 5-20 процентов встречается пролапс митрального клапана. Это неопасное для жизни заболевание редко приводит к серьезной недостаточности клапана.
В довершение этих сердечных бед, многие виды врожденной нарушений сердца и кровеносных сосудов встречаются не только порознь, но и в различных сочетаниях. Например, тетрада Фалло, самая частая причина синюшности (цианоза) ребенка, — это сочетание сразу четырех пороков сердца: дефекта межжелудочковой перегородки, сужения выхода из правого желудочка (стеноз устья легочной артерии), увеличения (гипертрофии) правого желудочка и смещения аорты.
Приобретенные пороки формируются в виде стеноза или недостаточности одного из клапанов сердца. Чаще всего поражается митральный клапан (расположенный между левыми предсердием и желудочком), реже — аортальный (между левым желудочком и аортой), еще реже — трикуспидальный (между правыми предсердием и желудочком) и клапан легочной артерии (между правым желудочком и легочной артерией).
Клапанные пороки могут быть также комбинированными (когда поражаются 2 и более клапанов) и сочетанными (когда в одном клапане присутствуют явления и стеноза, и недостаточности).
Как проявляются пороки?
Имея врожденный порок сердца, некоторое время после рождения младенец может выглядеть внешне вполне здоровым. Однако такое мнимое благополучие редко сохраняется дольше, чем до третьего года жизни. Впоследствии болезнь начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для так называемых «синих пороков» характерны приступы, которые возникают внезапно: появляются беспокойство, ребенок возбужден, нарастают одышка и синюшность кожи (цианоз), возможна потеря сознания. Такие приступы чаще наблюдаются у детей раннего возраста (до двух лет). Им также свойственна излюбленная поза отдыха на корточках.
«Бледные» пороки проявляются отставанием в развитии нижней половины туловища и появление в возрасте 8-12 лет жалоб на головную боль, одышку, головокружение, боли в сердце, животе и ногах.
Профилактика.
Увы, от этого заболевания, профилактики не существует. Но вы значительно можете снизить риски, следя за своим состянием здоровья. Будущей Матери нужно с осторожностью принимать медикаментозные, или гормональные препараты, о таких ядах как алкоголь, никотин и наркотики, думаю и говорить не стоит. Даже ваш лишний вес, увеличивает возможность заболеваемости на30%. Не забывайте о сриннинговых обследованиях во время беременности. Если вы входите в группу риска, то не поскупитесь на хорошее медицинское обследование. На ранних сроках (11-14 недель) для специалиста легче выявить врожденный порок сердца при трансвагинальном (чрезвлагалищном) УЗИ. Однако некоторые патологии сердца и сосудов выявляются в более поздние сроки, поэтому при подозрении на них необходимо сделать трансабдоминальное (через переднюю брюшную стенку) УЗИ сердца плода в 20-24 недели.
Что делать если у вашего малыша заподозрили порок сердца?
Запишитесь на консульиацию к к детскому кардиологу или детскому кардиохирургу.
Далее вам назначать эхокардиографическое и электрокардиографическое исследования. От качества это обследования будет зависить правильность постановки диагноза.
И ничего не бойтесь. Даже если вашему малышу, будут назначать хирургическое вмешательство. Будте готовы к тому, что сроки опетивного мешателства сторого индивидуальны.
В период новорожденности и до полугода риск осложнений после операции у детей выше, чем в более старшем возрасте. Поэтому если состояние ребенка позволяет, ему дают возможность подрасти назначая при необходимости медикаментозную терапию, набрать вес, за это время становятся более зрелыми нервная, иммунная и другие системы организма, а иногда закрываются дефекты, и ребенка уже не нужно оперировать.
Так же стоит обследовать малыша полностью. Порок сердца и аномалии развития других органов,увы, часто сочетаются. Нередко врожденные пороки сердца встречаются у детей с генетической и наследственной патологией, поэтому необходимо проконсультироваться у генетика. Чем больше известно о здоровье младенца до oпeрации, тем меньше риск послеоперационных осложнений.
Что еще хочеться сказать.. я лично яркий пример, хорошей насыщенной жизни. С пороком сердца. Конечно, карьеру спортивную я не сделала, но росла нормальным ребенком, хорошо переносила эмоциональные и физические нагрузки. Выросла, стала матерью замечательной, здоровой дочери.
Так что здоровья вам и вашим детям!
Источник
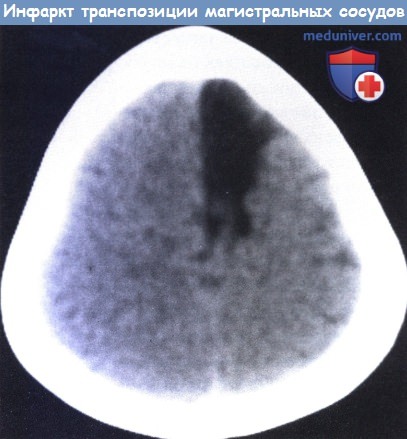
Неврологические осложнения болезней сердца у ребенкаа) Неврологические осложнения неоперированных врожденных заболеваний сердца. Врожденные заболевания сердца, особенно врожденные пороки сердца синего типа, являются важными причинами неврологических проблем. 1. Умственное и физическое развитие и мальформации сердца. Развитие детей с врожденными пороками развития сердца обычно нормальное. Тем не менее, познавательные функции у детей с врожденным пороком сердца синего типа могут нарушаться чаще, чем при нецианотических заболеваниях (Stieh et al., 1999), особенно у детей с гипоплазией левых отделов. Около половины детей с врожденной патологией сердца с необходимостью операции на открытом сердце в неонатальном периоде приобретают дефицит двигательных и познавательных функций с плохой успеваемостью в школе (Hovels-Gurich et al., 2002a, b). Rogers et al. (1995) выявили, что 7 из 11 выживших с этим состоянием имеют серьезные когнитивные нарушения. Возможны различные механизмы подобных расстройств познавательных способностей, включая сопутствующие мальформации, последствия инфарктов или гипоксических приступов и хронической гипоксии. Роль гипоксии заподозрена на основании данных о том, что возраст, в котором проводится операция по транспозиции крупных сосудов, имеет отрицательную корреляцию с достигнуты м уровнем умственного развития (Newburger et al., 1984), указывая на то, что отсрочка хирургического вмешательства может быть связана с нарушением высших функций мозга. Основной причиной являются факторы в процессе операции, однако недавние исследования показали, что у половины новорожденных с такими проблемами неврологические и нейроповеденческие симптомы имелись до операции, являясь существенным фактором риска для последующих нарушений (Limperopoulos et al., 2002). Было установлено, что хроническая гипоксия у детей с пороками сердца синего типа связана с нарушенной двигательной функцией, неспособностью к устойчивому вниманию и низкой успеваемостью (Wright и Nolan, 1994; Stieh et al., 1999). Мальформации мозга встречаются чаще у детей с врожденными заболеваниями сердца, чем среди населения в целом. В исследовании цианотических заболеваний сердца патология ЦНС была выявлена в 2-5% случаев с транспозицией крупных сосудов, 5-10% с тетрадой Фалло, 4-10% с артериальным стволом и около 29% с гипоплазией левых отделов сердца (Glauser et al., 1990). Мальформации мозга могут включать как большие, так и малые аномалии, а микроцефалия является самой распространенной. При нецианотических заболеваниях патология мозга встречается особенно часто, с дефектами эндокардиальной подушки, поскольку они сочетаются с синдромом Дауна, но иногда обнаруживаются коарктация аорты или аортальный стеноз. Коарктация аорты может сочетаться с аневризмами в мозге и также вызывать кровоизлияние в мозг при их отсутствии (Freedom, 1989). 2. Пароксизмальные эпизоды. Среди них различают синкопапьные состояния, которые могут встречаться у пациентов с клапанным аортальным стенозом. Цианотические приступы составляют главные осложнения порока сердца синего типа. Эти эпизоды провоцируются нагрузками, кормлением или актами дефекации и характеризуются гиперпноэ и внезапным усилением предшествующего цианоза. Сознание может ухудшаться, и в тяжелых случаях могут развиться генерализованные судороги. Иктальный мониторинг с помощью ЭЭГ показывает скорее гипоксический, чем эпилептический характер судорог (Daniels et al., 1987). В некоторых случаях диабетические приступы следуют за острым нарушением мозгового кровообращения. 3. Инсульты. Нарушения мозгового кровообращения встречаются в течение первых 20 месяцев жизни в 75% случаев, а тетрада Фалло и транспозиция магистральных сосудов насчитывает около 90% случаев (Phornphutkul et al., 1973). Их встречаемость значительно снизилась после выполнения раннего хирургического вмешательства у большинства детей. Тем не менее, нарушения мозгового кровообращения также возникают и после полного восстановления. Du Plessis et al. (1995) наблюдали инсульты у 17 (2,6%) из 645 детей, которым была выполнена операция по Фонтену. Они возникали в течение первых дней до 30 месяцев после хирургического вмешательства. Инфаркты локализовались в основном в бассейне средней мозговой артерии, но могут быть вовлечены и другие крупные сосуды. Венозный тромбоз также встречается, отчасти коррелируя с дегидратацией и высоким гематокритом, тогда как артериальные инфаркты часто наблюдаются у пациентов с железодефицитной анемией (Tyler и Clark, 1957). Последняя часто связана с повышенной вязкостью крови. Гемиплегия с внезапным началом является обычным клиническим проявлением, но могут наблюдаться другие фокальные дефициты, такие как гемианопия или афазия. КТ дает обычную картину артериального инфаркта крупных сосудов, лакунарные инфаркты нехарактерны (Dusser et al., 1986). В четверти случаев отмечается задержка умственного развития и остаточная эпилепсия. 4. Абсцессы головного мозга. Они рассматривались в отдельной статье на сайте. Около 80% из них встречаются в случаях с тетрадой Фалло и транспозицией магистральных сосудов. Они редко встречаются до двухлетнего возраста, возможно, из-за развития в месте предшествующих небольших инфарктов. Отек сосочка зрительного нерва имеет небольшое значение в постановке диагноза абсцесса мозга у пациентов с цианотической болезнью сердца, поскольку извилистые сосуды сетчатки часто переполнены кровью, размывая границы диска.
б) Неврологические осложнения приобретенного заболевания сердца у ребенка. Эти случаи менее распространены, чем при врожденных заболеваниях сердца. Они включают хорею и эмболию сосудов мозга, которая может быть вызвана аритмиями сердца (Palacio и Hart, 2002) или бактериальным эндокардитом и последствиями сердечной недостаточности. Бактериальный эндокардит может осложнять установленное заболевание сердца, но может также встречаться на очевидно нормальном сердце. Неврологические осложнения развиваются в 20-40% случаев и часто являются показательным проявлением. Они включают эмболы, гнойный менингит, мозговой абсцесс и грибковые аневризмы с возможным менингеальным или паренхиматозным кровоизлиянием. У детей судороги не являются редкостью (Chen et al., 2001, Ferrieri et al., 2002). В 70% случаев обнаруживаются изменения в ЦСЖ, с проявлениями гнойного или лимфоцитарного плеоцитоза, ликвор может быть геморрагического характера. в) Неврологические осложнения операций при патологии сердца у ребенка. Осложнения сердечной хирургии стали чаще встречаться у детей после расширения возможностей оперативного лечения тяжелых пороков развития. Они представляют существенную причину последствий в развитии нервной системы при врожденных заболеваниях сердца. Острые осложнения, которые встречаются в течение или сразу после операции, включают кому или меньшие степени нарушения сознания, судороги (генерализованные, парциальные или мультифокальные), гемипарез, изменения мышечного тонуса, органические синдромы психических нарушений, параличи взора, дискинезию и изменения личности. Особенно часты судороги (развиваются у 4-26% пациентов после операций на сердце с глубокой гипотермией), которые обычно исчезают без последствий (Du Plessis, 1997). Однако они бывают продолжительными и тяжелыми, и нейровизуализация выявляет связь некоторых из них с наличием очаговой ишемии. Ehyai et al. (1984) наблюдали судороги у 15 из 166 оперированных новорожденных, связанные в двух случаях с гипокальциемией и гипомагниемией. Судороги после трансплантации сердца встречаются примерно у 22-43% пациентов (Raja et al., 2003) и связаны с общей продолжительностью сердечно-легочного шунтирования и с развитием послеоперационных осложнений. Большинство из этих осложнений связано с нарушенной перфузией и эмболизмом и сопровождается заметной патологией на ЭЭГ (Olson и Shewmon, 1989). Патологическое исследование указывает на перивентрикулярную лейкомаляцию, некроз мозга и иногда некроз ствола мозга (Glauser et al., 1990): они характерны во время или после кардиопульмонарного шунтирования и заключаются в микротромбозе, жировой эмболии и особенно воздушной эмболии. КТ и МРТ исследования (McConnell et al., 1990) продемонстрировали, что встречаемость ишемических приступов, незаподозренной мозговой атрофии и субдуральных кровоизлияний была выше, чем предполагалось. Механизмы, отвечающие за развитие экстрадуральных или субдуральных кровоизлияний, по-прежнему исследованы недостаточно, хотя вероятно влияние реперфузии. Хореоатетотические дискинезии (Robinson et al., 1988; Curless et al., 1994), особенно затрагивающие мимическую мускулатуру, наблюдаются в частности после индуцированной глубокой гипотермии. Патологические движения обычно появляются через несколько дней после операции. Medlock et al. (1993) наблюдали это осложнение у 8 (1,2%) из 668 детей после операции с использованием искусственного кровообращения. У трех из них патологические движения были транзиторными, с исчезновением через несколько дней или недель, а у других пяти они были устойчивыми. Ни у одного из восьми детей не было нормального развития через 22-130 месяцев после проведения лечения. Du Plessis et al. (2002) выявили 36 детей с этим синдромом и выделили доброкачественные транзиторные формы с восстановлением в среднем за 70 дней и тяжелые формы, связанные с высоким уровнем смертности или устойчивые. Частота этого осложнения значительно уменьшилась за последние годы. Ишемические повреждения спинного мозга могут возникать не только после восстановления коарктации аорты, но и при операциях на открытом сердце вследствие сосудистого коллапса (Puntis и Green, 1985). Это приводит главным образом к инфаркту в бассейне передней спинномозговой артерии. Отдаленные последствия хирургии сердца. К ним относятся задержка умственного развития, церебральный паралич, расстройства походки, иногда судороги в форме синдрома Веста (Du Plessis, 1997) и специфические проблемы с обучением. Тем не менее, у большинства новорожденных с оперированной гипоплазией левых отделов сердца развиваются достаточно нормальные познавательные способности (Goldberg et al., 2000), но возможны нарушения поведения, а успеваемость часто ниже, чем у их здоровых сверстников (Mahle и Wernovsky, 2004; Schillingford и Wernovsky, 2004). Отклонения на МРТ обнаруживаются у большой части оперированных детей. Такие изменения включают вентрикуломегалию, атрофию и инфаркты белого вещества (McConnell et al., 1990), но необязательно связаны с неврологическими последствиями или нарушениями развития (Miller et al., 1994). Имеется необъяснимо частая потеря слуха, но ухудшение общения связано со многими причинами. Гидроцефалия, связанная с повышенным внутричерепным венозным давлением, может возникать после операции по Мастарда. Вертебробазилярная ишемия после анастомоза Блелока-Тауссига может быть результатом значительного подключичного «обкрадования», но является редкостью (Kurlan et al., 1984). Осложнения трансплантации сердца включают связанные с операцией в условиях искусственного кровообращения и вызванные иммуносупрессивной терапией (Adair et al., 1992). Несмотря на достигнутые в последнее время результаты, развитие нервной системы остается проблемой (Nield et al., 2000; Freed et al., 2006). – Также рекомендуем “Неврологические осложнения болезней легких у ребенка” Редактор: Искандер Милевски. Дата публикации: 17.1.2019 |
Источник
