Ребенок родился с множественными пороками развития

Рождение ребенка с пороками развития, хромосомными или генными болезнями – это всегда тяжелый удар для родителей. Однако важно понимать природу этих патологий, знать их истинные причины, чтобы планировать последующее рождение детей в семье, исключать повторение сценария и планировать лечение и реабилитацию рожденного малыша с пороками или болезнями, в том числе и хирургическое.
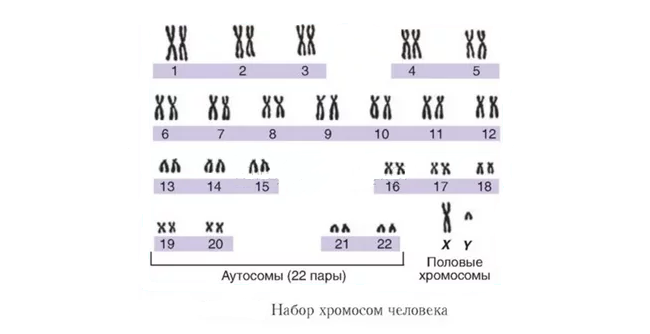
Хромосомные аномалии – основная причина пороков развития плода и новорожденных
Если заболевания переданы от родителей в силу наследования дефектов хромосом, их относят к хромосомным аномалиям.
Это могут быть количественные дефекты:
- Трисомии — удвоение одной из хромосом в паре, что в результате дает три хромосомы вместо двух.
- Моносомии – редуцирование одной из хромосом в паре, что в результате дает вариант Х0 в одной из пар.
Кроме того, возможны количественные дефекты по аутосомам (неполовым хромосомам), из которых дети рождаются жизнеспособными только при трех вариантах аномалий:
- по 21-ой паре хромосом – это рождение малыша с синдромом Дауна,
- по 18-ой паре хромосом – формирует у ребенка синдром Эдвардса,
- по 13-ой паре – малыши появляются на свет с синдромом Патау.
Пороки развития плода и наследственные болезни
Момосомии по аутосомным хромосомам являются однозначно летальными, беременность таким плодом приводит к выкидышу.
Моносомия по подовым хромосомам существует в единственном варианте – это Х0 – приводящая к развитию синдрома Шерешевского-Тернера.
Моносомия по мужской половой хромосоме летальна, плод погибает в ранние периоды развития.
Возможны более редкие аномалии количества хромосом:
- Трисомия по 23-й паре хромосом, у детей три Х-хромосомы. Это — только девочки, с определенными особенностями развития.
- Трисомия с типом ХХY, приводящая к рождению мальчика с синдромом Кляйнфельтера.
- Трисомия по типу ХYY, которая приводит к рождению мальчиков с разными степенями умственной отсталости и особенностями физического развития.
Количество хромосом может быть вполне нормальным, но у них в ходе мутаций повреждаются определенные участки, приводящие к аномалиям развития и генным патологиям.
Самые распространенные аномалии хромосом и генов, приводящие к порокам развития плода и новорожденных детей
Есть группа патологий, которые наиболее часто регистрируются у детей:
- К ним относят фенилпировиноградную олигофрению (фенилкетонурию) — заболевание, наследуемое по аутосомно-рецессивному типу. То есть, такой ребенок может родиться у совершенно здоровых родителей, каждый из которых имеет в своих хромосомах дефектный ген.
Подобная аномалия регистрируется в одном случае на 2000 живых новорожденных. У таких детей изменены обменные процессы, что приводит к серьезным задержкам в психическом и физическом развитии, которые возникают из-за дефектов в обмене аминокислот.
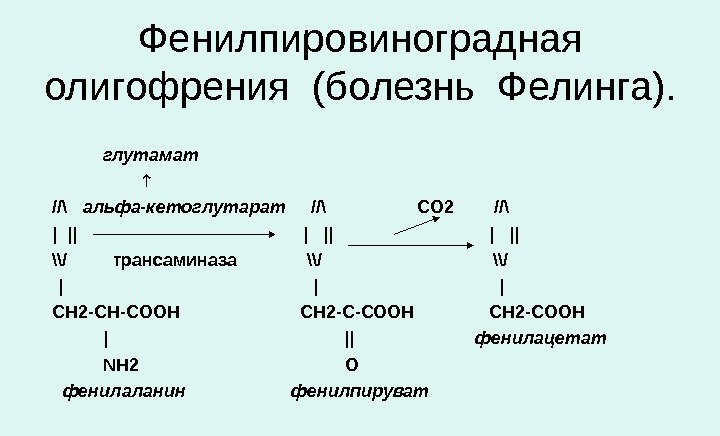
При такой патологии и раннем ее выявлении помочь ребенку жить нормальной жизнью помогает особая диета, основу которой составляет питание с полным исключением фенилаланина.
- Одно из известных заболеваний – гемофилия, сцеплено с полом.
Преимущественно страдают мальчики, передача осуществляется матерями с дефектной Х-хромосомой, при этом сами матери здоровы. Патология связана с дефицитом факторов свертывания, из-за чего возникают опасные кровотечения.
Сегодня лечение позволяет вести относительно нормальную жизнь, но ее продолжительность снижена.
- Еще одно типично мужское заболевание, аналогичное гемофилии и сцепленное с полом – дальтонизм.
При нем на дефектной Х-хромосоме наследуется частичная цветовая слепота.
Относительно большинства болезней такого типа, течение и прогнозы — благоприятные.
Врожденная патология в будущем ограничивает мужчин в выборе профессий – но, в целом, дети здоровы.
- Болезнь Дауна – одно из распространенных хромосомных заболеваний, трисомия по 21-ой паре. Встречается с частотой 1 на 700 живых новорожденных.
При данной патологии у ребенка имеются отличительные внешние особенности, разные степени снижения интеллекта, выражены проблемы со стороны внутренних органов.
Продолжительность жизни детей сокращена, им требуется особый уход и специфическое обучение.
- Наследственный птоз – это заболевание передается аутосомно-доминантно, от родителей к детям.
Характеризуется нависанием верхнего века из-за аномалии мышц, его поднимающих.
Корректируется хирургически. В целом, дети относительно здоровы.
Врожденные пороки, возникающие под влиянием пренатальных факторов
Если гены и хромосомы здоровы, пороки развития у детей могут сформироваться в ходе внутриутробного развития за счет негативного влияния на развитие плода (физическое или психическое) со стороны внешних факторов среды или проблем организма беременной.
Подобные пороки могут быть единичными и множественными, они затрагивают практически все возможные органы и системы, предсказать или спрогнозировать их почти невозможно. Именно на их долю приходится лидирующее число врожденных дефектов, в том числе — приводящих к гибели или инвалидности ребенка.
Особенно опасен в отношении тяжелых влияний тератогенных и эмбриотоксических факторов первый триместр гестации. Чем раньше влияет негативный фактор, тем тяжелее прогнозы.
Наиболее изучено влияние таких тератогеных факторов, как:
- Различные виды излучений, особенно рентгеновские, радиоактивные изотопы. Они негативно влияют на генетический аппарат клеток, а также обладают эмбриотоксическим эффектом и тератогенным, облучение в первые недели беременности грозит грубыми пороками.
- Вирусные или микробные инфекции, приводящие к поражению зародыша.
- Некоторые виды медикаментов, проникающие к плоду. Опасны далеко не все из них, а только обладающие тератогенными эффектами.
- Прием алкоголя, даже в невысоких дозах, но — в критические периоды развития зародыша, когда идет закладка определенных систем и органов.
- Курение, в том числе — пассивное, вейперство и кальянное. Никотин и продукты горения, смолы и канцерогены в составе опасны для зародыша.
- Химические соединения, попадающие в организм женщины. К ним относят профессиональные вредности, бытовые химикаты, нефтепродукты, выхлопы — и много что еще. Особенно они опасны до 14-ти недель беременности.
Беременной важно максимально оградить себя от всех этих влияний еще на этапе планирования и во время зачатия, а также на всем протяжении гестации!
Роль неблагоприятной наследственности в формировании аномалий и пороков развития у плода и новорожденных детей
Нередко в формировании определенных пороков развития существенную роль отводят и такому фактору, как неблагоприятная наследственность.
Есть данные о том, что, если родители или ближайшая родня имеет врожденные дефекты развития, риск рождения малыша со сходными дефектами повышается. Это связано с накоплением в генах семьи определенной негативной информации.

Так, в семье, где у родителей имелись пороки сердца, риск рождения ребенка с его пороком выше, хотя у вас вариант дефекта может быть иным — более легким или тяжелым. Но риск повышен не так значительно, если говорить только о наследственной предрасположенности – от 2 до 10%, по некоторым аномалиям – чуть выше.
Опаснее, когда пороки есть у обоих родителей, тогда риски закономерно повышаются. В таких семьях перед планированием проводят консультации генетика с тщательным обследованием пары и высчитыванием рисков.
К порокам, обладающих мультифакториальным риском образования и прослеживающейся наследственной предрасположенностью, можно отнести:
- Развитие грыж (паховая, белой линии, пупочная и другие).
- Дисплазию тазобедренного сустава либо формирование врожденного вывиха бедра.
- Заячью губу – незаращение тканей верхней губы.
- Расщелины неба (именуют дефект волчьей пастью).
- Врожденные пороки сердца (дефекты камер, перегородок, отходящих сосудов или клапанного аппарата).
- Полидактилию (появление лишних пальчиков на ногах или руках).
Многие из этих пороков современная медицина умеет корректировать хирургически в раннем возрасте, чтобы по мере взросления ребенок мог вести вполне нормальную жизнь.
Что делать при подозрении на пороки плода при беременности?
Необходимо подчеркнуть тот факт, что в развитии пороков развития никто не виноват. Важно определить дальнейшую тактику, если аномалия выявлена еще при беременности.
При имевших место определенных факторах риска женщина может входить в «группу риска», ей необходимо записаться на консультацию к генетику в женской консультации.

Есть ряд аномалий и болезней семьи, при которых плод будет однозначно болен, причем дефекты несовместимы с жизнью. Так бывает исключительно редко, и тогда показано прерывание беременности по медицинским показаниям.
В большинстве случаев, при проведении пренатальной диагностики определяются риски аномалий развития, или же по данным УЗИ врач видит уже имеющиеся пороки.
Совместно с врачом оцениваются риски для плода, возможности коррекции порока и прогнозы для ребенка. Потом принимается решение относительно продолжения беременности — или ее прерывания.
Если же пороки развития у ребенка выявляются уже после рождения, многие из них сегодня уже научились эффективно корректировать и лечить.
Источник
Врожденные пороки развития плода (ВПР) – это пожалуй, самое опасное осложнение беременности, приводящее к детской инвалидности и смертности.
Рождение ребенка с врожденными дефектами развития – всегда большая травма для любых родителей. Статистика в этом плане не утешающая: в России частота ВПР достигает 5-6 случаев на 1000 детей.
К сожалению, предвидеть данные патологии до беременности не представляется возможным. Ребенок с врожденными пороками развития может появиться абсолютно в любой семье независимо от наличия или отсутствия вредных привычек, образа жизни или материального достатка.
Какие бывают нарушения в развитии плода при беременности
Все аномалии развития плода при беременности можно разделить на несколько видов:
1. Наследственные
Наследственные заболевания являются следствием генных мутаций. Мутация — это изменение наследственных свойств организма из-за перестроек в структурах, которые ответственны за хранение и передачу генетической информации. К ним относятся синдром Дауна, синдром Патау, синдром Эдвардса и др.
2. Врожденные
Врожденные аномалии — заболевания, приобретаемые в утробе матери из-за воздействия внешних факторов (нехватка витаминов и микроэлементов, травмы при беременности и пр.). Они могут затрагивать практически любые органы. К врожденным порокам развития плода относятся пороки сердца, неразвитость головного мозга, челюстно-лицевые деформации и др.
3. Мультифакториальные (сочетанный фактор)
Деления аномалий развития плода на виды довольно условно, потому что в подавляющем большинстве случаев задержки развития являются сочетанием наследственных и врожденных факторов.
Классификация пороков развития плода
Наиболее распространенные пороки внутриутробного развития плода:
- Аплазия (отсутствие какого-либо органа);
- Дистопия (расположение органа в нехарактерном для него месте);
- Эктопия (смещение органа наружу или в соседнюю полость тела);
- Гипотрофия, гипоплазия (снижение массы тела плода, недоразвитость);
- Гипертрофия, гиперплазия (увеличение в размерах какого-либо органа);
- Атрезия (заращение естественных отверстий);
- Срастание парных органов;
- Стеноз (сужение каналов и отверстий органов плода);
- Гигантизм (увеличение тела и внутренних органов плода в размерах);
- Дисхрония (ускорение или торможение развития процессов).
Хочется отметить, что степень выраженности патологий может быть совершенно разной. Это зависит от расположения генетической поломки, а также от длительности и интенсивности токсического воздействия на плод. Четкого соотношения между ними не прослеживается.
Женщина, которая подверглась токсическому воздействию при беременности, может родить абсолютно здорового ребенка. При этом риск появления задержки в развитии у будущего потомства данного плода сохраняется, как следствие генетической поломки с отсутствием клинических проявлений.
Причины появления пороков развития плода
Вопрос изучения патологий развития плода очень многообразен. Данной темой занимаются специалисты разного уровня и направлений — генетики, эмбриологи неонатологи, специалисты пренатальной диагностики.
Разобраться в причинах появления ВПР, порой, не так то просто. Отклонения в наборе хромосом одного или обоих родителей приводят к рождению ребенка с такими заболеваниями, как синдром Дауна, Патау, Эдвардса, гемофилия, дальтонизм и др.
Причиной наследственных патологий является генная мутация. К появлению врожденных аномалий приводят различные неблагоприятные воздействия на органы плода во время беременности, особенно в критические периоды его развития. Факторы, которые вызывают ВПР, называют тератогенными.
Самые изученные тератогенные факторы:
- медикаментозные (прием средств, запрещенных при беременности или в определенный период беременности);
- инфекционные (корь, краснуха, цитомегаловирус, ветряная оспа, передающиеся от матери к плоду);
- ионизирующее излучение (рентген, радиоактивное излучение);
- алкогольный фактор (прием беременной женщиной большого количества алкоголя может привести к тяжелейшему алкогольному синдрому у плода, несовместимому с жизнью);
- никотиновый фактор (курение во время беременности может спровоцировать отставание в развитии ребенка);
- токсические и химические (женщинам, работающим на вредном производстве, за несколько месяцев до беременности и на весь ее срок следует исключить контакты с агрессивными химическими и токсическими веществами во избежание появления тератогенного эффекта у плода);
- недостаток витаминов и микроэлементов (нехватка фолиевой кислоты и полиненасыщенных кислот Омега-3, белков, йода, отсутствие сбалансированного питания могут привести к отставанию в развитии плода, нарушениям работы головного мозга).
Нередко в появлении ВПР плода большую роль играет наследственная предрасположенность. Если у родителей или ближайших родственников ребенка имели место быть врожденные пороки развития, то риск родить ребенка с такими же дефектами возрастает во много раз.
Критические периоды развития плода
Внутриутробное развитие плода длится в среднем 38-42 недели. Все это время плод хорошо защищен от внешних факторов плацентарным барьером и иммунной системой матери. Но существует 3 критических периода, в которые он очень уязвим по отношению к вредным агентам. Поэтому в это время беременной женщине стоит особенно беречь себя.
Первый критический период наступает примерно на 7-8 день после оплодотворения, когда зародыш проходит этап имплантации в матку. Следующий опасный срок – с 3 по 7 и с 9 по 12 недели беременности, когда происходит образование плаценты. Болезнь, химическое или радиационное воздействие на беременную женщину в эти периоды может привести к внутриутробным порокам развития плода.
Третьим критическим периодом беременности становится 18-22 неделя, когда происходит закладка нейронных связей головного мозга и начинает свою работу система кроветворения. С этим сроком связана задержка умственного развития плода.
Факторы риска возникновения аномалий развития плода
Факторы риска ВПР со стороны матери:
- возраст больше 35 лет – задержка внутриутробного развития, генетические нарушения;
- возраст до 16 лет – недоношенность, недостаток витаминов и микроэлементов;
- низкий социальный статус – инфекции, гипоксия плода, недоношенность, задержка внутриутробного развития;
- недостаток фолиевой кислоты – врожденные пороки развития нервной системы;
- прим алкоголя, наркотических веществ и курение – задержка внутриутробного развития, синдром внезапной смерти, фетальный алкогольный синдром;
- инфекции (ветряная оспа, краснуха, герпетические инфекции, токсоплазмоз) – ВПР, задержка внутриутробного развития, пневмония, энцефалопатия;
- артериальная гипертония — задержка внутриутробного развития, асфиксия;
- многоводие – врожденные пороки развития ЦНС, патологии ЖКТ и почек;
- заболевания щитовидной железы – гипотиреоз, тиреотоксикоз, зоб;
- заболевания почек — задержка внутриутробного развития, нефропатия, мертворождение;
- заболевания легких и сердца – врожденные пороки сердца, задержка внутриутробного развития, недоношенность;
- анемия — задержка внутриутробного развития, мертворождение;
- кровотечения – анемия, недоношенность, мертворождение
Факторы риска ВПР со стороны плода:
- аномалии предлежания плода – кровоизлияние, врожденные пороки развития, травма;
- многоплодная беременность – фетофетальная трансфузия, асфиксия, недоношенность;
- задержка внутриутробного развития – мертворождение, врожденные пороки развития, асфиксия,
Факторы риска во время родоразрешения: - преждевременные роды – чревато развитием асфиксии;
- поздние роды (задержка родов на 2 недели и более) – возможно развитие асфиксии или мертворождение;
- длительные роды – асфиксия, мертворождение;
- выпадение пуповины – асфиксия.
Аномалии развития плаценты:
- небольшая плацента – задержка внутриутробного развития;
- большая плацента – развитие водянки плода, сердечной недостаточности;
- преждевременная отслойка плаценты – возможна большая кровопотеря, развитие анемии;
- предлежание плаценты – чревато кровопотерей и развитием анемия.
Диагностика пороков развития плода
Пренатальная диагностика аномалий развития плода и генетических патологий – процесс очень сложный. Одним из этапов этой диагностики являются скрининговые обследования, назначаемые беременной женщине на сроке 10-12, 20-22 и 30-32 недели (в каждом из триместров). Этот анализ представляет собой исследование крови на биохимические сывороточные маркеры хромосомной патологии (пороки развития).
Это позволит получить предположение о наличии или отсутствии у плода хромосомных аномалий, а проведение узи как дополнительного метода диагностики покажет, есть ли отклонения в физическом развитии плода. Узи должно выполняться высококлассным специалистом и на качественной аппаратуре. Результаты каждого исследования оцениваются совместно, без разрыва друг с другом.
Скрининг не гарантирует стопроцентной патологии, он лишь позволяет определить группу высокого риска среди беременных. Это важная и необходимая мера и, не смотря на добровольный характер, большинство будущих мам понимают это. Нередки случаи, когда специалисты затрудняются ответить на вопрос о наличии генетических дефектов у плода. Тогда в зависимости от триместра беременности пациентке назначаются инвазивные методы исследования:
- биопсия хориона (исследование ворсин хориона)
Делается в 1 триместре беременности (11-12 неделя) и позволяет выявить генетические аномалоии развития плода.
- амниоцентез (исследование анатомической жидкости, в которой находится плод)
В 1 триместре данный анализ выявляет гиперплазию коры надпочечников, во 2 – заболевания ЦНС, хромосомные патологии.
- плацентоцентез (исследование частиц плаценты)
Выполняется с 12 по 22 недели беременности для выявления генетических патологий.
- кордоцентез (забор крови из пуповины плода)
Позволяет выявить подверженность плода генным или инфекционным заболеваниям.
На обязательную консультацию к генетику направляют беременных женщин:
- чей возраст превышает 35 лет;
- имеющих ребенка или детей с генетическими отклонениями;
- имевших в анамнезе выкидыши, неразвивающуюся беременность, мертворождение;
- в семье которых есть родственники с синдромом Дауна и другими хромосомными аномалиями;
- переболевших вирусными заболеваниями в 1 триместре беременности;
- принимавших запрещенные при беременности лекарственные препараты;
- получившие воздействие радиации.
Для диагностики патологий плода после рождения применяются следующие методы исследований: анализы крови, мочи и прочих биологических жидкостей, рентген, компьютерная и магнитно-резонансная томография, ультразвук, ангиография, бронхо и гастроскопия, прочие иммунные и молекулярные методы…
Показания к прерыванию беременности
Любое выявление ВПР плода предполагает предложение о прерывании беременности по так называемым медицинским показаниям. Если женщина отказывается от этого и решает оставить ребенка, ее берут под особый контроль и наблюдают за беременностью более тщательно.
Но будущей маме следует понимать, что здесь важны не только ее чувства и переживания, но и то, что рожденные с серьезными дефектами и патологиями дети часто оказываются нежизнеспособны или остаются глубокими инвалидами на всю жизнь, что, безусловно, очень тяжело для любой семьи.
Существуют и другие показания к прерыванию беременности:
- злокачественные новообразования (беременность с онкологическим заболеванием противопоказана);
- заболевания сердечно-сосудистой системы (пороки сердца, тромбоз глубоких вен, тромбоэмболия);
- неврологические заболевания (рассеянный склероз, миастения);
- инфекционные заболевания (краснуха, туберкулез в активной форме, вирусный гепатит в острой и тяжелой стадии, сифилис);
- заболевания крови и кроветворных органов (гемоглобинопатия, апластическая анемия, лейкоз);
- заболевания глаз (болезни зрительного нерва и сетчатки);
- заболевания почек (мочекаменная болезнь в острой форме и с большими конкрементами, острый гломерулонефрит);
- диффузные заболевания соединительной ткани;
- эндокринные нарушения (сахарный диабет, тиреотоксикоз, некомпенсированный гипотиреоз в тяжелых формах);
- некоторые гинекологические заболевания;
- акушерские показания (неподдающийся терапии гестоз и сильный токсикоз беременной, сопровождающийся тяжелой рвотой, гестационная трофобластическая болезнь, тяжелые наследственные заболевания, выявленные во время беременности и пр.)
Аборт по медицинским показаниям проводится только с согласия пациентки.
Профилактика врожденных пороков развития плода
Основным мероприятием, направленным на профилактику появления ВПР плода, является планирование беременности. От качественной подготовки может зависеть не только успех зачатия, но и процесс вынашивания беременности, быстрое и правильное родоразрешение и здоровье матери и ребенка в дальнейшем.
Перед планированием беременности необходимо пройти ряд обследований: сдать анализы на скрытые инфекции (ЗППП), ВИЧ, гепатит, сифилис, проверить свертываемость крови, гормональный статус, санацию полости рта, сделать узи органов малого таза для исключения воспалительных заболеваний и новообразований, посетить терапевта для выявления всех возможных хронических заболеваний, в идеале пройти генетическое тестирование обоим родителям.
Ключевым моментом в профилактике врожденных аномалий плода становится поддержание здорового образа жизни, отказ от вредных привычек, сбалансированное и полноценное питание, исключение воздействия на ваш организм любых негативных и вредных факторов. Во время беременности важно своевременно лечить все возможные заболевания и соблюдать предписания акушера-гинеколога.
Лечение ВПР плода
Способы лечения врожденных пороков развития плода значительно различаются в зависимости от природы и степени тяжести аномалии. Статистика по данной проблеме, к сожалению, не утешительна. Четверть детей с врожденными аномалиями погибает уже в течение первого года жизни.
Еще 25% могут жить достаточно долго, имея при этом не поддающиеся или трудно излечимые физические и умственные нарушения. И всего лишь 5% рожденных с ВПР детей поддаются лечению, в основном хирургическим путем. В некоторых случаях помогает консервативное лечение. Иногда пороки развития становятся заметны только по мере взросления, какие-то протекают и вовсе бессимптомно.
Источник
