Развитие ребенка в брюшной полости
Брюшная беременность – беременность, при которой плодное яйцо имплантируется не в матке, а в брюшной полости. Факторами риска являются воспалительные заболевания придатков, операции на репродуктивных органах, длительное использование ВМС, генитальный инфантилизм, опухоли малого таза, эндокринные нарушения и стрессы. По своим проявлениям до возникновения осложнений брюшная беременность напоминает обычную гестацию. Существует высокая вероятность развития внутреннего кровотечения и повреждения органов брюшной полости. Диагноз выставляют на основании жалоб, анамнеза, данных общего и гинекологического осмотра и результатов инструментальных исследований. Лечение оперативное.
Общие сведения
Брюшная беременность – беременность, при которой эмбрион имплантируется не в полости матки, а в области сальника, брюшины или на поверхности органов брюшной полости. Составляет 0,3-0,4% от общего количества внематочных беременностей. Факторами риска развития брюшной беременности являются патологические изменения репродуктивной системы, возраст, стрессы и эндокринные нарушения. Исход зависит от места внедрения плодного яйца, уровня кровоснабжения и наличия крупных сосудов в области имплантации зародыша. Возможны гибель плода, повреждение крупных сосудов и внутренних органов. Брюшная беременность является показанием к срочному хирургическому вмешательству. Лечение данной патологии осуществляют акушеры-гинекологи.
Брюшная беременность
Причины брюшной беременности
Сперматозоид проникает в яйцеклетку в ампулярном отделе фаллопиевой трубы. В результате внедрения формируется зигота, покрытая блестящей оболочкой яйцеклетки. Затем зигота начинает делиться и одновременно продвигается по маточной трубе под влиянием перистальтических сокращений и колебаний ресничек трубного эпителия. При этом недифференцированные клетки эмбриона удерживаются общей блестящей оболочкой. Затем клетки разделяются на два слоя: внутренний (эмбриобласт) и наружный (трофобласт). Эмбрион вступает в стадию бластоцисты, попадает в полость матки и «сбрасывает» блестящую оболочку. Ворсины трофобласта глубоко погружаются в эндометрий – происходит имплантация.
Брюшная беременность возникает в двух случаях. Первый – если плодное яйцо на момент имплантации находится в брюшной полости (первичная брюшная беременность). Второй – если зародыш вначале имплантируется в маточной трубе, затем отторгается по типу трубного аборта, попадает в брюшную полость и повторно имплантируется на поверхности брюшины, сальника, печени, яичника, матки, кишечника или селезенки (вторичная брюшная беременность). Различить первичную и вторичную форму зачастую не представляется возможным, поскольку на месте первичной имплантации после отторжения зародыша образуется рубчик, не обнаруживающийся при проведении стандартных исследований.
Факторами риска развития брюшной беременности являются воспалительные заболевания яичников и маточных труб, спайки и нарушения сократительной способности труб в результате хирургических вмешательств, удлинение труб и замедление трубной перистальтики при генитальном инфантилизме, механическое сдавление труб опухолями, эндометриоз маточных труб, ЭКО и длительное использование внутриматочной спирали. Кроме того, вероятность возникновения брюшной беременности увеличивается заболеваниях надпочечников и щитовидной железы и при повышении уровня прогестерона, замедляющего трубную перистальтику. Некоторые авторы указывают на возможную связь брюшной беременности с преждевременной активизацией трофобласта.
У курящих женщин риск возникновения брюшной беременности в 1,5-3,5 раза выше, чем у некурящих. Это объясняется снижением иммунитета, нарушениями перистальтических движений маточных труб и отсроченной овуляцией. Некоторые исследователи указывают на связь между брюшной беременностью и стрессом. Стрессовые ситуации негативно влияют на сократительную активность фаллопиевых труб, вызывая антиперистальтические сокращения, в результате которых зародыш задерживается в трубе, прикрепляется на ее стенке, а затем после трубного аборта повторно имплантируется в брюшной полости.
В последние десятилетия все более актуальной становится проблема внематочной беременности (в том числе – брюшной беременности) у женщин, находящихся в позднем репродуктивном возрасте. Потребность построить карьеру, улучшить свое социальное и материальное положение побуждает женщин откладывать рождение ребенка. Между тем, с возрастом меняется гормональный фон, перистальтика труб становится менее активной, возникают различные нейровегетативные нарушения. У женщин старше 35 лет риск развития брюшной беременности в 3-4 раза выше, чем у женщин, не достигших возраста 24-25 лет.
Течение брюшной беременности зависит от особенностей места прикрепления зародыша. При имплантации в области со скудным кровоснабжением плод погибает. При прикреплении в месте с разветвленной сетью мелких сосудов зародыш может продолжать развиваться, как при обычной гестации. При этом вероятность появления врожденных пороков развития при брюшной беременности гораздо выше, чем при нормальной гестации, поскольку плод не защищен стенкой матки. Брюшная беременность крайне редко донашивается до положенного срока. При прорастании крупных сосудов ворсинами хориона возникают массивные внутренние кровотечения. Инвазия плаценты в ткань паренхиматозных и полых органов становится причиной повреждений этих органов.
Симптомы брюшной беременности
До возникновения осложнений при брюшной беременности выявляются те же симптомы, что и при обычной гестации. На ранних сроках наблюдаются тошнота, слабость, сонливость, изменение вкусовых и обонятельных ощущений, отсутствие менструаций и нагрубание молочных желез. При гинекологическом осмотре иногда удается обнаружить, что плод находится не в матке, а сама матка увеличена незначительно и не соответствует сроку гестации. В некоторых случаях клиническую картину брюшной беременности не распознают, а истолковывают, как многоплодную беременность, беременность при миоматозном узле или врожденных аномалиях развития матки.
В последующем пациентка с брюшной беременностью может предъявлять жалобы на боли в нижней части живота. При повреждении мелких сосудов наблюдается нарастающая анемия. Клинические проявления при повреждении внутренних органов отличаются большой вариабельностью. Иногда подобные осложнения при брюшной беременности принимают за угрозу разрыва матки, преждевременную отслойку плаценты или угрозу прерывания гестации. Выраженная слабость, головокружение, предобморочные состояния, потеря сознания, потемнение в глазах, повышенная потливость, боли в нижней части живота, бледность кожи и слизистых свидетельствуют о развитии внутреннего кровотечения – экстренной патологии, представляющей непосредственную опасность для жизни беременной.
Диагностика и лечение брюшной беременности
Ранняя диагностика брюшной беременности чрезвычайно важна, поскольку позволяет избежать развития опасных осложнений, устранить угрозу для жизни и здоровья пациентки. Диагноз устанавливается на основании данных гинекологического осмотра и результатов ультразвукового исследования. Чтобы избежать диагностических ошибок, исследование начинают с идентификации шейки матки, затем визуализируют «пустую» матку и плодное яйцо, расположенное в стороне от матки. При проведении УЗИ на поздних сроках брюшной беременности обнаруживают необычную локализацию плаценты. Плод и плацента не окружены стенками матки.
В сомнительных случаях осуществляют лапароскопию – малоинвазивное лечебно-диагностическое вмешательство, позволяющее достоверно подтвердить брюшную беременность и в ряде случаев (на ранних сроках гестации) удалить плодное яйцо без проведения объемной операции. На поздних сроках, при прорастании ворсин плаценты в органы брюшной полости, требуется лапаротомия. Объем хирургического вмешательства при брюшной беременности определяется локализацией плаценты. Может потребоваться ушивание или резекция органа, наложение кишечного анастомоза и т. д.
Прогноз для матери при раннем выявлении и своевременном оперативном лечении брюшной беременности обычно благоприятный. При поздней диагностике и развитии осложнений существует очень высокий риск неблагоприятного исхода (смерти в результате кровотечения, тяжелого повреждения внутренних органов). Вероятность благополучного донашивания брюшной беременности крайне мала. В литературе описаны единичные случаи успешного оперативного родоразрешения на поздних сроках гестации, однако подобный исход рассматривается как казуистический. Отмечается, что младенцы, появившиеся на свет в результате брюшной беременности, часто имеют аномалии развития.
Источник
Случай оперативного вмешательства при поздней диагностике брюшной беременности с живым новорожденным
По материалам: Gudu W., Bekele D. A pre-operatively diagnosed advanced abdominal pregnancy with a surviving neonate: a case report. Journal of Medical Case Reports 2015, 9:228
35‑летняя замужняя женщина поступила в стационар с жалобами на разлитые боли в животе и рецидивирующие мажущие кровянистые выделения из половых путей, сопровождающиеся тошнотой, потерей аппетита и эпизодической рвотой. Указанные симптомы беспокоили в течение 4 месяцев. Со дня последней менструации прошло около 9 месяцев, в последние 2 месяца пациентка отмечала болезненность при движениях плода. На медицинском учете по беременности не состояла. В анамнезе — 2 беременности, окончившиеся мертворождениями.
Публикация клинического случая осуществлялась с одобрения пациентки. Копия подписанного информированного согласия находится у главного редактора журнала «Journal of medical case reports».
При физикальном обследовании: кожа и видимые слизистые оболочки бледные, показатели дыхания и гемодинамики стабильны. Живот увеличен, при пальпации мягкий, умеренно болезненный, без защитного напряжения мышц. Пальпаторно легко определялись части тела плода, расположенного в поперечном положении. Признаков свободной жидкости в брюшной полости не было. Шейка матки твердая, гладкая, полностью закрытая. При аускультации прослушивалось сердцебиение плода.
При лабораторном исследовании была выявлена легкая анемия (Hb=100 г/л), остальные показатели — в пределах нормы. При УЗИ обнаружены несколько увеличенная пустая матка с тонким эндометрием и поперечно расположенный живой плод, соответствующий ~37‑й неделе гестации.
%BANNER2%
Между передней брюшной стенкой и частями плода не визуализировалось каких‑либо тканей (рис. 1). В области правого придатка матки выявлено образование 12 × 10 см с интенсивным кровотоком при допплерометрии. Признаков амниотической жидкости не обнаружено, однако в левом околоободочном кармане описано небольшое количество перитонеальной жидкости. Выставлен диагноз: прогрессирующая брюшная беременность на позднем сроке.
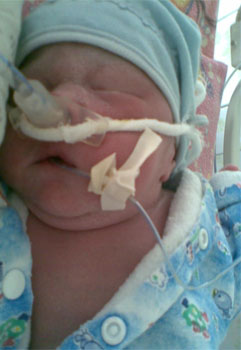
Врачи получили информированное согласие пациентки на оперативное вмешательство. Доступ осуществлен через срединный подпупочный разрез, в ходе операции беспрепятственно извлечен из брюшной полости живой окрашенный меконием плод мужского пола. Вес новорожденного составил 2600 г, оценка по шкале Апгар — 7–9 баллов, грубых врожденных аномалий при осмотре не выявлено. На видео, доступном по ссылке, представлен момент извлечения плода.
Доступ в тазовую полость был ограничен спайками между тканями плаценты, сальником и частью подвздошной кишки. После рассечения спаек на правом придатке матки была визуализирована тонкая хрупкая плацента с сетью переполненных кровью сосудов, соединенных с сосудами яичника, маточной трубы и широкой связки. Фимбриальный отдел правой трубы был загнут и вплетен в основание плаценты (рис. 2). Матка была увеличена, но в процесс не вовлечена, внешних патологических изменений не обнаружено (рис. 3). Оба яичника и левая маточная труба также были нормальными. Была проведена правосторонняя сальпингэктомия с перевязкой сосудов у основания плаценты. Плацента была полностью успешно удалена без значительной кровопотери. Оставлен абдоминальный дренаж. Пациентке проведена трансфузия 2 единиц (1 л) цельной крови. Послеоперационный период у женщины и ребенка протекал без осложнений, они были выписаны на пятый день.
Обсуждение
Внематочная беременность развивается в 1–2 % случаев от всех беременностей [1]. Более 90 % составляет трубная беременность, оставшиеся приходятся на долю яичниковой, брюшной, шеечной беременности, а также беременности, развившейся в послеоперационном рубце на матке [1]. Брюшная локализация встречается примерно в 1,4 % случаев внематочной беременности [1, 2]. Большинство из них вторичны: жизнеспособный эмбрион попадает в брюшную полость после трубного аборта или разрыва трубы [2]. В описанном случае, вероятнее всего, имел место трубный аборт, учитывая искривление правой трубы и вовлечение ее латеральной части в основание плаценты.
Клинические проявления брюшной беременности разнообразны, зависят от локализации и срока гестации [1]. Как и в ранее описанных случаях обнаружения брюшной беременности на поздних сроках, у представленной пациентки симптомы были неспецифичны и включали болезненность при шевелениях плода, боли в животе, легко пальпируемые части тела плода и его поперечное предлежание [2, 3–5]. Рецидивирующие маточные кровотечения могли быть связаны с ответом эндометрия на повышение уровня эстрогенов при беременности [1]. Описаны отдельные случаи брюшной беременности, манифестировавшей с картины острого живота и геморрагического шока [1, 2].
В обнаружении и верификации брюшной беременности поздних сроков имеет огромное значение настороженность врача и направленный диагностический поиск. Классическая находка при УЗИ — отсутствие эхо-признаков миометрия между материнским мочевым пузырем и плодом, имевшая место у описанной пациентки. Дополнительные признаки: плохая визуализация плаценты, маловодие и поперечное предлежание [1, 6]. Без тщательной оценки перечисленных признаков брюшная беременность может остаться незамеченной даже после серии УЗИ. Для подтверждения диагноза могут быть полезны КТ и МРТ, позволяющие различить анатомические структуры, место прикрепления плаценты и вовлеченные сосудистые соединения [7].
Выявление брюшной беременности на поздних сроках при живом плоде требует немедленного оперативного вмешательства, однако отношение врачей к отделению плаценты остается противоречивым.
В представленном случае отделение плаценты и перевязка питающих ее сосудов не представляли сложностей. Если плацента имплантирована в стенку органов брюшной полости или крупные сосуды, большинство авторов предлагает перевязку пуповины с последующим системным введением метотрексата либо без него [2, 6, 8]. Описаны редкие случаи успешной выжидательной тактики при брюшной беременности до достижения плодом срока жизнеспособности [9].
Прогноз для матери и плода при брюшной беременности обычно серьезный. Материнская смертность, обычно в результате неконтролируемого кровотечения, достигает 20 % [1]. Перинатальная смертность составляет 40–95 %, врожденные аномалии развития или деформации наблюдаются у 21,4 % плодов [10]. В описанном случае исход был благоприятным и для матери, и для ребенка. У женщины не было значительной интраоперационной кровопотери благодаря плаценте, легко доступной для удаления. Несмотря на отсутствие амниона, у новорожденного не было каких‑либо аномалий развития или деформаций. В данном случае выживание и развитие плода до достаточного срока стало возможным благодаря достаточной плацентарной поддержке, обеспеченной сосудами яичника, маточной трубы и широкой связки матки. Большую роль в благоприятном исходе сыграли также быстрая диагностика и своевременное оперативное вмешательство.
Заключение
Диагностированная на поздних сроках брюшная беременность — угрожающее жизни состояние, редко заканчивающееся рождением жизнеспособного ребенка. Врачебная настороженность, тщательная оценка клинических данных и не допускающее разночтений ультразвуковое исследование способствуют раннему выявлению данной патологии, особенно в отсутствие современных инструментальных методов визуализации. Своевременное хирургическое вмешательство способно предотвратить серьезные осложнения у матери и плода.
Библиография
- Molinaro TA, Barnhart KT. Abdominal pregnancy, cesarean scar pregnancy, and heterotopic pregnancy. UpToDate [last updated 16 January 2014]. https:// www. uptodate. com/ contents/ abdominal-pregnancy-cesarean-scar-pregnancy-and-heterotopic-pregnancy
- Nkusu Nunyalulendho D., Einterz E. M. (2008) Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946. Rural Remote Health 8 (4):1087.
- Isah A. Y., et al. (2008) Abdominal pregnancy with a full term live fetus: case report. Ann Afr Med 7:198–9.
- Masukume G., et al. (2013) Full-term abdominal extrauterine pregnancy complicated by post-operative ascites with successful outcome: a case report. J Med Case Rep 7:10.
- Dahab A. A., et al. (2011) Full-term extrauterine abdominal pregnancy: a case report. J Med Case Rep 5:531.
- Beddock R., et al. (2004) [Diagnosis and current concepts of management of advanced abdominal pregnancy]. Gynecol Obstet Fertil 32:55–61. French.
- Ngene N. C., et al. (2014) Antepartum uterine rupture in a twin gestation presenting as an advanced extrauterine pregnancy in a patient with a previous lower segment caesarean section. Trop Doct 44:176–8.
- Oneko O., et al. (2010) Management of the placenta in advanced abdominal pregnancies at an East African tertiary referral center. J Womens Health (Larchmt) 19:1369–75.
- Rahaman J., et al. (2004) Minimally invasive management of an advanced abdominal pregnancy. Obstet Gynecol 103:1064–8.
- Stevens C. A. Malformations and deformations in abdominal pregnancy. (1993) Am J Med Genet 47:1189–95.
Источник
Сегодня я хочу представить вам статью об уникальной операции, которую выпал шанс делать именно мне. Дело в том, что нам с бригадой хирургов удалось помочь родить женщине с доношенной внематочной беременностью(!)
Это поистине уникальный случай, такого просто не было в истории.
Внематочная беременность — это своеобразное отклонение от нормы, когда по тем или иным причинам оплодотворенное яйцо не до ходит до матки и прикрепляется к маточным трубам, шейке матки, к любому органу брюшной полости. Чаще всего зародыш прикрепляется к маточным трубам (в 70% случаев).
Естественно, что трубы не приспособлены к вынашиванию плода, и при его увеличении просто лопаются и происходит самопроизвольный аборт, резкое кровотечение и боли.
И не было ни одного случая в истории акушерства и гинекологии, чтобы ребенок был выношен и рожден вне матки. Это была аксиома. До того случая, с которым мы столкнулись.
Ниже я привожу полный текст статьи, опубликованной в одной из газет, который точно описывает все, что происходило в тот день.
«Чудесное рождение»
Врачи родильного дома Национального центра охраны материнства и детства провели уникальную операцию и спасли жизнь матери и ее ребенка, который рос и развивался… в брюшной полости.
— В мировой практике нет описания подобных случаев, чтобы женщина доносила внематочную беременность до 37–38 недель, — говорит заведующая кафедрой акушерства и гинекологии государственного мединститута переподготовки и повышения квалификации Наталья Керимова, которая возглавляла операционную бригаду.
— Когда я рассказала об этом случае на семинаре в Австрии, на который приехали мои коллеги из 23 стран мира, то в зале после этого воцарилась тишина, которая длилась минуты две–три, а потом началось бурное обсуждение этого уникального в мировой практике случая, — добавляет доцент этой кафедры Гульмира Биялиева.
17–летняя роженица приехала с неясным диагнозом. Местные медики обследовали ее на ультразвуке, пытались даже стимулировать роды, но вызвать их не смогли, да и, по словам акушеров–гинекологов, в данной ситуации этого и не могло произойти. А потому отправили женщину в роддом Национального центра.
Один из лучших специалистов УЗИ, обследовав женщину, написала в заключении: подозрение на внематочную беременность (брюшную) и центральное предлежание плаценты (неправильное прикрепление плаценты в матке).
Эти два диагноза сами по себе чрезвычайно редкие, и каждый из них представляет смертельную опасность для жизни.
— При центральном предлежании плаценты требуется немедленная операция, так как женщина испытывает боли, и, если начнутся роды, она может погибнуть от внезапного кровотечения, — поясняет Наталья Равильевна Керимова.
— И мы больше настроились на операцию по поводу именно этой патологии. Но когда вошли в брюшную полость, все просто онемели. Этой самой плацентой оказался яичник, который увеличился до неимоверных размеров, с огромным количеством сосудов. Яичник оказался, образно говоря, убежищем для плода.
К моменту начала операции плодные оболочки лопнули, поэтому женщина испытывала сильнейшую боль в животе.
Околоплодные воды излились в брюшную полость. Яичник выглядел так страшно, что мы сначала не могли даже разобраться, что и где расположено. За свою более чем 25–летнюю практику я видела такое впервые.
Первые слова акушеров–гинекологов после того, как они пришли в себя, были: срочно вызывайте сосудистых хирургов. Но, как рассказала профессор Керимова, им было жалко терять этого ребенка, потому что, если бы они ждали своих коллег, малыш на фоне наркоза и всех манипуляций однозначно погиб бы.
Поэтому акушеры–гинекологи решили все–таки рискнуть и начать операцию, не дожидаясь их.
— Конечно, мы очень рисковали, так как была огромная вероятность кровотечения. Буквально по сантиметрам освобождали тельце ребенка, запутавшегося в спайках и органах брюшной полости.
Если бы мы потянули его сразу, то могли травмировать матери кишечник, крупные сосуды и брыжейку кишечника, которая претерпела значительные изменения из–за патологического разрастания кровеносных сосудов. Малейшее наше неправильное движение — и мы могли бы потерять и женщину, и малыша, — объясняет Керимова.
Операционная бригада состояла, без преувеличения, из суперспецов: помимо Керимовой и Биялиевой, в нее входили Марат Жажиев, заведующий отделением патологии беременных, и Элеонора Исаева, заведующая отделением реанимации и старшая операционная сестра Национального центра охраны материнства и детства Людмила Агай. Но нервы у всех были на пределе.
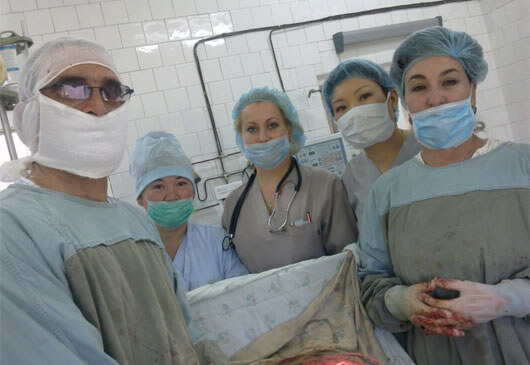
— Мы осознали, что операция закончилась благополучно, когда извлеченная нами девочка начала сильно кричать. И казалось, что нет ничего важнее этого крика, — говорит Марат Жажиев.
Первый ребенок в истории, рожденный в результате внематочной беременности
— Это, конечно, победа всей нашей бригады. Риск мог и не оправдаться.
Но, по словам Керимовой, они не могли упустить шанса спасти маленького человечка, тем более что он так цеплялся за жизнь. Малышку сразу после рождения передали неонатологам. Сейчас мама с ребенком уже дома. Ребенок прекрасно развивается, абсолютно здоров, хорошо ест и уже даже улыбается. У мамы тоже все в порядке.

— Мы после этой операции чувствовали себя намного хуже, — смеется Наталья Равильевна. — После этого я еще больше поверила, что чудо в медицине существует. И наш случай — тому подтверждение.»
Перечитывая эти строки, я вновь и вновь думаю, что окончательных диагнозов не бывает. Есть вера и сила женщины, ее наивысшее предназначение – рожать детей, и организм делает все возможное, чтобы подстроиться и исполнить свою главную Роль.
Поэтому никогда не отчаивайтесь и продолжайте верить, что именно у вас все получится!
Если у вас или ваших знакомых были какие-то интересные, невероятные случаи, пожалуйста, поделитесь в комментариях ниже.
Источник
