После удаления трубы при внематочной беременности


Образование внематочной беременности имеет множество негативных моментов для жизни и здоровья женщины. В частности, несвоевременное определение такой аномалии грозит разрывом маточной трубы и летальным исходом.
Поэтому зачастую наиболее правильное решение – удаление зиготы, которая закрепилась не в полости матки. Оперативное вмешательство – часто единственный вариант сохранения здоровья матери. Естественно, такая процедура провоцирует неприятные последствия.
Как определяют внематочную беременность
 Внематочная беременность развивается как обычная: тошнота, рвота, задержка и положительный результат теста. Налицо все признаки оплодотворения.
Внематочная беременность развивается как обычная: тошнота, рвота, задержка и положительный результат теста. Налицо все признаки оплодотворения.
Аномальное протекание беременности определяется только в отделении гинекологии, где врач проводит осмотр пациентки и назначает УЗИ. Самостоятельно женщина не в силах определить патологию.
Определить беременность вне матки необходимо до 7-й недели, поскольку после этого срока может произойти надрыв трубы или яичника (там, где прикрепилась зигота).
Оперативное лечение
Медикаментозное лечение внематочной беременности сегодня считается неэффективным методом. Наиболее распространенная процедура по удалению плода вне матки – операция. Она может проводиться несколькими способами, выбор того или иного метода зависит от профессионализма врача и состояния женщины.
Последствия
 Операция по удалению внематочного плода является травматичной для организма.
Операция по удалению внематочного плода является травматичной для организма.
На фоне эмоционального стресса у женщины часто развивается негативная симптоматика, последствия которой могут быть неприятными.
Анатомические изменения
Подавляющее количество операций при такой патологии проводится наряду с удалением маточной трубы. Если плод достаточно развит, а место его прикрепления деформировано, то в процессе операции возникает риск разрыва. Врач не будет рисковать, а потому принимается решение об удалении всей трубы вместе с плодом.
Гормональные негативные изменения
Развитие зиготы вне тела матки влечет аналогичные изменения в гормональном фоне женщины, как и при простой беременности. Поэтому при резком изменении ситуации наблюдается гормональный дисбаланс. Лечение такого осложнения проводится только под наблюдением гинеколога, при наличии лабораторных исследований крови на уровень тестостерона, пролактина.
Спорные факторы
 К последствиям удаления относят и такие спорные факторы, как частичное или полное бесплодие.
К последствиям удаления относят и такие спорные факторы, как частичное или полное бесплодие.
Если происходит удаление одной трубы, то вторая берет на себя функцию по проведению созревшей яйцеклетки в тело матки. Также стоит учитывать следующие особенности:
- проходимость;
- резерв несозревших яйцеклеток;
- отсутствие воспалительного процесса детородного органа;
- общее психоэмоциональное состояние женщины.
Как показывает статистика, практически 75% всех бесплодий при наличии одной маточной трубы связаны с ее непроходимостью, а также малой мышечной активностью матки в период овуляции.
Удаление маточной трубы

Каждая женщина переживает последствия внематочной беременности индивидуально. Но однозначно, что для всех – это стресс, который предстоит еще побороть.
Самое плохое, что может случиться – это иссечение трубы (или двух). Без такой важной части репродуктивной системы женскому организму будет сложнее выполнить функцию оплодотворения.
Риск первой внематочной беременности – 3%, второй – 10%. Увеличивается риск при оплодотворении ЭКО.
Причины
Когда перед врачом стоит выбор между сохранностью органа и жизнью пациентки, он всегда выберет второе. Причины, по которым удаляется труба:
- повторное прикрепление яйцеклетки (рецидив внематочной беременности);
- воспаление;
- наличие рубца, который не дает возможности выходить жидкости из яичника;
- нарушение репродуктивной функции органа;
- деформация трубы или ее разрыв.
Факторы риска
Удаление проводится чаще всего:

- у женщин, которые перенесли ранее несколько внематочных беременностей;
- беременным, которые обнаружили патологию на поздних сроках (после 7-й недели);
- при воспалении фаллопиевой трубы;
- при наличии спаек на органе.
Последствия
Самое опасное и негативное последствие такой операции – бесплодие. Женщина, пережившая несколько патологических оплодотворений, рискует остаться без всего детородного органа. Как результат – невозможность зачать и выносить ребенка самостоятельно.
При удаленных трубах выносить ребенка можно при проведении ЭКО. Если функция матки не нарушена, ее состояние удовлетворительное, а гормональный фон женщины соответствует норме, то возможна имплантация уже оплодотворенной яйцеклетки (родной или донорской).
Реабилитационный период
 Реабилитация после операции проходит около 9 месяцев. За это время нормализуется полностью гормональный фон, налаживается менструальный цикл.
Реабилитация после операции проходит около 9 месяцев. За это время нормализуется полностью гормональный фон, налаживается менструальный цикл.
Гораздо тяжелее может проходить психоэмоциональное восстановление женщины, которая тяжело переживает потерю.
При наличии депрессивного состояния после операции женщине рекомендовано обратиться к психологу. Проблема должна решаться, а не откладываться на потом.
Прогноз для будущих беременностей
После удаления одной трубы шанс забеременеть составляет 80%. Снижает вероятность беременности наличие таких факторов:
- воспаление;
- эндометрит;
- спайки;
- малая мышечная активность матки;
- инфантильность ресничек в матке (плохое движение);
- гормональный дисбаланс;
- стресс;
- активная физическая нагрузка в первые 6 месяцев;
- несоблюдение рекомендаций по восстановлению.

Если следовать правилам реабилитации, то даже после внематочной беременности вероятность зачать ребенка велика, поскольку яйцеклетка при овуляции будет выделяться здоровым органом.
Последствия удаления внематочной беременности частично зависят от самой женщины, которая понимает важность такого процесса, как реабилитация, и соблюдает все требования по восстановлению. При обнаружении патологии развития плода на ранних сроках можно эвакуировать зиготу, не удаляя при этом часть детородного органа.
Полезное видео
Источник
Особенности планирования беременности после внематочной беременности с удалением трубы
 Беременность после внематочной беременности (если было проведено оперативное вмешательство и удалена одна маточная труба) наступает, чаще всего, не с первой и даже не со второй попытки… Все же, шансы стать мамой после такой операции падают вдвое, но на некоторых женщин статистика не распространяется. Многое зависит от состояния здоровья женщины, подготовки к последующей беременности, а также проходимости оставшейся трубы. Но обо всем по порядку.
Беременность после внематочной беременности (если было проведено оперативное вмешательство и удалена одна маточная труба) наступает, чаще всего, не с первой и даже не со второй попытки… Все же, шансы стать мамой после такой операции падают вдвое, но на некоторых женщин статистика не распространяется. Многое зависит от состояния здоровья женщины, подготовки к последующей беременности, а также проходимости оставшейся трубы. Но обо всем по порядку.
Особенности подготовки к беременности после ВБ
Первое, что рекомендуют врачи всем пережившим операцию женщинам — это предохраняться от беременности приблизительно полгода. Причем в качестве предохранения рекомендуют использовать противозачаточные таблетки — оральные контрацептивы. Во-первых, это гарантирует практически 100-ный результат (беременность не наступит, на сегодняшний день именно оральные контрацептивы являются самым надежным средством контрацепции, кроме спирали Мирена, но спираль ставить не стоит). Во-вторых, есть свидетельства того, что после «отдыха» яичники начинают работать с удвоенной силой – беременность после внематочной и удаления одной трубы может наступить скорее. А пить современные низкодозированные оральные контрацептивы можно без перерывов столько времени, сколько потребуется, конечно, если не возникнут противопоказания к приему.
Назначать разным женщинам могут разные противозачаточные таблетки. Существует миф, что выбор зависит от индивидуального гормонального фона женщины. Однако, это не так. Препаратами первого выбора являются комбинированные оральные контрацептивы с дозировкой этинилэстрадиола — 20-30 мкг. К таковым относятся Логест, Новинет, Жанин, Линденет 20 (и 30), Ярина и т. д. Выбрать можно в зависимости от своих финансовых возможностей. Цена на таблетки может довольно сильно разниться. Скажем, пачка Линденет 20 (30) стоит порядка 300 рублей, а его аналога Логест (состав одинаковый, но производители разные) в 2-2,5 раза дороже. Начинать пить таблетки рекомендуют с началом следующего после операции менструального цикла (заниматься любовью 1 месяц после операции нельзя).
Тем, кто планирует беременность после внематочной беременности, нужно провести полное обследование. Маточная труба осталась только одна, а значит нужно сделать все, чтобы ситуация не повторилась. Значит, необходимо перед активным планированием обоим партнерам сдать все анализы для того, чтобы обнаружить возможные инфекции, передающиеся половым путем. Сделать это необходимо всем. Даже тем, кто ранее сдавал подобные анализы или уверен в том, что здоров. Существует немало так называемых скрытых инфекций, которые даже не всегда выявляются с первого раза анализами. Между тем, болезнетворные бактерии провоцируют воспалительные процессы в трубах, что приводит к образованию спаек. А спайки в трубах во многих случаях мешают оплодотворенной яйцеклетке двигаться в матку для имплантации, и она вынуждена имплантировать прямо там же, в трубе, яичнике или в брюшной полости. Таким образом может снова возникнуть эктопическая беременность после внематочной и удаления одной трубы.
Кроме того, необходимо пройти еще одно немаловажное обследование — на проходимость маточных труб, точнее одной оставшейся… Процедура эта знакома многих женщинам и носит название гистеросальпингография (ГСГ). Процедура не слишком приятная, но и не болезненная, однако некоторым чувствительным или просто беспокойным женщинам может потребоваться обезболивание. В шейку матки вводят тонкую гибкую канюлю, через которую пускают специальный водный раствор. Он заполняет матку и маточные трубы, после чего врач делает несколько рентген-снимков. Таким образом ясно видно, есть спайки в трубе или нет, проходима она или нет. Если да, то маточная беременность после внематочной беременности вполне возможна. Если нет, врач может порекомендовать сделать лапароскопию — несложную операцию без разрезов для рассечения спаек. Но вернемся к процедуре ГСГ. Многие женщины замечают после данной процедуры появление таких неприятных вещей, как молочница, могут возникнуть воспалительные процессы в области внутренних половых органов, потому без особых показаний ГСГ не делают. О состоянии второй маточной трубы, чаще всего, может рассказать хирург, который проводил операцию по поводу ВБ. Если он сказал, что состояние ее не важное, можно сразу идти на лапароскопию.
Как ускорить зачатие с одной маточной трубой
Многие врачи утверждают, что овуляция у здоровых женщин происходит попеременно то в одном яичнике, то в другом. На деле же получается иначе, «лидирует» один яичник. И женщине очень повезет, если этот яичник находится с той стороны, где у нее осталась маточная труба. Тогда беременность после внематочной беременности может наступить без проблем и очень быстро, особенно, если женщина еще молода — младше 30 лет. Если же нет, то нужно постараться выяснить день овуляции, чтобы наверняка в него попасть, и тем самым увеличить шансы на зачатие. Существует несколько способов отслеживания овуляции. Мы их кратко рассмотрим.
1. Тесты на овуляцию. Этот способ подойдет для тех, кто не слишком обременен в материальных средствах, так как в один цикл тестов понадобится минимум 5 штук и совсем не факт, что сразу все получится. Тест-полоски для определения овуляции очень схожи с тестами на беременность. Как правило, овуляция (тот единственный день, когда может произойти зачатие) происходит в середине цикла. Наиболее оптимальные дни для проведения теста можно определить следующим образом: нужно от количества дней в цикле отнять 17. Например, цикл составляет 28 дней. Отнимаем 17 и получаем 11. Значит, тесты нужно выполнять с 11 по 15 день МЦ, в среднем. Но если, например, тест окажется положительным на 12-й день, то далее продолжать тестироваться, как понимаете, смысла нет. Вторая полосочка появляется благодаря росту содержания лютеинизирующего гормона. Положительным тест остается до 36 часов, и в течение этого срока половые акты в плане возможного зачатия будут наиболее успешны. Тест желательно выполнять в одно и то же время, еще надежнее — если 2 раза в сутки.
2. Более бюджетный вариант ускорить наступление беременности после внематочной и удаления одной трубы — это измерение базальной температуры. Про это уже написаны горы литературы. И хотя многие современные медики считают этот метод уже изжившим себя, то есть малоинформативным, все же, попробовать стоит. Данный метод можно использовать не только, как самостоятельный, но и в качестве дополнения к существующим. К примеру, очень точно определить наступление овуляции можно на ультразвуковом исследовании. Но делать его придется несколько дней подряд, что финансово не всем по силам. А потому, можно при помощи базальной температуры выявить нужный день, а на УЗИ подтвердить или опровергнуть свои сомнения. Но можно обойтись и без УЗИ, если диагноз бесплодие еще не поставлен, и есть шансы на то, что беременность после внематочной беременности наступит быстро и легко.
3. Наблюдение за собственными ощущениями. Во время овуляции у женщины могут возникать не сильные, ноющие боли в области того яичника, где созрела яйцеклетка. Иногда боли ощущаются и в нижней части живота. Появляются прозрачные, «тянущиеся» выделения из влагалища без запаха. Многие женщины отмечают усиление полового влечения.
Существует множество народных способов помочь созреванию яйцеклетки. К примеру, после полового акта постоять в позе «березка», чтобы сперма быстрее достигла матки. Не стоит после акта любви сразу подниматься, лучше полежать с приподнятым тазом и уж точно не стоит принимать ванну. Некоторые женщины уверяют, что некоторые настои из трав также помогают быстрее стать мамой, к примеру, настой шалфея. Но все это научно не доказано.
У многих не получается зачать ребенка из-за серьезного психологического барьера. Оно и понятно, ведь есть минимум 5%-ная вероятность того, что беременность после внематочной беременности будет опять патологической, а если опять придется удалить трубу, то шансов стать мамой «естественным» образом, без вмешательства медиков, не будет… Избавиться от страхов может помочь опытный психолог с медицинским образованием. Надежду должно давать и то, что при сохранении маточной трубы, вероятность наступления ВБ выше. А для тех, у кого одна маточная труба, но точно проходимая — шансы на повторение ситуации ничтожно малы. Можно почитать истории женщин, которые уже пережили похожую ситуацию и после этого успешно стали мамами. Не помешает и съездить расслабиться в отпуск. Главное — настраивать себя на хорошее и даже не думать о том, что вас может снова постичь неудача.
Если никак не получается забеременеть самостоятельно
Как бы все хорошо ни было, но у определенной части женщин, переживших данную операцию, забеременеть самостоятельно не получается. Начинать искать иные решения нужно спустя год половой жизни без предохранения, если зачатие так и не наступило. В таком случае уже ставится диагноз бесплодие.
Но, «виноватым» в отсутствии детей не всегда является женский пол. И это нужно учитывать. Обязательно обследуется и супруг. И если зачатие не происходит из-за какой-либо «мужской» патологии, как, например, слишком маленькое количество живых, способных к оплодотворению сперматозоидов, может быть выполнена процедура ИКСИ. Что это такое? Если кратко, то схожая с ЭКО процедура, но при ИКСИ из спермы мужчины можно выделить активные сперматозоиды, даже если они там находятся в минимальном количестве. И ЭКО и ИКСИ — это практически единственные способы (не считая суррогатного материнства) продолжить род для бесплодных пар. Тут уже не играет никакой роли наличие или отсутствие маточных труб. Яйцеклетки берутся напрямую из яичника женщины и оплодотворяются в искусственных условиях.
Как видите, не все так плохо. И беременность после внематочной и удаления одной трубы возможна. Нужно только тщательно обследоваться, следовать всем предписаниям врача, наблюдать за своим здоровьем и самочувствием, и просто… верить в то, что все обязательно получится.
Источник
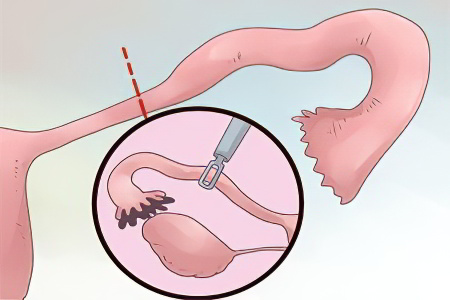
Удаление маточной трубы – это операция, которую выполняют многим женщинам в разном возрасте. Иногда врачам приходится вырезать одну, а иногда и сразу две трубы. Статистика указывает на то, что через процедуру удаления придатков проходит от 3 до 12% женщин.
Общее состояние организма, по мнению части специалистов, не нарушается, ведь фаллопиевы трубы являются лишь транспортной системой для яйцеклетки и сперматозоидов.
Однако существует ряд научных трудов, которые доказывают противоположную точку зрения. Авторы указывают на то, что нарушения в менструальном цикле, гормональные сбои и иные проблемы с женской репродуктивной системой случаются чаще всего именно у тех пациенток, которым проведено удаление маточных труб.
Содержание:
- Показания к проведению операции
- Как удаляют маточные трубы: суть процедуры
- Противопоказания к лапароскопии маточных труб
- Если ли возможность восстановить трубу после удаления?
- Осложнения после удаления маточных труб
- Последствия проведенной операции
- Реабилитация
- Можно ли забеременеть без маточных труб?
- Если нет маточной трубы, куда попадает яйцеклетка?
- Когда можно планировать зачатие после операции?
- Способна ли пластика маточных труб заменить их?
Показания к проведению операции

Сальпингэктомия – это хирургическое вмешательство, целью которого является удаление маточной трубы. Другое название процедуры – тубэктомия. Во время ее проведения удаляется один или оба придатка. Процедура может осуществляться по жизненно важным показаниям в экстренном порядке. Если жизни пациентки ничто не угрожает, то тубэктомия носит плановый характер.
Показания к проведению сальпингэктомии:
Рост и развитие эмбриона в полости трубы. В экстренном порядке процедуру проводят в том случае, когда эмбрион разрывает придаток и у женщины открывается внутреннее кровотечение.
Если в одной и той же трубе второй раз формируется внематочная беременность.
Спайки малого таза, которые разрастаются на трубы.
Внематочная беременность, которая не подлежит консервативной терапии (когда диаметр плодного яйца превышает 30 мм). Что касается консервативного метода лечения внематочной беременности, то его реализуют с целью того, чтобы женщина в будущем смогла самостоятельно забеременеть. В этом случае плодное яйцо проталкивают в ампулярную часть трубы, либо накладывают на нее сальпингостому.
Трубу могут удалить в том случае, когда сальпингостомия была проведена неудачно и осложнилась кровотечением.
При выраженных деформациях маточной трубы на фоне аднексита или сальпингита. Трубу удаляют, когда ее функциональная возможность не поддается восстановлению.
Формирование пиосальпинкса (скопление гноя в просвете одной или обеих маточных труб).
Планирование экстракорпорального оплодотворения. Врачи в ряде случаев настаивают на удалении маточных труб, мотивируя это тем, что ЭКО может быть неэффективным. Дело в том, что возможен обратный ток воспалительного экссудата из труб в маточную полость и «вымывание» подсаженного, но не имплантированного плодного яйца. Кроме того, если в трубах происходит воспалительный процесс, то это может привести к токсическому влиянию на эмбрион. Иногда случается так, что имплантированный эмбрион начинает приживаться в матке, но спустя некоторое время из-за воспаления в трубах у женщины случается выкидыш. Поэтому если у пациентки на протяжении полугода наблюдается гидросальпинкс и она планирует ЭКО, то врачи настаивают на предварительном удалении маточных труб.
Наличие гидросальпинкса само по себе, без планирования ЭКО, может быть показанием к удалению маточной трубы. Особенно это актуально для тех пациенток, у которых гидросальпинкс имеет внушительные размеры.
Возможно сочетание гистерэктомии (операцию применяют при патологиях матки, при злокачественных новообразованиях яичников и пр.) и тубэктомии.
Чаще всего врач принимает решение о возможности удаления или сохранения маточных труб после или во время проведения диагностической лапароскопии.
Как удаляют маточные трубы: суть процедуры
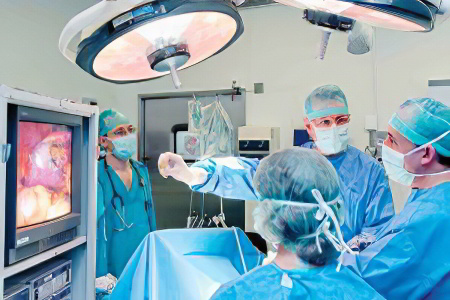
Существует два вида операций по удалению маточных труб: лапароскопия и лапаротомия. Лапароскопическое вмешательство является приоритетным, оно имеет минимальный набор противопоказаний, не требует выполнения обширных разрезов для получения доступа к маточным трубам, не травмирует ткани и органы. Кроме того, пациентки после нее достаточно быстро восстанавливаются, а сам реабилитационный период протекает гораздо легче, чем после лапаротомии.
Если произошел разрыв трубы на фоне внематочной беременности, то этот процесс практически всегда сопровождается выраженным кровотечением. Не исключено развитие геморрагического шока и иных осложнений, вплоть до летального исхода. Поэтому в такой ситуации женщине могут сделать только лапаротомию. Параллельно будет проводиться интенсивная инфузионно-трансфузионная терапия. Только благодаря выполнению экстренной операции удается сохранить женщине жизнь.
Этапы проведения лапаротомии:
Введение общего наркоза.
Выполнение разреза: по Пфанненштилю (поперечный разрез выше лона) или разрез передней стенки брюшины, ниже пупочной зоны.
Откачка крови, которая попала в брюшную полость. Кровь собирают в отдельные флаконы, чтобы иметь в дальнейшем возможность перелить ее. Однако переливание аутокрови доступно лишь при условии, что у пациентки отсутствует воспаление.
Извлечение матки и придатков с целью обнаружения источника кровотечения.
Наложение зажима на истмический отдел придатка, а также на брыжейку. Это позволяет остановить кровотечение.
Отсечение маточной трубы.
Санация брюшины и наложение швов.
При проведении лапароскопии хирург выполняет аналогичные действия, но кровь, откачанную из брюшины, женщине не переливают.
Если есть возможность, то трубы удаляют не полностью, а частично.
Показания для проведения резекции маточных труб:
Наличие спаек лишь на малом участке маточной трубы.
Внематочная беременность, которая только начала свое развитие.
Доброкачественная опухоль в одном из углов матки.
Решение о том, имеется ли возможность удалить лишь часть маточной трубы, принимается в индивидуальном порядке.
Противопоказания к лапароскопии маточных труб
Лапароскопическим методом нельзя удалять маточные трубы при наличии следующих противопоказаний:
Перитонит.
Разрыв фаллопиевой трубы, сопровождающийся выраженным кровотечением.
Инфаркт миокарда, инсульт.
Рак матки и придатков.
Ожирение 3 и 4 степени.
Сахарный диабет в стадии декомпенсации.
При наличии этих противопоказаний женщине проводят лапаротомическое удаление придатков.
Если ли возможность восстановить трубу после удаления?
Существует возможность пластики маточной трубы, но лишь при условии, что была удалена только ее часть. Процедуру выполняют в том случае, если врач видит, что у женщины в дальнейшем будет возможность забеременеть естественным путем.
Когда маточную трубу удалили полностью, восстановить ее не удастся.
Осложнения после удаления маточных труб
Среди возможных осложнений после удаления маточной трубы наиболее значимыми являются следующие:
Развитие воспаления. Оно сопровождается повышением температуры тела сразу или спустя несколько дней после операции.
Кровотечение, образование гематом в полости брюшины, либо в толще подкожной жировой клетчатки. Гематомы указывают на то, что у женщины имеются проблемы со свертываемостью крови, либо хирург некачественно выполнил процедуру гемостаза.
Тошнота и рвота. Эти осложнения являются следствием вводимого наркоза, либо возникают в результате раздражения кишечника. Кишечник чаще всего «страдает» после выполнения лапароскопии, когда в брюшину вводят углекислый газ.
Формирование спаек, которые способны нарушать работу всех внутренних органов. Причем риск их образования имеется как после лапароскопии, так и после лапаротомии.
Следует понимать, что вышеперечисленные осложнения возникают нечасто.
Последствия проведенной операции

Матка с маточными трубами имеет общие нервные волокна, кровеносные и лимфатические сосуды. Кроме того, от их работы зависит состояние молочных желез и нейроэндокринной системы в целом. Поэтому нарушение этих связей негативно отражается на работе надпочечников и щитовидной железы.
Гормональный сбой – это одно из последствий операции по удалению маточных труб.
Женщины предъявляют жалобы на такие симптомы, как:
Головная боли и головокружение;
Нервозность, раздражительность, плаксивость;
Болезненные ощущения в области сердца;
Усиление потливости;
Приливы крови к верхней половине туловища.
Симптомы имеют склонность к усилению перед очередной менструацией, причем беспокоят они далеко не всех женщин (наблюдаются примерно в 42% случаев).
Еще около 35% пациенток спустя 2-3 месяца после удаления придатка замечают нарушения менструального цикла. Во время прохождения УЗИ у них диагностируется увеличение яичника в размерах с той стороны, где была удалена маточная труба. Со временем он подвергается склеротическим изменениям, что обусловлено нарушением тока лимфы и крови.
Также наблюдается чередование нормальных менструальных циклов с нарушенными. Возможно снижение работоспособности лютеинового тела, прекращение овуляции. Однако подобные состояния наблюдаются редко.
Со стороны молочных желез происходят следующие изменения:
Железы нагрубают у 6% пациенток;
Грудь становится больше из-за диффузного расширения долек у 15% пациенток;
Увеличивается в размерах щитовидная железа, нарушается ее работа у 26% пациенток;
Возможно также развитие следующей симптоматики: набор избыточного веса, появление волос на теле, образование растяжек на коже.
Особенно ярко проявляются эти симптомы у тех женщин, которые перенесли операцию по поводу удаления обоих придатков.
Реабилитация

В раннем реабилитационном периоде женщине показано введение антибиотиков, что позволяет предупредить развитие возможного воспаления.
Чтобы минимизировать риск формирования спаек, проводятся следующие мероприятия:
Врачи стараются по возможности применять лапароскопическую операцию, которая отличается минимальной травматичностью.
Перед завершением операции в брюшную полость вводят барьерные рассасывающиеся гели. Они на протяжении некоторого времени способствуют тому, что поверхности органов находятся в отдалении друг от друга. Это является мерой, направленной на профилактику спайкообразования.
Пациентку после проведенной операции поднимают уже на следующий день.
Женщине назначают физиотерапевтические процедуры: электрофорез с йодом и цинком.
Спокойная ходьба и иные умеренные нагрузки позволяют не допустить формирования спаек, либо свести риск их образования к минимуму.
После операции женщине назначают курсовой прием антибиотиков, делают подкожные инъекции экстракта алоэ на протяжении 14 дней. Возможно назначение вагинальных суппозиториев Лонгидаза.
На протяжении 6 месяцев после удаления маточных труб нужно в обязательном порядке принимать противозачаточные препараты, чтобы не допустить беременности.
Важно правильно ухаживать за послеоперационными швами, что позволит предупредить их воспаление. Нужно отказаться от приема ванны, мыться следует под душем. При этом швы нужно закрывать, чтобы в них не попала вода.
На протяжении месяца после операции врачи рекомендуют пациенткам носить утягивающее нижнее белье.
Интимная близость находится под абсолютным запретом на протяжении первого месяца после перенесенной операции.
Придерживаться какой-либо специальной диеты не нужно. Однако следует на время исключить из своего меню продукты, способствующие усилению газообразования в кишечнике. Поэтому нужно отказаться от бобовых, цельного молока, дрожжевой выпечки и сдобного теста, круп, мяса и газированных напитков.
После проведения операции на протяжении нескольких дней у женщины могут наблюдаться кровянистые выделения из влагалища. Это нормальное явление, особенно когда случился разрыв трубы или был удален гематосальпинкс. Рассматривать кровянистые выделения как осложнение операции не стоит, так как они объясняются забросом крови в матку во время проведения хирургического вмешательства или до его начала.
Если организм быстро адаптировался, либо случился гормональный сбой на фоне имеющегося заболевания, то спустя несколько дней после удаления придатков у женщины может начаться очередная менструация. Причем этот цикл может быть длиннее всех предшествующих. При незначительных кровопотерях, характерных для стандартного менструального кровотечения, переживать по этому поводу не следует. Если же потери крови внушительны, то может потребоваться выскабливание матки и гемотрансфузия.
Раннее начало менструации после операции наблюдается нечасто, в подавляющем большинстве случаев месячные приходят в положенный срок. Хотя иногда случается так, что цикл восстанавливается не менее двух месяцев. Это также не является отклонением от нормы. Если спустя 60 дней после проведенной операции цикл так и не стабилизировался, то нужно обращаться к доктору. Возможно, что операция повлекла за собой эндокринные нарушения, которые требуют профессиональной коррекции.
Можно ли забеременеть без маточных труб?
Без маточных труб забеременеть женщина естественным способом не сможет. На настоящий момент врачам так и не удалось разработать аналог маточных труб, хотя они пытаются сделать их на протяжении уже многих лет. Первая попытка имплантации искусственных придатков была осуществлена еще в 70 годах прошлого века. Однако она не увенчалась успехом, поэтому не прижилась в медицине.
Единственным методом, который может помочь зачать и выносить ребенка женщинам без обеих маточных труб, является экстракорпоральное оплодотворение.
Если нет маточной трубы, куда попадает яйцеклетка?

Когда обе маточные трубы на месте, они фимбриями захватывают яйцеклетку, выделившуюся из яичника в брюшную полость, и постепенно продвигают ее в матку. Также в трубе возможна встреча сперматозоида с яйцеклеткой и ее оплодотворение. В полости брюшины яйцеклетка способна существовать на протяжении двух дней, после чего она погибает.
Когда у женщины одна труба отсутствует, то возможны следующие варианты:
Овуляции не будет происходить, фолликулы начнут свое обратное развитие. Подобная ситуация чаще всего наблюдается на фоне гормонального сбоя.
Яйцеклетка будет выходить в брюшную полость, а спустя 2 дня погибать и разрушаться в ней.
Яйцеклетка будет плавать по брюшной полости, может достигать той трубы, которая осталась сохранной, и по ней переходить в матку.
Безусловно, фимбриям гораздо легче за
