Полип в цервикальном канале при беременности
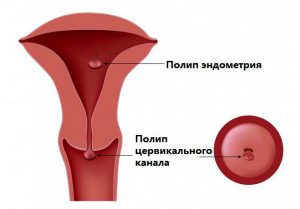
 Полип цервикального канала – это вырост округлой или овальной формы, возникающий в просвете шейки матки. Образование растет из эпителиальной ткани и встречается у 5% всех женщин репродуктивного возраста. Нередко полип выявляется во время беременности. Разрастание тканей шейки матки не представляет особой опасности для плода, однако может кровоточить, и это становится причиной понятных тревог и сомнений. В последние годы отмечается рост полипов цервикального канала, что связывают с увеличением числа эндокринных расстройств и воспалительных заболеваний женских репродуктивных органов.
Полип цервикального канала – это вырост округлой или овальной формы, возникающий в просвете шейки матки. Образование растет из эпителиальной ткани и встречается у 5% всех женщин репродуктивного возраста. Нередко полип выявляется во время беременности. Разрастание тканей шейки матки не представляет особой опасности для плода, однако может кровоточить, и это становится причиной понятных тревог и сомнений. В последние годы отмечается рост полипов цервикального канала, что связывают с увеличением числа эндокринных расстройств и воспалительных заболеваний женских репродуктивных органов.
Разновидности цервикальных полипов
Все полипы, возникающие во время беременности, следует разделить на две большие группы:
Децидуальные полипы
Особая форма заболевания, возникающая только при гестации. Полип образуется из децидуальной оболочки – той части эндометрия, что обеспечивает плоду питание и защиту все 40 недель. Слизистая ткань матки разрастается, чтобы создать благоприятные условия для развития малыша. Случается, что децидуальной ткани образуется с избытком, и часть ее выходит за пределы матки, свисая в просвет цервикального канала. При осмотре это образование видно как полип – грибовидный вырост на ножке.
В развитии децидуального полипа принимают участие множество факторов, но речь идет в первую очередь о гормональных перестройках во время беременности. Есть мнение, что избыточное разрастание тканей провоцируют предшествующие выкидыши и аборты с выскабливанием полости матки, однако эта теория не получила подтверждения. Точные причины развития патологии не известны.
Децидуальный полип не опасен для плода и женщины. Он существует на протяжении всей беременности и благополучно выходит в родах вместе с плацентой. Такой полип не озлокачествляется и лишь в редких случаях инфицируется при активизации условно-патогенной флоры половых путей. Лечение не требуется.
Другие полипы
Во время беременности встречаются не только децидуальные, но и другие разновидности образований на шейке матки. Это полипы, возникающие преимущественно еще до зачатия ребенка, хотя не исключено и развитие болезни на любом сроке гестации. По гистологическому строению такие полипы разделяют на несколько групп:
- Железистый – состоит исключительно из клеток слизистого слоя и содержит в своей структуре железы. Это образование небольшого размера, редко достигающее 2 см в длину. Риск малигнизации минимальный. После удаления практически никогда не возникает вновь на том же месте.
- Железисто-фиброзный – состоит из соединительной ткани и слизистых клеток. Вырастает до 2-3 см, крайне редко озлокачествляется. После удаления может рецидивировать.
- Фиброзный – полип преимущественно из соединительной ткани. Достигает больших размеров. Встречается в возрасте, близком к естественной менопаузе, поэтому во время беременности выявляется редко. Может переродиться в злокачественную опухоль. Часто рецидивирует после удаления.
- Аденоматозный – вырастает из слизистого эпителия, но в своей структуре содержит атипичные клетки. Выявляется преимущественно в позднем репродуктивном возрасте и ближе к менопаузе. Считается предраковым состоянием, часто рецидивирует.
Гистологический тип полипа устанавливается после его удаления или прицельной биопсии. До проведения инструментального исследования выяснить тип образования довольно сложно.
По локализации все полипы делятся на два вида:
- Полип цервикального канала, возникающий в эндоцервиксе и не связанный с полостью матки.
- Полип эндометрия, достигающий канала шейки матки и выходящий за его пределы.
При осмотре в зеркалах сложно отличить один вариант от другого, поэтому предварительно доктор будет говорить только о полипе цервикального канала. Выяснить локализацию образования можно после проведения гистероскопии.
Причины развития полипов шейки матки
Точные причины появления полипов не известны. Выделяют несколько факторов риска:
- Гормональные нарушения. Сбой в работе гипоталамуса, гипофиза, яичников и надпочечников может привести к разрастанию слизистых оболочек и появлению полипов. Большая роль отводится гиперэстрогении – состоянию, при котором наблюдается повышение уровня эстрогенов на фоне относительного дефицита прогестерона. У будущих мам гормональный дисбаланс может стать причиной выкидыша, поэтому в ряде случаев полип стоит рассматривать как фактор риска прерывания беременности.
- Травмы цервикального канала – последствие абортов, сложных родов, инструментальных диагностических и лечебных вмешательств. Поврежденная слизистая при регенерации разрастается, что и приводит к появлению полипа.
- Хронические воспалительные заболевания шейки матки. Рецидивирующие цервициты приводят к тому, что слизистый слой органа повреждается, протоки желез закупориваются, происходит разрастание тканей и появление полипов. На фоне хронического воспаления полипы могут сочетаться с кистами шейки матки.
- Иммунологические нарушения. Постоянный стресс или сильные потрясения, тяжелая физическая работа – все это приводит к снижению иммунитета, активации инфекционных процессов, развитию полипов и другой сопутствующей патологии.
- Генетическая предрасположенность. Замечено, что склонность к появлению полипов передается по наследству.
Полипы, растущие из полости матки, нередко сочетаются с гиперпластическим процессом эндометрия и требуют особого внимания со стороны врача.
Симптоматика болезни
Длительное время полипы цервикального канала не беспокоят женщину. Нередко такие образования выявляются случайно при плановом осмотре у гинеколога. При возникновении неблагоприятных условий возникают следующие симптомы:
- Контактные кровянистые выделения и кровотечения из половых путей. Возникают после интимной близости, спринцевания, трансвагинального УЗИ или гинекологического осмотра.
- Обильные прозрачные вагинальные выделения без специфического запаха.
- Тянущие боли внизу живота отмечаются при больших полипах.
- Дискомфорт во время полового акта или при ходьбе возникает при значительном разрастании очага.
Контактные кровянистые выделения – основной симптом полипа цервикального канала. Во время беременности эпизоды кровотечений могут повторяться довольно часто. Слизистая половых путей при гестации хорошо кровоснабжается и становится очень ранимой. Выделения могут быть различной интенсивности – от скудных мажущих пятен на белье до явного кровотечения, требующего использования впитывающих прокладок. С такими симптомами будущая мама госпитализируется в стационар с подозрением на начавшийся выкидыш или отслойку плаценты (на поздних сроках). Дальнейшая тактика будет зависеть от результатов проведенного обследования.
Схема диагностики: как распознать цервикальный полип
Выставить диагноз помогают следующие методы:
- Гинекологический осмотр. В зеркалах полип шейки матки виден как округлое или грибовидное образование, выступающее из просвета цервикального канала. Интенсивность окраса варьирует от бледно-розового до ярко-красного. На этом этапе нельзя вычислить, откуда растет полип и к какой разновидности он относится, а можно лишь выставить предварительный диагноз.
- Цитологическое исследование – оценка клеточного состава полипа. Позволяет отличить доброкачественное образование от злокачественного.
- Кольпоскопия – осмотр шейки матки под большим увеличением. Во время исследования можно отличить децидуальный полип от другой патологии. Проводится на любом сроке беременности, не требует анестезии, не представляет опасности для плода.
- Биопсия – забор материала на гистологическое исследование. У беременных выполняется с осторожностью и только по строгим показаниям (частые кровотечения, подозрение на малигнизацию).
- УЗИ матки. Позволяет выявить полипы эндометрия по характерному утолщению М–эхо. Лучше всего при УЗИ видны фиброзные образования, тогда как железистые не всегда визуализируются. На поздних сроках исследование малоинформативно.
Вне беременности для оценки размеров и локализации полипа может потребоваться гистероскопия – эндоскопическое исследование полости матки с осмотром слизистой оболочки под увеличением.
Последствия для плода
Неосложненный полип цервикального канала не представляет опасности для течения беременности, особенно если речь идет о разрастании децидуальной ткани. Такое образование существует до самых родов и обычно благополучно выходит вместе с плацентой.
Полип, сопровождающийся частыми кровотечениями, нарушает нормальный ритм жизни будущей мамы. Госпитализации и осмотры, тревога за малыша – все это погружает женщину в состояние хронического стресса. И даже убеждения в том, что сам по себе полип не опасен, не всегда помогают справиться с закономерными страхами. В такой ситуации единственным методом решения проблемы может стать удаление полипа.
Инфицированный полип, возникший на фоне хронического цервицита, грозит внутриутробным заражением плода. Риск небольшой, однако будущей маме не стоит игнорировать симптомы воспаления и откладывать визит к врачу. При инфицировании показано местное противовоспалительное лечение с учетом срока беременности или удаление полипа.
Полип с подозрением на малигнизацию – это серьезная проблема, и выжидательная тактика здесь не оправдана. После проведенной биопсии решается вопрос об операции. Подобное осложнение может стать показанием для прерывания беременности.
Роды при полипах цервикального канала ведутся через естественные родовые пути, если образование не перекрывает выход из таза. В противном случае потребуется предварительное удаление образования. При больших полипах проводится кесарево сечение.
Тактика лечения при полипе цервикального канала
Вне беременности все полипы, обнаруженные в просвете шейки матки, подлежат удалению. Исключение делается для образований малых размеров – до 5 мм. Если полип не беспокоит и не мешает зачатию ребенка, его можно не трогать. Рост образования, появление кровянистых выделений или бесплодие – повод для проведения полипэктомии.
Методы удаления полипа:
- Традиционная полипэктомия с помощью конхотома.
- Лазерная полипэктомия – операция проводится высокоточным лазером.
- Петлевая эксцизия – иссечение полипа вместе с тканями шейки матки с помощью тонкой петли.
- Конусовидное иссечение шейки матки (конизация) проводится при больших полипах, а также подозрении на злокачественное перерождение образования.
Удаленный полип отправляется в лабораторию на гистологическое исследование. Ложе образования прижигают лазером, радиоволнами или другим доступным методом.
Во время беременности показана выжидательная тактика. Если полип не кровит и не беспокоит – его не трогают. Удаление образования любым, даже самым щадящим методом, может спровоцировать выкидыш или преждевременные роды. Большинство полипов шейки матки в родах выходят самостоятельно. Если полип остается, показано его удаление после рождения ребенка.
Показания для проведения полипэктомии во время беременности:
- Частые кровотечения на фоне полипа.
- Подозрение на малигнизацию.
- Инфицирование полипа.
- Невозможность проведения родов через естественные родовые пути.
Полипэктомия может проводиться на любом сроке беременности, но обычно выполняется после 16 недель. Процедура проходит под местной анестезией. После удаления полипа шейка матки будет кровоточить в течение 1-2 недель. Это нормальное состояние, не требующее специального лечения.
Полное заживление слизистой шейки матки происходит за 4-6 недель. В этот период рекомендуется:
- Отказаться от интимной близости до полного заживления послеоперационной раны.
- Соблюдать личную гигиену.
- Не принимать ванную, ограничиваться ежедневным душем.
- Не поднимать тяжести, избегать физических нагрузок.
- Не делать спринцевания.
По показаниям после удаления полипа проводится сохраняющая терапия. Назначаются спазмолитики и токолитики, препараты магния и другие средства с учетом срока беременности. При угрозе выкидыша или преждевременных родов проводится госпитализация в стационар.
Полип цервикального канала – это состояние, способное существенно нарушить течение беременности и родов. При выявлении патологии необходимо пройти полное обследование у врача убедиться в том, что образование не представляет опасности для плода. Если полип сохраняется после родов, от него обязательно нужно избавиться в ближайшее время.
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Надысь написать пару строк, на память:)
Итак, начнем:
1. Токсикоз. Начал слабеть на 14й и к 16й окончательно прошел. Вот тут бы радоваться, ан нет. В эту беременность все не так просто) Чтоб не было скучно, начали проявляться симптомы гастрита, которого у меня никогда не было… Периодические боли в желудке, тяжесть после еды, отрыжка воздухом, тошнота на голодный желудок. Терапевт с гинекологом дружно пожали плечами и прописали “диету” щадящую для желудка…Эх…Может, как вариант, к платному гастроэнтерологу обратиться?
2. Пузик. Переживала все, что нет его. Тот, что был на 14й был ложно-пузик) Как-то проснулась…и нет его. Начала волноваться дурочка. Но к концу 16й изволил появиться…Ну такой, смешной) Как будто и не беременная, а пирожков объелась))
Взвесили меня…54,3кг. Итого +1,3 кг за 16 недель))) С Дэни такой вес был далеко за 20 недель…Ндя. Но все же радует, что не прибавляю теми же темпами)))
Пузик иногда смазываю джонсонс бэби для своего успокоения, грудь не беспокоит. В первую бер. покупала Мустелу…Тут зашла, увидела ценник, почти упала в обморок. Для успокоения дороговато) Мы ж знаем – главное, много не есть, чтоб быстр не набирать. А остальное – дело гормонов))
3. Шевеления. Ощущения, что делает там растяжки, может на шпагат садится?…И будто елозит. Деликатничает) Старший поактивней был, траншею на этом сроке вниз прорывал, на выход. А может там все-таки девочка-припевочка?
4. Анализы и врачи. Почти всех обошла. Остались узи сердца и санация полости рта.
Лор и окулист ничего нового (Все ок, зрение -1.25) На экг – синусовая тахикардия. Это было очевидно) спустилась с 4-го на первый, поднялась обратно – а тут моя очередь))) Переделывать не буду, чувствую себя хорошо))) Моча пока в порядке, что несомненно радует. Со старшим столько приключений с этим было, хоспадибожежтымой.
Ну и как всегда, начал снижаться гемоглобин. 107 сейчас) Прописали железо)))
Ага-ага, чтоб мне скучно не было с одним “гастритом”, до кучи потом запоры от этого железа еще лечить) Врачу кивнула, пить не стала) Попытаюсь едой компенсировать…А там посмотрим.
5. Децидуальный полип. Кто не знает, что это, повезло) Я тоже не знала, а в эту беременность – здрасти, познакомились…Это так называемый псевдополип, вызванный беременностью, появляется при разрастании (бурном) хориальной ткани и проникновению через цервикальный канал в шейку матки.
Так вот, периодически, эта сцука кровит(((, чем причиняет мне беспокойства. Мало того, что половой покой похоже до конца беременности…Так вообще…меньше физической активности. Даже потужится и то – нежелательно((( В принципе, с ним ходят и нормально донашивают, и рожают в срок…но есть риски инфицирования (во время подкравливания), поэтому частое наблюдение за флорой… Ну и вообще неприятно…(((
6. До кучи
Муж на первомай сломал плечо…Катался с сыном на самокате…Решил потрюкачить…потерял равновесие и упал на бордюр(( Рука правая…(( Так вроде несложный перелом ,но неприятно… 21-го на прием, должно все сростись…
У Дэни второй год аллергический конъюктивит…А сейчас все цветет одновременно буйным цветом( Вроде ждешь весну, а потом…грустно( Капаем в глаза и пьем антигистаминное.
7. А в остальном, прекрасная Маркиза, все хорошо, все хорошо! (с)
Источник
Полип цервикального канала – новообразование, вырост или опухоль в области шейки матки. Частое явление в период вынашивания ребенка. У будущих мам образуется «временный», децидуальный полип, он же псевдополип.
Слизистая оболочка цервикального канала (ЦК) в период беременности заметно увеличивается в размерах, что связано с нестабильным состоянием гормонального фона женщины, в частности высокой выработкой прогестерона. Такой процесс называется децидуализацией или децидуозом (буквально «отпадающая ткань»).
Сильное разрастание тканей создает картину «цветной капусты», множественных полипов или небольших наростов в цервикальном канале. Подобные новообразования диагностируются практически у 25% вынашивающих плод женщин. И это является вариантом нормы. Обнаруживают опухоли так же после хирургического и медикаментозного аборта, самопроизвольного выкидыша.
Осмотр новообразования должен быть тщательным, чтобы исключить злокачественную опухоль. Большинство полипов маленькие, менее 2 сантиметров в длину. Но иногда интенсивно растут и даже выступают из влагалища.
Поскольку некоторые типы раковых заболеваний могут быть похожи на полипы, подозрительные новообразования должны быть удалены и исследованы, в частности те, что остались после родов.
Полипы бывают вишнево-красного, красновато-пурпурного, серовато-белого цветов. Различаются по размеру и часто выглядят как луковицы на тонких стеблях. Могут быть одиночными или множественными.
Такого рода полипы, образующиеся в шейке матки, не представляют серьёзной опасности организму беременной женщины, поскольку после родов, со стабилизацией гормонального фона, исчезают без медикаментозной или хирургической помощи специалистов. Носят доброкачественный характер. Но данное явление может причинить существенный дискомфорт самочувствию женщины, ведь при малейшем воздействии полипы начинают кровоточить из-за большого скопления в них кровеносных сосудов.
В одном случае из пяти случаев на фоне развития децидуального полипа цервикального канала во время беременности возникает дисплазия шейки матки или даже рак.
Причины возникновения полипа шейки матки
Этиология полипов ЦК до конца не изучена, поэтому сложно говорить о конкретных факторах, вызывающих данное заболевание. Однако современные специалисты выделяют следующие основные причины децидуоза:
- нарушения гормонального фона;
- высокий уровень эстрогенов;
- снижение иммунитета;
- травмы шейки матки;
- урогенитальные инфекции;
- нарушения эндокринного характера в половой системе.
Симптомы децидуального полипа
В результате каких-либо нагрузок, в том числе при половом акте или во время гинекологического обследования и взятия мазков, могут выделяться кровянистые сгустки. В том числе на ранних сроках беременности. Но гинеколог видит, что кровотечение контактное и может сразу успокоить женщину. А вот когда это происходит в процессе интимной близости, страшнее. Обычно будущие мамочки принимают этот симптом за угрозу выкидыша и вызывают скорую помощь. Оно и правильно. Но после постановки диагноза становится спокойнее.
Если кровянистых выделений нет, то ограничения секса не требуется. Нужно жить обычной жизнью и обратиться к гинекологу при следующих возможных осложнениях:
- выделение крови из влагалища;
- необычные вагинальные выделения (с неприятным запахом, серого или зеленого цвета);
- повышение температуры тела без признаков болезни.
Все это может свидетельствовать либо о злокачественном перерождении полипа либо о его некрозе или инфекционном процессе.
При отслойке плаценты, очень опасном осложнении беременности, тоже появляется кровь из влагалища или наблюдаются выделения коричневого цвета. Без осмотра и УЗИ нельзя точно определить причину кровотечения.
Диагностика децидуоза и опасен ли он
Изменения такого характера хорошо видны при осмотре с помощью гинекологического зеркала и (или) с оптическим увеличением (при кольпоскопии).
Бывают случаи, когда децидуоз схож с кондиломами и раком шейки матки (РШМ). В таком случае для установления точного диагноза и последующего лечения обязательно цитологическое обследование — желательно жидкостная цитология. Если по ее результатам нет тяжелой атипии, хирургическое лечение откладывается до окончания послеродового периода. А к тому времени полип может сам исчезнуть.
Биопсию новообразования у беременной женщины берут только при подозрении на рак.
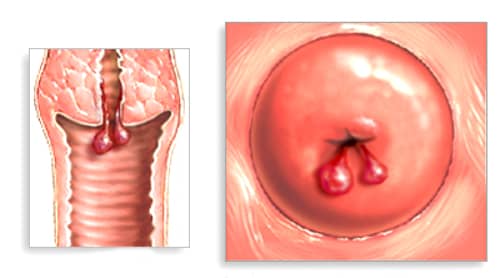
Лечение цервикального полипа во время беременности
Многие специалисты придерживаются консервативных методов в лечении децидуальных полипов у беременных женщин. Это оправданно, ведь зачастую новообразования не требуют вмешательства врача (только если не приносят явного дискомфорта) и полностью регрессируют после родов в течение двух месяцев.
Диагностировав децидуоз, специалисты постоянно наблюдают за развитием выроста, контролируют флору влагалища, а во время воспалительного процесса назначают антисептики, антибактериальные и противогрибковые средства — в зависимости от возбудителя болезни. Использование вагинальных свечей может привести к кровомазанью.
Полипы не препятствуют естественному ходу родов, поэтому не требуют немедленного удаления во время вынашивания плода. Однако они являются переносчиком восходящей инфекции, из-за чего возможно внутриутробное заражение плода, преждевременное отхождения околоплодных вод, замершая беременность.
Есть ситуации, когда убрать полип необходимо. Специалисты прибегают к радикальному методу лечения (полипэктомии) при наличии следующих симптомов:
- постоянное выделение кровянистой слизи;
- появление изъязвлённых участков на полипе;
- подозрение на злокачественное перерождение;
- новообразование угрожает беременности: провоцирует спазмы, боли, гипертонус матки, раскрытие внешнего и внутреннего зева.
Удаление полипа проводится методом откручивания с применением лазерных технологий, эндоскопии. Операции такого плана безопасны во время беременности, так как не требуют обширного вмешательства в поражённую полипом шейку матки. Но возможны только при наличии у полипа тонкой ножки, не широкого основания.
Также может применяться жидкий азот (криотерапия), но этот метод очень болезненный, а на месте удалённого полипа остаётся кровоточащая ранка.
Избавиться от полипа медикаментами («Солковагин») довольно проблематично, так как это занимает около двух недель и не гарантирует полного избавления от нароста. При медикаментозном удалении и криотерапии нельзя получить материал для гистологии. Дюфастоном», «Утрожестаном» и другими гормональными таблетками полипы не вылечить. Они не рассосутся. По крайней мере, до родов. Только увеличиться в размерах могут.
Точный диагноз — децидуальный это был полип или нет, то есть не связанный с беременностью, покажет только гистологическое исследование удаленного материала.
Источник
