Неправильное положение плода при беременности причины и последствия
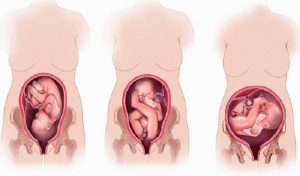
 Неправильное положение плода – это состояние, при котором ребенок располагается в матке поперек или по косой линии. Такое явление препятствует нормальному течению беременности и ведет к развитию осложнений. Естественные роды невозможны. Если плод не занимает продольное положение к моменту раскрытия шейки матки, показано кесарево сечение.
Неправильное положение плода – это состояние, при котором ребенок располагается в матке поперек или по косой линии. Такое явление препятствует нормальному течению беременности и ведет к развитию осложнений. Естественные роды невозможны. Если плод не занимает продольное положение к моменту раскрытия шейки матки, показано кесарево сечение.
Каким бывает положение плода?
В норме ребенок занимает продольное положение. Его ось совпадает с осью матки. Определяется предлежащая часть – головка или тазовый конец.
При неправильном положении плода его ось располагается поперек или косо к оси матки. Предлежащая часть не определяется. В акушерстве выделяют два варианта такого явления:
- Поперечное положение – ось плода пересекается с осью матки под прямым углом.
- Косое положение – ось плода пересекается с материнской осью под острым углом. Это временное состояние. В родах косое положение переходит в продольное или становится поперечным.
Причины и факторы риска
Точные причины неправильного положения плода неизвестны. Выделяют несколько факторов риска:
- избыточная активность плода;
- ограничение активности плода;
- препятствия для вставления головки в родах;
- пороки развития плода;
- аномалии развития матки.
Причины избыточной активности плода:
- Многоводие. При большом количестве околоплодных вод активность ребенка повышается, пространство для маневров увеличивается.
- Дряблость мышечного корсета передней стенки живота. Несостоятельность мышц ведет к избыточному их растягиванию и появлению свободного пространства для движений плода. Вероятность такого состояния повышается при второй и последующей беременности.
- Недоношенность. Неправильное положение плода считается вариантом нормы до 32 недель. При преждевременном запуске родов ребенок может не успеть занять нужное положение. Чем меньше срок гестации, тем выше вероятность развития проблемы.
- Многоплодная беременность. При вынашивании двойни высок риск того, что один или оба плода займут неправильное положение в матке.
- Гипотрофия плода. Ребенок с низкой массой тела занимает небольшое пространство в матке и может расположиться поперек или по косой линии к ее оси.
- Гипоксия плода. Нехватка кислорода заставляет ребенка активно двигаться к матке, меняя свое положение. Он может быть неустойчивым и меняться на протяжении всей беременности.
Причины сниженной активности плода:
- Маловодие. При нехватке околоплодных вод у плода нет пространства для маневров, и он может остаться в неправильном положении до родов.
- Крупный плод. После 30 недель избыточный вес мешает плоду двигаться в матке и может стать причиной неправильного положения.
- Угроза прерывания беременности. Повышенный тонус матки мешает ребенку двигаться в материнской утробе, сдерживая его активность.
- Миома матки. Опухоль, расположенная в дне или теле органа, уменьшает емкость матки и снижает двигательную активность плода.
- Короткая пуповина. Неправильное положение плода может быть связано и с перекрутом пуповины.
Препятствия для вставления головки в родах ведут к тому, что ребенок вынужденно занимает неправильное положение. Факторы риска:
- шеечная миома матки;
- предлежание плаценты – состояние, при котором плодное место перекрывает выход из матки;
- анатомически узкий таз (в том числе на фоне опухолей, экзостозов).
Аномалии развития половых органов – редкая причина неправильного положения плода. Проблемы возникают при двурогой матке, а также при наличии перегородки. Реже косое или поперечное положение плода встречается при седловидной матке.
Пороки развития плода могут привести к поперечному и косому положению. Причиной становится избыточная или сниженная подвижность, неправильные пропорции тела. Такое явление часто встречается при гидроцефалии и анэнцефалии.
Схема диагностики
Определить положение плода в матке помогают такие методы:
- Наружный акушерский осмотр. При поперечном положении плода живот вытянут слева направо, при косом – неправильной формы. Высота стояния дна матки меньше нормы. Окружность живота превышает показатели, характерные для определенного срока гестации.
- Пальпация живота. Предлежащая часть плода не определяется. В дне матки не пальпируется крупная часть. Головка и таз обнаруживаются в боковых частях живота. Головка пальпируется как плотная округлая часть, ягодицы – как мягкая, баллотирующая.
- Аускультация. При поперечном или косом положении сердцебиение плода хорошо прослушивается около пупка.
- Влагалищное исследование. Проводится только в родах после вскрытия плодного пузыря. При раскрытии шейки матки на 6-8 см можно определить плечо, лопатки, позвонки. В начальной стадии родов до излития вод влагалищное исследование малоинформативно и позволяет выставить только предположительный диагноз (по характерному отсутствию предлежащей части плода – тазового конца или головки).
- УЗИ. Ультразвуковое исследование в III триместре дает возможность определить положение плода и выявить сопутствующую патологию. Особое внимание уделяется количеству околоплодных вод, величине пуповины. Выявляются опухоли матки и иные состояния, препятствующие нормальному течению беременности. Оценивается состояние плода. Важно помнить, что неправильное положение сопряжено с гипоксией и гипотрофией, пороками развития нервной системы.
Окончательный диагноз выставляется после 32 недель. Ближе к сроку родов проводится повторное обследование. До 30-32 недель плод может перевернуться. Вероятность этого события уменьшается вместе с увеличением срока. Если в 36-37 недель плод остается в косом или поперечном положении, планируется кесарево сечение.
В родах вероятность спонтанного переворота из поперечного положения крайне низка, и рассчитывать на нее не стоит. Из косого положения ребенок всегда выходит, но заранее исход неизвестен. Плод может развернуться и в продольное, и в поперечное положение. В последнем случае естественные роды невозможны.
Осложнения беременности и последствия для плода
Неправильное положение плода грозит развитием таких состояний:
- преждевременное излитие околоплодных вод;
- преждевременные роды;
- хроническая гипоксия плода.
На фоне сопутствующей патологии прогноз ухудшается:
- предлежание плаценты повышает риск кровотечения;
- изменение количества околоплодных вод может быть признаком внутриутробного инфицирования плода;
- при многоплодной беременности есть вероятность фето-фетальной трансфузии;
- излитие околоплодных вод нередко сопровождается выпадением мелких частей плода и петель пуповины;
- на фоне миомы матки страдает снабжение плода питательными веществами, и развивается гипотрофия;
- избыточная масса тела плода может быть признаком диабетической фетопатии.
Правильное ведение беременности снижает риск развития осложнений и повышает шансы на благоприятный исход.
Тактика ведения беременности
Во время беременности рекомендуется:
- В срок проходить ультразвуковые и биохимические скрининги. Важно отслеживать положение плода. Трехкратное УЗИ позволяет не только определить локализацию таза и головки, но и оценить состояние плаценты, выявить сопутствующую патологию.
- Регулярно посещать врача. До 30 недель визит к гинекологу планируется каждые 2 недели, далее – один раз в неделю.
Для поворота плода в нужное положение рекомендуется:
- Соблюдать режим сна. Спать нужно на том боку, где расположена головка плода. Предполагается, что такая тактика создает ребенку определенный дискомфорт, и он стремится изменить свое положение в матке.
- Ограничить физическую активность. Не рекомендуется поднимать тяжести, заниматься спортом.
- Выполнять упражнения корригирующей гимнастики. Назначается на сроке 28-36 недель.
- Плавать в бассейне или открытом водоеме. Нахождение в воде создает благоприятные условия для самостоятельного переворачивания плода. Полезно плавать на спине, заниматься аквааэробикой.
- Посетить остеопата. Специалист не поворачивает ребенка, но создает условия для того, чтобы плод сам разместился в нужном положении. Остеопат снимает мышечные зажимы, расслабляет связки, влияет на костную систему. Курс лечения – до 3 сеансов.
По показаниям проводится симптоматическая терапия, устраняются другие осложнения беременности.
Лечебная гимнастика при неправильном положении плода
Лечебная гимнастика позволяет мягко подтолкнуть ребенка и помочь ему занять нужное положение в матке. Разработано несколько методик, но однозначно говорить об их эффективности сложно. Если у ребенка есть возможности для поворота, он сделает это и без специальных упражнений. При наличии серьезных препятствий гимнастика не принесет желаемого результата.
Схема Ф. Диканя:
- Беременная женщина попеременно поворачивается на левый и правый бок. Резких движение быть не должно – все следует делать плавно, без напряжения мышц спины и живота.
- После каждого поворота женщина лежит в выбранном положении 5-10 минут. Можно повторить процедуру 2-3 раза. На все занятие должно уйти около часа.
- Упражнения выполняются 3 раза в день в течение 1-2 недель. Можно повторить практику после недельного перерыва.
Методика Е. В. Брюхиной, И. И. Грищенко и А. Е. Шулешовой:
- Лечь на бок, противоположный позиции плода (этот вопрос нужно уточнить у лечащего врача).
- Согнуть обе ноги в коленных и тазобедренных суставах.
- Провести в таком положении не менее 5 минут.
- Плавно выпрямить верхнюю ногу.
- На вдохе прижать вышележащую ногу к животу, на выдохе выпрямить. Дать легкий толчок в сторону спинки плода. Важно не совершать резких движений – все делается плавно, без напряжения.
- Повторить весь комплекс упражнений после небольшого перерыва (1-2 минуты).
- После завершения упражнения полежать неподвижно 10 минут – это позволит плоду закрепиться в нужном положении.
- Принять коленно-локтевую позу на 10 минут после кратковременного отдыха.
Упражнения нужно выполнять 3-5 раз в день в течение недели. За этот период плод должен повернуться. Если ребенок занял продольное положение головкой вниз, гимнастика прекращается. Женщина начинает носить поддерживающий бандаж до родов, чтобы удержать плод в нужном положении. Если ребенок расположился ягодицами вниз, показана гимнастика для тазового предлежания плода.
Акушерский поворот плода
Поворот плода может быть наружным и комбинированным. Выбор метода зависит от срока беременности.
Противопоказания:
- рубец на матке после кесарева сечения или других операций;
- угроза разрыва матки;
- анатомически узкий таз;
- миома матки;
- крупные опухоли яичников или других органов таза;
- предлежание плаценты;
- угроза прерывания беременности.
Не проводится процедура при любых состояниях, которые могут стать противопоказанием к естественным родам.
Наружный акушерский поворот
Процедура проводится в 35-36 недель беременности. До этого срока плод может повернуться сам, и в манипуляциях не будет необходимости. После 36 недель ребенок занимает устойчивое положение в матке, и вероятность его изменения крайне низка.
Условия для проведения процедуры:
- удовлетворительное состояние женщины и плода;
- нормальные размеры таза матери;
- нет препятствий для естественного течения родов;
- достаточная подвижность плода;
- податливость брюшной стенки.
Схема проведения:
- Беременной женщине опорожняют мочевой пузырь с помощью катетера. Пациентка занимает положение лежа на спине с согнутыми ногами.
- Для обезболивания и расслабления матки вводится раствор промедола.
- Врач садится справа от пациентки. Одну руку доктор кладет на головку, другую опускает на тазовый конец плода. Поворот проводится на головку или таз в зависимости от того, какая часть тела ближе к выходу из матки.
- Осторожными движениями врач смещает головку и таз плода. Ребенок должен занять устойчивое продольное положение.
После завершения процедуры вдоль спинки и мелких частей плода укладывают валики и прибинтовывают их к телу женщины. Это нужно для того, чтобы сохранить положение плода в продольной оси.
Комбинированный акушерский поворот
Процедура проводится в родах при соблюдении условий:
- полное раскрытие шейки матки;
- целый плодный пузырь (или вскрытый непосредственно перед процедурой).
Поворот плода на ножку проводится под наркозом. Процедура проходит в три этапа:
- Введение руки в полость матки. Разведение оболочек плодного пузыря, поиск головки. Отведение головки плода в сторону.
- Поиск мелких частей плода. Захват ножки – той, что ближе к брюшной стенке женщины.
- Фиксация ножки и поворот плода. Ножку ребенка врач выводит во влагалище. Одновременно с этим головку плода доктор отводит в сторону дна матки (через брюшную стенку свободной рукой).
Процедура считается успешной, если колено плода выводится во влагалище при фиксированной головке в дне матки. Сразу после выведения коленного сустава плод извлекают. Третий период протекает без особенностей, плацента обычно выходит самостоятельно.
В современном акушерстве классический поворот плода на ножку практически не проводится. Процедура требует высокой квалификации врача. Возможно развитие опасных осложнений:
- разрыв матки и кровотечение;
- выведение ручки плода вместо ножки;
- острая асфиксия и гибель плода;
- травматизация ребенка (черепно-мозговые травмы, перелом ключицы, повреждение костей рук и ног).
Сегодня оптимальным вариантом считается плановое кесарево сечение без предшествующих попыток поворота плода. Допускается лечебная гимнастика и другие практики без риска для беременной женщины и ребенка.
Тактика ведения родов
Роды через естественные родовые пути при неправильном положении плода практически не ведутся из-за высокого риска развития осложнений:
- раннее излитие околоплодных вод с высокой вероятностью инфицирования плода;
- выпадение мелких частей плода;
- выпадение петель пуповины;
- острая гипоксия плода;
- аномалии сократительной активности матки;
- разрыв матки при ее перерастяжении.
В родах может сформироваться запущенное поперечное положение плода. Такое случается при раннем излитии вод и сопровождается потерей подвижности ребенка. Дальнейшее течение родов через влагалище невозможно.
В современном акушерстве косое и поперечное положение плода – это показание к кесареву сечению. Операция проводится на сроке 37-41 неделя. Срок определяется состоянием беременной женщины и ребенка.
Будущая мама может отказаться от кесарева сечения и настаивать на естественных родах. В этом случае ей нужно осознавать все возможные риски и понимать, что такие роды могут закончиться летальным исходом. Гибель грозит плоду в результате асфиксии и роженице при разрыве матки.
В группу высокого риска по развитию осложнений попадают такие состояния:
- возраст старше 35 лет;
- многоплодная беременность;
- аномалии строения матки;
- крупные и множественные миоматозные узлы;
- анатомически узкий таз;
- рубец на матке;
- предлежание плаценты;
- крупный плод (более 4000 г);
- изменение объема амниотической жидкости;
- угроза разрыва матки;
- выпадение петель пуповины или частей плода;
- запущенное поперечное положение плода.
В этих ситуациях влагалищные роды не рекомендуются.
Кесарево сечение можно планировать на первый период родов. В этом случае у женщины начинаются самостоятельные схватки, и происходит постепенное раскрытие шейки матки. Есть вероятность, что плод перевернется с началом родовой деятельности. Если этого не случается, кесарево сечение проводится до начала потуг.
Плановое кесарево сечение до начала родовой деятельности показано в таких ситуациях:
- срок гестации 42 недели и более (перенашивание);
- предлежание плаценты;
- анатомически узкий таз;
- излитие околоплодных вод до начала схваток;
- рубец на матке;
- опухоли репродуктивных органов.
Особенности оперативного родоразрешения:
- При поперечном положении плода необходимо расширять доступ. Не всегда можно провести разрез в нижнем маточном сегменте. Зачастую извлечение плода проводится через продольный разрез.
- Наркоз при неправильном положении плода чаще дается общий. Эпидуральная анестезия не всегда возможна.
- Во время операции высок риск развития осложнений (в том числе кровотечения). Плановое кесарево сечение должно проводиться опытным гинекологом в родильных домах, полностью оборудованных всем необходимым для оказания помощи роженице и новорожденному.
Техника операции определяется после обследования пациентки. Рекомендуется заблаговременная госпитализация в родильный дом на сроке 38-39 недель. Важно не только повторно оценить положение плода, но и выявить сопутствующие нарушения. По показаниям кесарево сечение проводится до срока доношенной беременности.
Профилактика
Специфическая профилактика не разработана. Нет никаких средств, предупреждающих неправильное положение плода в материнской утробе. Можно лишь снизить риск такого состояния, но 100%-й гарантии не даст ни один специалист.
Меры профилактики:
- Своевременное лечение гинекологических заболеваний. Нужно исключить факторы, способствующие неправильному положению плода.
- Хирургическая коррекция при аномалиях развития матки, миоматозных узлах и др.
- Планирование беременности. Прием фолиевой кислоты за 3 месяца до зачатия ребенка снижает риск появления патологии нервной системы. Важно исключить и другие факторы, препятствующие развитию плода (прием лекарственных препаратов на ранних сроках беременности, лучевое облучение).
- Физическая активность. Занятия спортом поддерживают тело в тонусе и не позволяют перерастягиваться мышцам живота.
При выявлении неправильного положения плода важно не упустить время. Лечебная гимнастика и другие меры эффективны лишь до 36 недель. Далее вероятность спонтанного переворота плода снижается. Если ребенок так и не занимает правильное положение в матке, показано кесарево сечение.

Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Правильное расположение ребенка в полости матки является критически важным для внутриутробного развития малыша и его рождения. Но какое положение следует считать правильным? Какие существуют виды патологических расположений плода? И можно ли как-то исправить положение ребенка в матке? Каковы последствия неправильного положения плода для него самого и для матери?
Определения
- Положение плода– это соотношение линии, проведенной через макушку головки, позвоночник и таз, к продольной оси матки, проходящей через канал шейки и дно матки.
- Предлежание плода– это отношение части тела ребенка, прилежащей к выходу из матки, к входу в женский таз.
Виды положения плода
Выделяют несколько видов расположения ребенка в полости матки:
1. Продольное (составляет 99% случаев) – при этом продольная ось тела ребенка и продольная ось матки совпадают;
2. поперечное – ось плода пересекает продольную ось матки под прямым углом; при этом головка малыша располагается над плоскостью, образованной гребнями подвздошных костей;
3. косое – при этом оси плода и матки образуют угол меньше 45°, а головка или таз ребенка располагается выше линии подвздошных гребней.
Продольное положение плода физиологично и благоприятствует прохождению ребенка через естественные родовые пути.
Оставшиеся положения ребенка зачастую требуют родоразрешения через кесарево сечение.
Неустойчивое положение плода — когда за короткое время ребенок может многократно поменять свое расположение в полости матки.
Виды предлежаний плода
Различают два основных типа предлежания с различными вариантами каждого:
I. Головное:
- затылочное – самый физиологичный вариант, встречается в большинстве случаев; роды протекают нормально; подбородок ребенка прижата к груди, а затылок направлен в сторону выхода из таза;
- передне-головное – головка плода направлена к выходу из матки большим родничком. При этом роды естественным образом в подавляющем большинстве случаев возможны, но возрастает риск родовой травмы новорожденного и роженицы;
- лобное – является одним из самых неблагоприятных, так как создает предпосылки для формирования пороков развития лица и черепа;
- лицевое – в этом случае головка малыша полностью разогнута в шейном отделе, а так как кости лицевого скелета не могут также хорошо смещаться во время прохождения родовых путей, как кости черепа, это создает условия для родовой травмы;
II.Тазовое:
- чистое ягодичное – выпрямленные ножки плода согнуты в тазобедренном суставе и приведены к животу;
- смешанное ягодичное – ножки ребенка согнуты в коленных и тазобедренных суставах;
- ножное – одна или обе ноги выпрямлены в тазобедренном и коленном суставах, а одна из ножек прилежит к выходу из полости матки.
Причины неправильного положения и предлежания
К развитию неправильного положения или предлежания плода могут приводить различные неблагоприятные факторы:
Со стороны ребенка | Со стороны матери |
| Аномалии строения тела ребенка; Слишком большой либо маленький размер головки плода; Предлежания плаценты. | Узкий либо чрезмерно широкий таз; Низкий тонус мышц передней брюшной стенки (например, у многократно рожавших женщин); Многоводие или маловодие; Последствия перенесенных операций на матке; Опухоли стенок матки; Аномалии строения матки; Нарушение в работе сократительной системы матки. |
Опасности для ребенка и матери
Неправильное положение и предлежание представляет опасность в основном для плода и в ряде случаев может привести к смерти малыша. Основными последствиями данной патологии являются:
- преждевременное излитие околоплодных вод, влекущее за собой слабость родовой деятельности, судорожные сокращения матки, что нарушает поступление крови от матери к плоду, в результате чего ребенок страдает от кислородного голодания;
- выпадение петель пуповины;
- выпадение ручки, что может привести к травме плечевого сплетения и развитию акушерских параличей и повреждению шейного отдела спинного мозга;
- выпадение ножки, что иногда влечет за собой вывих бедра;
- головное аномальное предлежание опасно в плане родовой травмы головного мозга;
- лицевое предлежание может осложниться поражением лицевого нерва и, как следствие, параличом лицевой мускулатуры;
- особенно выделяются две ситуации, в большинстве случаев заканчивающиеся гибелью малыша:
a) самоизворот – это явление, при котором в первую очередь рождается плечико, вколоченное в выход из матки, затем таз, туловище и только в последнюю очередь – головка;
b) роды сдвоенным телом – при этом сначала рождается вколоченное плечико, после чего возникает резкое сгибание головки и туловища в грудном отделе позвоночника; головка оказывается прижатой к груди и животу; затем происходит выход из матки груди и шеи, потом головки и живота; в последнюю очередь рождаются таз и ножки.
Для женщин наиболее грозным осложнением является разрыв матки. При этом могут возникнуть как кровотечение, так и воспаление и сепсис. Эти осложнения часто приводят к смерти роженицы.
Диагностика
Диагностика неправильного положения плода возможна по результатам наружного акушерского осмотра. При этом конфигурация живота косо-овальная или поперечная, головка и таз определяются в боковых отделах матки, дно матки располагается ниже, чем это должно быть на данном сроке беременности. Но основное место в диагностике данной патологии занимает ультразвуковое исследование.
Наружное акушерское исследование
УЗИ при поперечном положении плода
В диагностике неправильных предлежаний плода также основное место занимает УЗИ-диагностика. Но не менее важную информацию может дать влагалищное исследование. Так, при лицевом предлежании удается определить нос, подбородок и другие части лица малыша.
Возможно ли самостоятельно изменить положение плода?
Перед применением данных упражнений настоятельно рекомендовано проконсультироваться с врачом!
В ряде случаев путем физических упражнений удается скорректировать положение плода в матке. Ниже представлен один из возможных комплексов упражнений:
Упражнение №1 («Кошка добрая – кошка злая»). Исходное положение – стоя на четвереньках с упором на ладони или предплечья. На вдохе – прогнуться в пояснице. На выдохе – выгнуть спину. Движения выполняются в медленном темпе. Количество – 10-12 раз.
Упражнение №2.Исходное положение – лежа на спине, ноги согнуты, стопы упираются в стену. Слегка приподнять таз так, чтобы он оказался чуть выше головы. Подложить под ягодицы подушку. Упражнение выполняется в статическом режиме. Выполнять его нужно до появления минимального дискомфорта в пояснице.
Упражнение №3.Исходное положение – лежа на спине. Перекатиться на правый бок, задержаться в положении на боку со слегка согнутыми ногами неподвижно на 30-40 секунд, затем перекатиться на левый бок, замереть в аналогичном положении на 30-40 секунд. Повторить 3-4 раза.
Упражнение №4.Исходное положение – лежа на спине, ноги согнуты в коленных и тазобедренных суставах, пятки максимально приближены к ягодицам. Повернуть таз в правую сторону, зафиксировать положение тела на 15-20 секунд, затем медленно повернуть таз в левую сторону, зафиксировать положение на 15-20 секунд. Упражнение повторить 5-6 раз.
Акушерский поворот
При поперечном и косом положениях плода, а также при тазовых предлежаниях может потребоваться проведение особой процедуры – акушерского поворота. Суть этого вмешательства сводится к перемещению плода в физиологичное положение путем направленного воздействия рук акушера на различные части плода.
Существует два основных вида этой процедуры:
1. Наружный акушерский поворот
2. Наружно-внутренний акушерский поворот за ножку; данная методика применяется в период родов
Роды
В настоящее время существует устойчивая тенденция, согласно которой единственно правильным методом ведения родов при аномальных положениях и предлежаниях плода является кесарево сечение. Это позволяет значительно снизить риск травм как для малыша, так и для роженицы.
Роды через естественные родовые пути показаны только при многоводии, поперечном положении второго плода (из двойни), мертвый плод.
Заключение
Неправильное положение или предлежание плода – серьезная ситуация, требующая пристального внимания врачей. Но при грамотной и своевременно оказанной медицинской помощи в большинстве случаев удается сохранить жизнь и здоровье и ребенку, и маме.
Источник
