Могут ли подтекать околоплодные воды на ранних сроках беременности
Проблемы начались где-то с 16 недели, на учёте я стою в 4 жк. Начала замечать, что появилась какая-то подтекающая водичка, делали тесты брали анализы ни чего не нашли! Диагноз не подтвердился , сказали это не воды. Далее 18 недель 26 декабря , пришла поздравить врача с наступающим Новым годом, и при осмотре ( дополнительно отправили на УЗИ) выявили маловодие с показателем иаж 5,5 – меня тут же госпитализировали в 4роддом , анализы все в норме, подтекание вод опять не выявлено, из лечения назначили магнезию, актовигин и эссенсиале, на этом все. Показатели так и не поднялись я выписалась и поехала домой. ( на новогодние праздники в больницах остаётся только врач дежурный , анализы ни какие не берут толком , в общем напомнили, что живу я в России. ) После всех праздников, нужно было поехать в жк и сделать УЗИ, выписали кучу препаратов . Следовала полностью указаниям врачей. Но до конца новогодних праздников я не дотерпела, 6.01 так как у меня начались кровянистые выделения, побежала к платному гинекологу, она написала направление на госпитализацию в 4 роддом, но я то знаю, что там кроме дежурного ни кого нет,так как только выписалась от туда . позвонила акушеру-гинекологу роддома 4, объяснила всю ситуацию, спросила если смысл ложиться, на что мне сказали, что до 9 числа смысла нет, что выделения могли начаться из-за ливарола, если кто не знает это свечи от молочницы, и сказала тронексам принимать, пока не перестанет кровить, но посоветовала сделать УЗИ( дабы вычеркнуть более опасное осложнение) , после разговора я отправилась на УЗИ в Екатерининский, попала к Макухиной, приятная женщина, сначала долго молчала , потом начала говорить. Итак мой малыш вырос до 300гр уже, определить пол не смогла так как мало вод, так же не увидела желудок и мочевой пузырь у малыша. ( на более маленьком сроке все органы были видны!) ИАЖ 6,0см Сказала, что обязательно нужно сходить к генетикам (11 числа к Клипа записана была), а пока постельный режим, и не думать о плохом, в больницу ехать с моими выделениями сказала, что смысла нет, что лечение у меня хорошее. Я не много успокоилась приняла все препараты и легла спать.
7.01 выделения увеличились, я вызывала скорую, отвезли в первую городскую , там вкололи дицинон и сказали, что смыла ложится нет, что у меня и так хорошое лечение, просто для моего срока дозу транексама увеличить нужно в двое, ещё сказали, что из-за моей низкой плацентации может кровить до самых родов, я опять отправилась домой. И наконец-то кровотечение прошло, я подумала, что все налаживается, о господи как же я тогда ошибалась! 9.01 числа меня осматривала врач в жк, все было хорошо. 10.01 опять пошла кровь , но уже как будто с водой. Я уже с ранее собранными пакетами решила лечь на госпитализацию, с надеждой на то, что праздники закончились и что может все таки есть кому-то до нас с малышом дело, так как меня приводил в ужас, тот факт , что лекарства не помогают. Приехав в 4 роддом, меня встретил дежурный врач, и сразу скинула на меня сто собак, а-ля что это я к ним приехала, езжай бери направление не из частной клиники, а из жк где наблюдаешься, мои нервы были на пределе я разрыдалась и начала кричать, что какой она врач и как могла клятву Гиппократа давать, если не хочет осмотреть беременную женщину с кровотечением. После этого она чуть сжалилась и приступила к своей работе. Выделения были водянистые с кровью,- пояснила я ей. На что врач при осмотре накричала на меня, сказала: “не нужно врать ” и отправила меня в кабинет УЗИ роддома 4 ( почему-то это УЗИ было ещё и платным) там я стояла минимум час, после УЗИстка начала меня рассматривать, и при осмотре, сказала, что отошли воды. И я почувствовала, как потекло по ногам. После этого у меня началась паника и истерика, возвращаясь в гинекологию , меня оформили, поставили укол кровоостанавливающий и сказали ждать завтра, с утра будет консилиум и там будут решать, что со мной делать. Далее ночь была длиной, я не могла сомкнуть глаз и старалась вообще не двигаться!
10.01 при достижение стрелки 5 утра, у меня опять пошла кровь, позвала врача , она меня осмотрела на кровати, да так что кровь пошла сильнее и с водой , выпила транексама и поставили капельницу. В своей крови я лежала мин 30 пока все таки “дружелюбная медсестра” принесла мне пеленку. После все как в тумане, этот консилиум, взятие мочи напрямую из мочевого и другие анализы, меня осматривали 4 врача. После они начали говорить, что беременность можно сохранять, но это не целесообразно , понарасказывали кучу страшилок про то что он уже не будет здоровый, что может пойти воспаления, или инфекция, и кучу всякого, мой боевой дух на столько упал, что я в слезах и соплях была готова сделать все что они скажут, лишь бы в будущем этого не повторилось! После ко мне приехал муж. И мы с ним и с врачем пошли на УЗИ. В итоге, со слов Узиста вод нет, ребёнок лежит головой в низ, природа все делает сама, плод готовится к родам. Хоть и надежда умирает последней, но в тот момент я опустила руки. настроенная уже на роды, я отправила мужа домой, и пошла к себе в палату, что бы побыть со всеми мыслями наедине . Выплакав оставшиеся слезы, я позвонила маме, что бы хоть не много отвлечься, и тут меня завет врач и вручает ТАБЛЕТКУ ( от васполения) и говорит, мы ещё раз посовещались будем пока сохранять , назначила капельницы , к генетикам сказала смысла нет идти, они ни чего так не увидят . И плюс колят антибиотик, жутко болючий 4 раза в день, 2а укола кровеостонавливающие. Господи, как же я корила себя, что чуть не согласилась на их доводы и факты!! И чуть ли не была готова, убить своё дитя! И как я была рада, что все таки врачи решили бороться! Вчера снотворное хоть укололи, так что сегодня я хотя бы поспала.
12.01 настроились на хорошее, думаю ну если взялись, то наверно есть хоть какой-то шанс! Матка у меня закрыта, родовой деятельности нет слава богу. Проснувшись сегодня я была настроена на войну и спасения своего малыша, врачи опять позвали в смотровой кабинет, не успевши залезть на кресло , опять пошла кровь, она меня жутко пугает. Дальше доктор посмотрел меня, и сообщил, что шейка стала очень короткой, что природа работает против нас, но мы пока боремся! Это меня расположило к врачам, я наконец-то почувствовала заботу. Ближе к обеду
ходила на УЗИ , мне включили его сердечко послушать, какой же он сильный! Но после мне сказали, что Внутренний зев начал открываться, он лежит головкой в низ, в ближайшие дни сказали рожу свою кроху, господи я не знаю, как справится с этой мыслью. Ходила не знала куда себя деть, и что делать, начало срывать крышу.
Каждый считал нужным заглянуть в мою палату и ободрить меня а-ля родишь еще здоровую ляльку и все будет хорошо, спасибо богу, что не дал в тот момент мне сил побольше, я просто отмалчивалась. К 19 вечера у меня уже были достаточно сильные схватки с длительностью 40-50 сек с частотой где-то в 5 минут. И очень быстро интервал уменьшался. Тужатся мне запретили, несколько раз я чуть не потеряла сознание , рожала в сестринской , медсестра была добрая , а вот врач заходила смотрела на меня, очень больно что-то щупала и кричала, что бы я была тише, что я всех беременных распугаю . Схватки не передать словами, я думала что я умру, плюс мне водили капельницы антибиотик , мне не ходить , не сидеть не давали , только лежать с раздвинутыми ногами. После я начала кричать, что рожаю, что я чувствую , как он выходит, мне сказали, что мне кажется. Минут через 5 я родила, я чувствовала, как она застряла между выходом и мной, лежала плакала, спрашивала живой ли он? Врач объявилась мин через 2 достала и положила его в какое-то судно. Я молила показать мне мое детя, на что получила ответ от врача, что она сама знает, что ей делать, сказала посмотришь завтра если твой врач даст, после меня увели в операционную, а я все приставала с вопросами и мольбами , меня просто игнорировали. Когда мне начали водить наркоз , я спросила, скажите хоть кто у меня был, доктор промолчала, но перед тем как отключится, она сказала, что родила я девочку . Дальше туман, после пробуждения меня вели в комнату, я рвалась к врачу, меня не пустили и уложили на кровать . После я один раз вставала и пошла в сестринскую , что бы забрать свое детя, медсестры сказали, что его унесла врач, и мне нужно лежать, наркоз не отошёл, уложили меня, дальше туман и пустота!
Мне утверждали , что я рожаю сама , и то что беременность уже сохранять нельзя, что запущен родовой процесс и ни чего не возможно сделать. При схватках я очень захотела в туалет, когда писала увидела сгустки крови, в которой было , что то похожее на таблетку ( после этого я поняла , что за день до этого мне дали таблетку противовоспалительную) похоже они все это подстроили! Когда я подошла к врачу и спросила, что это, то получила ответ, что это у меня внутри матка рыхлая уже и есть такие отслойки , а-ля может быть связано с инфекцией , она пыталась забрать Ее, но я не отдала, так как начала понимать , что происходит! И в место того что бы сохранить мою беременность, они благополучно Ее прервали! Если мне отдадут похоронить мою малютку, я закрою на многое глаза. Осталось самое сложное смирится и научится с этим жить!!!
13.01 у меня удалось договорится с врачами, сегодня утром я увидела свою крохотную дочу! Врачи пошли на встречу, после экспертизы они обещали отдать мне мою кроху. Так что муж мастерит ей первую и в тот же момент последнюю кроватку. Я нахожусь все так же в больнице, и что бы хоть на время унять боль, я стараюсь перенести Ее на листок. То, что я сейчас чувствую тяжело с чем-то сравнить, эта боль которая раздирает твою душу на миллион тысяч кусочков. В моем случае осознания происходящего нет! Я все так же хожу наглаживая свой пуз, и не могу свыкнутся с мыслью , что там пустота! Я не верю, что потеряла ее, свою дочку!
Источник
Ребенку для полноценного развития в утробе матери нужна биологическая среда, которая обеспечит его питанием, теплом и защитит от физического воздействия. Амниотическая жидкость выполняет все эти функции и помогает женщине безопасно выносить малыша. Излитие вод – естественный этап родов, но иногда случается, что они отходят или подтекают раньше предполагаемой даты родов.
Что такое ОВ? Их роль для плода
Околоплодные воды – жидкость, которая находится внутри амниотического мешка. Это среда, в которой обитает ребенок с момента зачатия до родоразрешения. Она регулирует основные жизненные функции плода. Образуется в результате пропотевания жидкой части крови сквозь стенки сосудов. Состоит из углеводсодержащих веществ, минеральных солей, белков, гормонов, жиров, иммуноглобулинов, ферментов. В процессе роста ребенка наполняется его продуктами жизнедеятельности: эпителием, пушковыми волосами, секретом сальных желез, мочой и др. Несмотря на это остается всегда стерильной, т.к. полностью обновляется каждые три часа.
Главная функция амниотической жидкости – защита от внешних факторов:
- амортизирует удары;
- подавляет шумы;
- предотвращает инфицирование;
- предупреждает переохлаждение или перегревание, поддерживая постоянный температурный режим – 37°.
В первом триместре эта жидкость также выполняет питательную роль. Она обеспечивает плода всеми необходимыми питательными веществами для нормального развития и роста. В дальнейшем эту функцию берут на себя плацента и пуповина.
Симптомы ОВ: запах, цвет, консистенция, объем
Отличить амниотическую жидкость бывает сложно. Она не имеет специфических признаков и ее легко перепутать с мочой или влагалищными выделениями.
Запах ОВ еле уловим, некоторые роженицы отмечают, что он слегка сладковатый. Консистенция похожа на обычную воду. Обычно прозрачные, в конце срока допускается небольшое помутнение. Иногда бывает зеленый, красный цвет – тревожный признак, т.к. зачастую говорит о нарушениях физиологического состояния плода.
Объем амниотической жидкости зависит от срока гестации:
- 13 недель – примерно 50 мл;
- во втором триместре – 500 мл;
- в третьем – 1 л.
ВАЖНО! Если при напряжении брюшного пресса (поворот, наклон, кашель, чихание и пр.) женщина заметила увеличение выделений, то это может говорить о подтекании амниотической жидкости.
Причины
Подтекание происходит вследствие нарушения целостности плодного пузыря. Происходит это вследствие:
- резкого механического воздействия (удары, травмы, падения);
- активных толчков ребенка;
- урогенитальной инфекции (например, цервицита, кольпита, аднексита и др.);
- повышенного давления на стенки плодных оболочек, вызванного многоплодием, многоводием, гидроцефалией плода, поперечным или тазовым предлежанием ребенка в утробе матери и пр.;
- патологии маточно-плацентарной системы (плацентарная недостаточность, отслойка плаценты и пр.);
- ятрогенного воздействия (биопсия хориона, абдоминальное или трансвагинальное УЗИ, многократные бимануальные исследования и др.).
Вероятность развития этой патологии увеличивается у женщин в группе риска:
- низкий гемоглобин в крови;
- хроническое нарушение усвоения питательных веществ;
- несбалансированное питание;
- психоэмоциональные и физические нагрузки;
- рубцовая деформация шейки матки;
- вредные привычки;
- узкий таз;
- раннее излитие ОВ в предыдущей беременности;
- длительное лечение гормональными препаратами;
- дисплазия соединительно ткани.
Прогноз беременности при подтекании ОВ на разных сроках
Первый триместр
Встречается редко. Заподозрить подтекание на этом периоде гестации практически невозможно, т.к. количество ОВ очень мало и подтекают они небольшими порциями. К тому же могут смешиваться с влагалищными выделениями, которые в начале гестационного срока становятся более обильными. Даже врач с внушительным опытом не всегда может заподозрить проблему.
Прогноз неблагоприятный. На данном этапе рекомендуется прерывание беременности из-за высокой вероятности инфицирования и развития различных отклонений у ребенка.
Второй триместр
Середина гестационного срока редко омрачается этим патологическим отклонением. Прогноз во втором триместре зависит от временного интервала с момента нарушения целостности плодных оболочек до диагностирования патологи. Чем раньше будет выявлена проблема, тем выше шансы на благоприятный исход. Однако сложности в диагностике и несвоевременная терапия приводят к прерыванию беременности.
Третий триместр
Если проблема возникла на поздних сроках, то шансы сохранить беременность высоки. После диагностирования подтекания ОВ врачи кладут пациентку в стационар под постоянное наблюдение и оказывают медицинскую помощь, направленную на:
- профилактику занесения инфекции и повышенного тонуса матки;
- созревание органов дыхания у ребенка.
Если патология диагностирована после 37-й недели, то врачи рассматривают ее как начало родовой деятельности и назначают КС или стимулируют естественные роды.
ВАЖНО! Первые 10 часов после полного отхождения ОВ считаются для малыша безопасными. Последующий безводный период грозит тяжелыми последствиями для двоих.
Последствия для мамы и плода
Опасность раннего отхождения ОВ заключается в развитии серьезных осложнений для мамы и малыша.
Для мамы | Для плода |
|
|
Диагностика
Самостоятельно дома
Получить достоверный ответ можно дома. Для этого нужно приобрести тест на подтекание околоплодных вод – AmniSure. Он превосходит по чувствительности и надежности большинство методов диагностики и выдает точный результат независимо от срока гестации и длительности подтекания ОВ.
В состав набора входит: тест-полоска, стерильный влагалищный тампон, пластиковая пробирка с растворителем и инструкция.
Чтобы провести исследование необходимо:
- Ввести тампон во влагалище (он должен впитать естественные выделения).
- Изъять тампон и поместить его в пробирку с раствором.
- Выбросить тампон и погрузить тестовую полоску в пробирку.
- Вынуть и через 10 минут считать результат теста. Если на полоске визуализируется одна контрольная полоска, то разрыва плодных оболочек нет, если две – есть.
В больнице
В условиях стационара проблема диагностируется при помощи комплексного обследования:
- осмотр врача при помощи зеркал – в заднем своде выделяется небольшое количество ОВ при напряжении брюшной стенки;
- трансабдоминальное УЗИ – метод недостаточно информативен, но позволяет своевременно диагностировать различные осложнения, например отслоение плаценты;
- лабораторные исследования мазка – на предметное стекло наносят исследуемый материал и рассматривают под микроскопом после высыхания;
- амниотест – выявляет ощелачивание водами кислой среды влагалища.
Лечение
Лечение патологии проводится, как правило, после 22-й недели, т.к. до этого периода прогноз неблагоприятный и беременность рекомендуется прервать. Тактика врачей выжидательная с постоянным мониторингом состояния женщины и плода.
При необходимости для пролонгации беременности врачи назначают:
- антибактериальные препараты (для предупреждения попадания инфекций);
- медикаменты для предотвращения РДС (например, глюкокортикоиды, они помогают быстрее созреть легочной ткани и ускорить выработку сурфактанта);
- токолитическая терапия для снижения сократительной активности матки;
- амниоинфузия – предусматривает увеличение ОВ путем введения солевой жидкости (сходной по составу с ОВ) в амниотическую полость.
Лечение проводится до тех пор, пока специалисты не убедятся в том, что женщина и ребенок в безопасности.
Будущей маме нужно внимательно следить за своим здоровьем и при появлении сомнений обратиться к врачу. Чем раньше будет диагностирована проблема, тем выше шансы на благоприятный исход беременности.
Фото: Depositphotos, Pixabay
Источник
Вода важна для всего живого на Земле. Амниотическая жидкость также жизненно необходима для малыша в утробе матери. Чем сложнее и совершенней процесс, тем тяжелее последствия отклонений от нормы. Оказывается, количество беременностей, которые сопровождались подобными осложнениями, растет с каждым годом. Для мамочек остаются открытыми вопросы:
- как увидеть или с помощью чего определить подтекание околоплодных вод?
- как правильно себя вести?
- можно ли предупредить осложнение и сохранить малыша?
Как не пропустить симптомы
Под ПОПВ подразумевают вытекание амниотической жидкости в результате повреждения плодной оболочки. В стандартной ситуации излияние околоплодных вод происходит перед родами. До этого момента жидкость обеспечивает:
- обмен веществ между плодом и материнским организмом;
- стерильность среды для роста и развития плода;
- защиту от ударов, шума, сдавливания маточными мышцами;
- амортизацию резких движений, когда мама двигается.
Для нормальной беременности объем амниотических вод должен составлять 1,5-2 л. За уровнем жидкости следят с помощью УЗИ. Беременные часто сталкиваются с понятием маловодье — недостаток амниотических вод. Ее причиной может быть как физиологические особенности маминого организма, так и микротрещины в оболочке вокруг ребенка. В запущенном виде подтекания провоцируют преждевременные роды, а на ранних сроках — выкидыши. Для ребенка осложнения такого рода чревато кислородным голоданием. Без жидкости малыш может обходиться от 12 часов до суток.
Важно! Подтекание амниотических вод может произойти на любом сроке беременности.
Существует классификация разрывов по сроку и месту положения повреждения.
По месту положения:
- шейный разрыв — оболочка повреждается в области шейки матки, в результате чего теряется значительное количество жидкости;
- высокий боковой или верхний надрыв пузыря — жидкость выходит малыми порциями, по каплям.
Обильные выделения и недержание мочи — обычное явление на поздних сроках. Что значительно затрудняют диагностику патологии.
Исключительная внимательность дает возможность распознать подтекание околоплодных вод. Первые звоночки:
- изменился характер выделений: частые, обильные, водянистые с меньшим количеством слизи;
- резкие движения, кашель, даже икота и смех, сопровождаются выделениями;
- из-за потери некоторого объема воды животик уменьшается в размере и может немного опуститься;
- после опорожнения мочевого пузыря, жидкость из влагалища по-прежнему продолжает выделяться.
Не стоит игнорировать даже незначительные признаки. Чем раньше будут приняты меры, тем легче мама и ребенок перенесут последствия ПОПВ.
Распространенные причины
Вытекание амниотической жидкости на первых этапах проходит незаметно для беременной, поскольку дозы совсем маленькие. Несколько капель легко перепутать с привычными выделениями при беременности. Причины подтекания кроются как в отклонениях при вынашивании ребеночка, так и в особенностях строения материнского организма, состояние здоровья на этапе планирования.
К основным провоцирующим факторам специалисты относят:
- бактериальные инфекции и воспалительные процессы;
- «женские» воспаления;
- неправильное положение ребеночка;
- узкий таз будущей мамы;
- неправильное строение матки;
- недостаточность шейки матки;
- отслоение плаценты;
- амницентез, биопсия хориона;
- беременность двумя и более детьми;
- надрывы в результате падения.
Важно! Злоупотребление алкоголем и наркотическими веществами, курение автоматически причисляют беременную женщину к группе риска.
Как инфекции повреждают околоплодный пузырь

Инфекции самые коварные явления, поскольку могут наносить вред организму мамы и ребенка незаметно. Гормональная перестройка, большая нагрузка на организм, общая ослабленность создают благоприятный климат для вредоносных бактерий которые присутствуют в организме женщины в малых количествах и ранее не представляли опасности. К тяжелым последствиям может привести даже дисбактериоз влагалища.
Хронические болезни и забытые «женские» проблемы напоминают о себе с новой силой.
Если верить статистике, у 10% женщин, у которых роды завершились преждевременным излиянием амниотической жидкости диагностированы различные воспаления органов дыхания или ЖКТ. Воспаления половых органов приводят к аналогичным осложнениям в 25% случаев. Опасность такой ситуации и в том, что через отверстия в оболочке бактерии проникают внутрь, минуя все защитные механизмы.
Важно! Даже незначительное подозрение должно служить руководством к действию. Существует несколько способов определить подтекание околоплодных вод в домашних условиях, а также лабораторным методом.
Когда следует быть внимательнее
Эрозия или другие заболевания шейки матки, аборты и операции в данной области приводят к повреждению околоплодного пузыря в 50% случаев. Также опасны и аномалии в строении шейки матки. Недостаточность шейки, когда стенки не смыкаются, приводи к выпячиванию пузыря. Небольших физических нагрузок достаточно для повреждения пузыря.
Неправильное расположение плода создает дополнительную нагрузку на оболочки. На поздних сроках беременности, когда живот опускается и ребенок вставляется в родовые пути, формируется пояс соприкосновения вокруг головы малыша. Таким образом амниотическая жидкость делиться на передние и задние воды. Такой механизм позволяет распределить нагрузку на стенки оболочки. Когда плод располагается поперек или головой вверх, то вся жидкость устремляется вниз, давит на нижнюю стенку с двойной силой и риск повреждения оболочки возрастает.
Функционально узкий таз будущей мамы по тем же причинам может привести к разрыву пузыря. Головка не может вставиться в родовые пути, поскольку больше по диаметру и весь объем жидкости оказывается в нижней части пузыря.
Перинатальная диагностика направлена на выявление пороков развития, хромосомные расстройства, наследственные болезни и в редких случаях может вызывать вытекание жидкости из околоплодного пузыря. Биопсия ворсин хориона проводится на сроке 11-13 недель путем срезания фрагмента плаценты. Амниоцентез — исследование амниотической жидкости.
Забор материала для анализа проводится с помощью пункции. Длинная игла вводится в матку путем прокалывания живота в безопасном для плода месте. Оптимальный период — второй триместр. При необходимости амниоцентез проводят и в третьем триместре. После подобных анализов назначается курс противовоспалительной терапии и тщательно ведется наблюдение за состоянием будущей мамы.
Важно! Наличие вышеуказанных особенностей в течение беременности не должно ввергать будущих мам в панику. Информация выше лишь подчеркивает важность внимательного отношения к своему состоянию.
Диагностика
 Определение подтекания может проводиться как в лабораторных условиях, так и самостоятельно.
Определение подтекания может проводиться как в лабораторных условиях, так и самостоятельно.
При наличии показаний у беременной берутся мазки и исследуются на наличие белков околоплодных вод.
Существует еще один способ, который не отличается высокой точностью, но довольно часто используется. Так называемый, симптом папоротника. Мазок наносится на предметное стекло, после высыхания результат оценивается визуально. Слизь при высыхании кристаллизуется. Если мазок содержит амниотические воды, то образуется рисунок напоминающий листья папоротника. Схожий эффект может иметь и примесь мочи или спермы в мазке.
Амниотест отличается абсолютной точностью, высокой ценой, болезненностью процедуры и риском спровоцировать дополнительные проблемы: инфекция, кровотечение. С помощью длинной иглы в околоплодную жидкость вводится специальное красящее вещество. Краситель не опасен для малыша, так как околоплодные воды обновляются полностью через каждые 2-3 часа, а значит, красящее вещество выводится из материнского организма. Через 30 минут после процедуры пациентке во влагалище помещается тампон. Окрашивание тампона говорит о наличии отверстий в оболочке. На 300 подобных манипуляций приходиться 1 случай тяжелых осложнений.
Если показатели согласно УЗИ ниже нормы, врачи должны подтвердить или опровергнуть подтекание околоплодных вод дополнительными исследованиями, поскольку сами повреждения оболочки на мониторе не видны.
Весьма сомнительный метод диагностики, который также практикуется — осмотр гинеколога. Будущую маму просят покашлять. В это время врач внимательно наблюдает не появилась ли жидкость.
Диагностика, проверенная временем
 Лабораторные анализы и осмотры неудобный, часто долгий и изнурительный, способ выявить подтекание околоплодных вод. Как определить повреждение оболочки самостоятельно, знали еще задолго до появления современных тестов.
Лабораторные анализы и осмотры неудобный, часто долгий и изнурительный, способ выявить подтекание околоплодных вод. Как определить повреждение оболочки самостоятельно, знали еще задолго до появления современных тестов.
Для домашнего теста достаточно чистой Х/Б ткани, можно использовать белую простыню. Женщина должна тщательно подмыться и вытереться насухо. Нужно лечь на простыню без нижнего белья. Следует максимально расслабиться. Через 20 минут нужно оценить результат. Если ткань мокрая, значит есть повод для более точных анализов.
Согласно другому способу, белую ткань складывают несколько раз и «носят» в течении 1,5-2 часа подобно прокладке. Нужно прилечь несколько раз поменять положение тела: лежать по 10 минут на правом боку, потом на левом и на спине. Аккуратно встать и присесть, слегка наклонится в обе стороны. Движения выполняются осторожно без особого энтузиазма. После подкладная ткань осматривается. Подтекание околоплодных вод выглядит как мокрое пятно, когда жидкость полностью впитывается в ткань. При высыхании края пятна будут неровные с коричневатым оттенком. Если выделений мало и они не впитываются, а остаются на поверхности в виде слизи — все хорошо.
Современные тесты: тест-прокладка

Тест-прокладка простой и популярный способ проверить наличие амниотических вод в выделениях. Сравнительно доступен по цене.
Работает он, благодаря тому, что кислотно-щелочной баланс в организме человека разный. А pH влагалища имеет кислую среду и составляет 3,8-4,5. Кислотность угнетает развитие «недружелюбных» бактерий и помогает сохранить женское здоровье.
Амниотические воды среда обитания нового организма, насыщенная питательными веществами и биологически активными компонентами. Цвет околоплодных вод на начальных этапах беременности желтоватый, затем становится более прозрачной, схожей с обычной водой. К концу беременности мутнеет. Зеленоватый или коричневый цвет говорит об инфекциях. pH амниотических вод 6,98-7,23.
Таким образом, если подтекание имеет место, кислотность влагалища будет снижаться, а показатель pH соответственно повысится. Прокладка оснащена индикатором, который окрашивается в бирюзовый цвет при контакте с нейтральной средой — pH 5,5 и выше.
Важно! Во время проведения теста важно, чтобы на прокладку не попала влага. Руки и промежность должны быть абсолютно сухими.
Тест-прокладку можно носить в течение 12 часов или до тех пор пока женщина не почувствует влагу. Затем прокладка снимается с белья, извлекается тест полоска и помещается в специальный футляр (входит в комплект). Если спустя 30 минут полоска не поменяла цвет — все нормально.
Недостаток в том, что кислотность влагалища может снизиться и по другие причинам. Самой распространенной является молочница или другие инфекции. Что также при беременности требует быстрого и адекватного лечения. В любом благодаря тесту женщина может своевременно выявить ту или иную проблему.
Тест на белки амниотических вод
Наука не стоит на месте. Разработаны и более точные тесты. Маркером в данном случае выступает плацентарный α1микроглобулин. Белок содержится в больших количествах в амниотической жидкости и отсутствует во влагалище, моче и крови. Таким образом тест безошибочно определяет подтекание воды.
Кроме высокой точности, присутствует и ряд других плюсов:
- не требует специальных навыков или инструментов;
- проводится в домашней обстановке;
- быстрый результат;
- упаковка содержит все необходимое.
Порядок действий прост. Перед началом теста необходимо достать из упаковки емкость со специальным раствором и встряхнуть, чтобы содержимое опустилось на дно.
В набор входит стерильный тампон. С его помощью нужно взять пробу выделений из влагалища. Тампон вводится внутрь на 5-7см не более. Рекомендуется продержать тампон во влагалище около 1 минуты.
Важно! Тампон не должен соприкасаться с другими жидкостями или веществами, кроме влагалищных выделений. Руки должны быть сухими.
Полученный образец опускается в пробирку с раствором на одну минуту. В течении всего времени необходимо помешивать раствор тампоном.
Тампон извлекается из пробирки. В коробке также находится герметично упакованная тест-полоска, которая напоминает экспресс-тест на беременность. Дальнейшие действия такие же: опустить полоску в пробирку с реагентом указанным стрелками концом до обозначенного линией уровня.
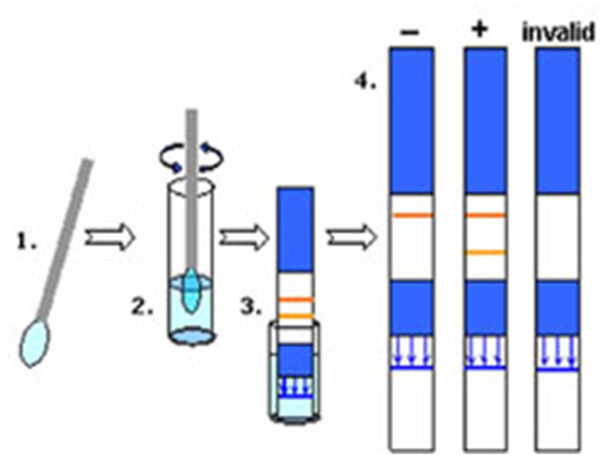
Результат не заставит себя долго ждать. Уже через 30 секунд при повреждении околоплодного пузыря появятся две полоски. Одна полосочка — все хорошо. Чтобы в этом убедиться окончательно следует подождать 10 минут. Незначительное количество амниотических вод проявятся позже, и одна линия может быть бледнее. Точность теста при двух полосках составляет 100%. Погрешность отрицательного результата 1%. Другими словами, в исключительных случаях тест может не выявить белок:
- если излияние воды произошло за 12 часов до проведения теста;
- амниотические воды попадают во влагалище в очень незначительных дозах.
Цена теста на подтекание околоплодных вод единственный недостаток. Но если речь идет о благополучии мамы и малыша, финансовая часть отходит на второй план.
Что делать дальше?
 ПОПВ не поддается лечению. Нарушение целостности оболочек вокруг ребенка до 22 недели беременности зачастую ведет к замиранию плода или выкидышу. В таких случаях врачи рекомендуют прерывание беременности.
ПОПВ не поддается лечению. Нарушение целостности оболочек вокруг ребенка до 22 недели беременности зачастую ведет к замиранию плода или выкидышу. В таких случаях врачи рекомендуют прерывание беременности.
При подтеканиях на сроке 36 и более недель беременность не сохраняют. Зачастую в течение 12 часов запускается процесс родов. В зависимости от случая назначается стимуляция родов или проводиться кесарево сечение.
На сроке от 22 до 36 недели врачи занимают «выжидательную» позицию. Женщина неотлагательно помещается в стационар под круглосуточный присмотр. С помощью УЗИ о
