Миома матки на передней стенке и беременность

![]()
Содержание статьи
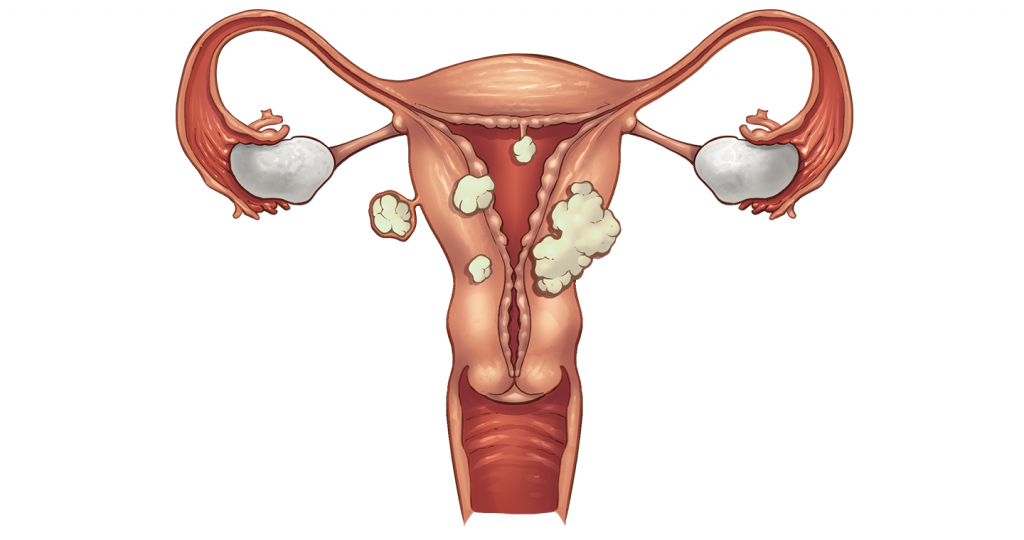
Миома на передней стенке матки является распространенной разновидностью заболевания. При данной патологии доброкачественная опухоль располагается в теле репродуктивного органа. В последние годы распространенность заболевания среди молодых женщин увеличилась, что связано с тем, что первая беременность в большинстве случаев происходит не ранее 23 лет.
Лечение миоматозных узлов на передней стенке матки осуществляется различными методами. Среди которых наиболее безопасным и эффективным врачами-гинекологами признана эмболизация маточных артерий, позволяющая не только сохранить детородный орган, но и предотвратить развитие рецидивов.
Причины
Причины развития миомы недостаточно полно изучены специалистами. Врач акушер-гинеколог Д.М. Лубнин и другие квалифицированные специалисты считают, что развитие узлов происходит из-за повреждений клеток матки, вызванных многократными менструациями.
В ходе многочисленных исследований установлено, что рост узлов происходит под действием гормона прогестерона. У женщин, имеющих избыточный вес, испытывающих регулярные стрессы, а также в период беременности происходят нарушения гормонального фона, в результате чего отмечается прогрессирование заболевания.
Развитию и прогрессированию доброкачественной опухоли способствует ряд факторов:
- генетическая предрасположенность. Вероятность миоматоза выше у тех женщин, матери которых имели данное заболевание;
- тяжелые роды, аборты и диагностические выскабливания связаны с механическими повреждениями тканей матки, поэтому в данном случае высока вероятность развития доброкачественных новообразований;
- хронические заболевания органов репродуктивной системы;
- заболевания яичников, вызывающие гормональные сбои;
- болезни эндокринной системы;
- нерегулярная половая жизнь;
- отсутствие оргазмов.
Многие пациентки обращаются к врачу-гинекологу с жалобами на признаки, указывающие на развитие крупных узлов. Причиной этого является отсутствие профилактических осмотров и несвоевременное посещение специалиста. В современном мире женщины могут получить консультацию по e-mail высококвалифицированных специалистов, после чего записаться на прием и пройти обследование.
Признаки и симптомы
Большинство женщин, у которых диагностирована данная патология, отмечают, что миома в стенке матки длительное время развивалась бессимптомно. Основными признаками, указывающими на развитие патологического процесса на начальном этапе, являются:
- сбои менструального цикла;
- обильные выделения;
- длительные менструации;
- мажущие выделения и кровотечения, последствиями которых является анемия.
При увеличении доброкачественной опухоли в матке нарушаются функции выделительной системы и кишечника. Так, женщина может испытывать регулярные позывы к мочеиспусканию, чувство давления на мочевой пузырь. При росте опухоли отмечаются регулярные запоры, вызванные давлением на прямую кишку.
Миома на передней стенке в большинстве случаев является причиной болевых ощущений в области поясницы, во время занятий сексом. Пациентки с данным заболеванием отмечают общее ухудшение самочувствия. При гигантских миоматозных узлах происходит увеличение нижней части живота, которое ошибочно может быть принято за беременность или увеличение веса, вызванное перееданием.
Крупная опухоль в матке может вызвать непроходимость, следствием которой является бесплодие. В данном случае применяются органосохраняющие методики для удаления или уменьшения размеров новообразования.
Ведущие клиники лечения миомы проводят пациенткам, планирующим беременность, эмболизацию маточных артерий. ЭМА способствует постепенному уменьшению размеров опухоли, она постепенно превращается в соединительную ткань, не являющуюся патологией.
К чему приводит миома матки по передней стенке при беременности
Миома в дне матки и беременность совместимы, женщина, у которой диагностированы миоматозные узлы, может выносить и родить здорового ребенка, однако для этого требуется соблюдение рекомендаций врача. Регулярные посещения гинеколога позволяют отслеживать течение беременности и состояние миоматозных узлов.
Женщине, находящейся в данном состоянии, следует быть готовой к возможному увеличению опухоли в первом и начале второго триместров. Небольшие узлы не причиняют неприятных симптомов. Они редко вызывают осложнения. Крупная миома матки по передней стенке при беременности зачастую проявляется болями, локализованными в пояснице, тошнотой и жаром. При появлении данных симптомов женщине необходима экстренная медицинская помощь.
Лечение миомы специалисты рекомендуют проводить до зачатия, так как существует вероятность развития у матери и плода различные осложнений. Крупные доброкачественные опухоли в детородном органе оказывают давление на близлежащие органы, деформируют матку и негативно влияют на плод.
Механизм развития миомы матки не изучен в полной мере специалистами, однако имеющиеся исследования позволяют определить возможные осложнения при беременности:
- крупные миоматозные узлы в матке, расположенные на передней стенке могут способствовать выкидышу. При самопроизвольном прерывании беременности возникают сильные тянущие боли, кровянистые выделения и повышенный тонус мышц матки. Женщина, находящаяся в данном состоянии, нуждается в экстренной помощи;
- преждевременные роды на скорее до 37 недели беременности могут возникнуть при множественном миоматозе, близком расположении опухоли с плацентой;
- отслойка плаценты и кровотечения возникают у женщин с данным заболеванием крайне редко;
- неправильное прилежание плода, вызванной деформацией матки;
- послеродовые кровотечения.
Миома матки на передней стенке не является показанием к кесареву сечению, однако данная операция проводится большинству пациенток. При небольших миоматозных узлах женщина может родить самостоятельно без хирургического вмешательства.
Диагностика миомы в стенке матки
Подозрения на миому матки вызывают у многих женщин беспокойство, они опасаются, что при лечении заболевания будет удален детородный орган. Комплексная диагностика позволяет установить, как развивается миома на передней стенке матки и какие методы целесообразно применять для ее терапии.
Гинекологический осмотр, лабораторные и аппаратные исследования являются основными методами, используемыми для сбора данных и постановки диагноза. Миоматоз на начальной стадии развития может не давать характерных симптомов. Патология в данном случае выявляется случайно, при проведении ультразвукового исследования или гинекологического осмотра.
Аппаратными методами диагностики миоматозных узлов являются:
- УЗИ органов малого таза, при котором используются трансабдоминальный и трансвагинальный датчики;
- рентгеновское исследование;
- гистероскопия и лапароскопия;
- кольпоскопия;
- магнитно-резонансная томография.
В 95% случаев для постановки диагноза необходимо проведение ультразвукового исследования. Основными преимуществами данного метода являются: доступность и высокая информативность. Для диагностики опухоли может применяться трансабдоминальный осмотр через переднюю брюшную стенку. Трансвагинальная диагностика выполняется через влагалище.
Миома в стенке матки не может быть диагностирована только с использованием лабораторных методов. Они применяются для выявления сопутствующих патологий и изменений в организме женщины, вызванных заболеванием. При миоматозе отмечается гормональный дисбаланс, для выявления которого определяется уровень гормонов. Общий анализ крови является обязательным исследованием, при котором может быть установлена железодефицитная анемия.
Применение МРТ в большинстве случаев является избыточной мерой. Данное исследование позволяет оценить структуру новообразования, его размеры и динамику прогрессирования патологии. Для прохождения обследования необходимо записаться на приём к высококвалифицированному врачу-гинекологу, который определит необходимые диагностические мероприятия и разработает безопасную программу лечения.
Миоматозные узлы в процессе развития могут оказывать влияние на другие органы и системы, поэтому их выявлении необходимо проводить лечение. Безопасной альтернативой хирургическому удалению опухоли является эмболизация маточных артерий, при которой нарушается питание опухоли. После данной процедуры пациентки рожают здоровых детей и не испытывают неприятных симптомов.
Список литературы:
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007

Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России

Гинеколог, кандидат медицинских наук

Акушер-гинеколог, онколог, кандидат медицинских наук

Врач акушер-гинеколог
Источник
Гипертонус маткиЖасмина МирзоянВрач акушер-гинеколог, к.м.н.
Журнал “9 месяцев”№06 2005
Матка в тонусе, гипертонус матки, повышенный тонус матки… Эти термины хотя бы раз за весь период беременности слышала, наверное, каждая женщина, готовящаяся стать мамой. Поговорим о том, что такое гипертонус матки, каковы основные причины его возникновения и как с ними бороться.
Как известно, матка представляет собой полый мышечный орган, состоящий из трех слоев: серозная оболочка, или «периметрии», — это тоненькая «пленка», покрывающая снаружи матку; мышечный слой, или «миометрий», — средний слой матки, самый мощный, который состоит из гладкомышечных волокон и соединительной ткани. Мышечные волокна в миометрий расположены не в одном направлении: есть вертикальные (снаружи), спиралевидные (средние) и круговые (внутри) волокна; внутренняя слизистая оболочка, или «эндометрий», выстилает полость матки изнутри.
Мышечные волокна характеризуются сокращаемостью. В связи с этим свойством мышечной ткани и говорят о тонусе матки.
Во время беременности нормальным является такое состояние мышц матки, когда они не сокращаются, полностью расслаблены: тогда речь идет о нормотонусе. Когда мышцы в возбужденном, сокращенном состоянии, сжимается мышечный слой матки, повышается его тонус и соответственно — давление в полости матки, говорят о повышенном тонусе (гипертонусе). За тонус матки «ответственен» именно мышечный слой, который реагирует на внешние и внутренние раздражители.
Матка увеличивается во время беременности, постепенно растет и к концу беременности занимает всю брюшную полость. Увеличение матки происходит за счет увеличения числа (количества) и увеличения в массе, объеме мышечных волокон. Каждое мышечное волокно удлиняется в 10—12 раз, утолщается в 4—5 раз. В стенке матки растет содержание кальция, микроэлементов, гликогена, ферментов, необходимых для сокращения; усиливается синтез актомиозина — белка, который отвечает за сокращение матки. Таким образом матка готовится к предстоящим родам.
Механизмы, обеспечивающие нормальный тонус матки
В матке много нервных рецепторов, импульсы от которых идут к звеньям центральной нервной системы (ЦНС) и вегетативной нервной системы матери. С момента наступления беременности в ЦНС матери поступает поток пульсации, что приводит к образованию доминанты беременности в коре головного мозга. Вокруг участка доминанты беременности создается зона торможения нервных процессов, в результате чего другие интересы, не связанные с беременностью, отходят на второй план. При страхе, сильном эмоциональном перенапряжении, сильных стрессах в ЦНС могут возникнуть другие очаги возбуждения, что может ослабить доминанту беременности, в результате может повышаться тонус матки.
В течение всей беременности (до 39 недель) возбудимость спинного мозга и рецепторов матки понижена, что обеспечивает правильное течение беременности. Возбудимость коры головного мозга достигает наибольшей степени к моменту родов, возрастает возбудимость определенных структур головного и спинного мозга.
До 10 недель беременности ведущую роль в сохранении беременности играет женский гормон прогестерон, который вырабатывается в яичнике «желтым телом» (ЖТ), образующимся на месте овулировавшей яйцеклетки — месте в яичнике, откуда яйцеклетка выходит и попадает в маточную трубу, а потом в полость матки.
ЖТ яичника при наступлении беременности превращается в ЖТ беременности, интенсивно синтезируя гормоны прогестерон и эстрогены до 9— 10 недель беременности. Затем ЖТ начинает обратное развитие, уменьшается и выработка прогестерона. К тому времени формируется фетоплацентарная система (ФПС), состоящая из коры надпочечников и печени беременной, а также плаценты, коры надпочечников и печени плода. Основной гормон ФПС — эстриол, который регулирует маточно-плацентарное кровообращение. Эстриол вырабатывается в плаценте из гормона, который образуется в надпочечниках плода и матери. Нарушение функции ФПС приводит к нарушению внутриутробного развития плода, невынашиванию или перенашиванию беременности. Прогестерон, который вырабатывается в яичнике, а затем в плаценте, способствует снижению сократительной способности матки, одновременно снижая тонус кишечника (вызывая запоры у беременных), мочеточников (из-за этого может возникнуть застой мочи — фактор, предрасполагающий к инфекциям мочевыводящих путей). Он оказывает также тормозящее влияние на ЦНС, что обеспечивает некоторую заторможенность, сонливость. Возбудимость и механическая активность нервно-мышечного аппарата матки находятся в определенной зависимости от степени проницаемости клеток для ионов (положительно или отрицательно заряженных частиц). Активируют возбуждение матки ионы кальция. При нормальном течении беременности гормоны беременности поддерживают должный уровень проницаемости для этих ионов.
Основные причины возникновения гипертонуса матки
На ранних сроках беременности к повышению тонуса матки могут привести гормональные нарушения репродуктивной системы. Чаще всего причиной повышенного тонуса матки служат состояния, связанные спониженной выработкой гормона беременности — прогестерона. Дефицит прогестерона препятствует внедрению оплодотворенной яйцеклетки в слизистую матки (эндометрий). При недостатке прогестерона матка приходит в тонус, в результате чего может произойти самопроизвольный выкидыш. Дефицит прогестерона встречается в следующих случаях:
Гиперандрогения (повышение выработки в женском организме мужских половых гормонов — андрогенов яичниками или надпочечниками). В классическом варианте при таком состоянии до беременности характерны нарушения менструального цикла по типу задержек менструации, повышенное оволосение, пористая сальная кожа, гнойнички на коже лица, спины, возникающие или усиливающиеся во время менструации. При скрытых формах внешние признаки гиперандрогении отсутствуют, цикл нормальный; лишь при гормональном исследовании крови диагностируется это состояние. Очень часто при гиперандрогении выявляется отсутствие овуляции— выхода яйцеклетки из яичника (что приводит к бесплодию в результате отсутствия зрелой яйцеклетки, способной оплодотвориться) или состояние, при котором овуляция происходит, однако из-за сниженного синтеза прогестерона в яичнике может произойти выкидыш.
Гениталъный инфантилизм — недоразвитие половых органов. При генитальном инфантилизме повышение тонуса может быть обусловлено и тем, что недостаточно развитая, маленькая матка сокращается в ответ на перерастяжение при прогрессировании беременности.
Гиперпролактинемия. Пролактин — это гормон, который синтезируется гипофизом головного мозга и непосредственно влияет на репродуктивную систему женщины и молочные железы. При повышении содержания пролактина отмечается также недостаточность выработки прогестерона. В этой ситуации чаще бывает бесплодие, нежели выкидыш. При гиперпролактинемии до наступления беременности могли выявляться нарушения менструального цикла по типу задержек и выделение капелек молока из сосков.
Бесплодие гормонального происхождения до наступления беременности, миома матки, эндометриоз свидетельствуют о гормональных нарушениях в материнском организме. Эти нарушения могут стать причиной повышенного тонуса матки во время беременности.
Еще одной причиной могут быть структурные изменения в стенке матки:
Миома матки — доброкачественная опухоль матки.
Эндометриоз — разрастание внутренней оболочки матки — эндометрия в нехарактерных для этого местах.
Воспалительные заболевания матки и придатков матки, перенесенные до беременности и выявляемые во время беременности. Это обусловлено тем, что любой воспалительный процесс матки делает ее стенку неполноценной, неспособной к растяжению. Воспаление яичников приводит к гормональной недостаточности. Также повышение тонуса матки может возникать при перерастяжении мышц матки, вызванном многоплодной беременностью, многоводием, крупным плодом.
Причиной повышенного тонуса матки может быть и нарушение центральных механизмов поддержания тонуса матки, то есть сбои работы центральной нервной системы, регуляции мышечного тонуса. Это бывает при тяжелой физической работе, хронической стрессовой ситуации на работе или дома, любом остром инфекционном заболевании (грипп, ОРЗ, ангина, пиелонефрит, особенно с повышением температуры тела, и др.).
Факторы риска возникновения гипертонуса
Медицинские факторы риска невынашивания беременности: патология беременности; заболевания внутренних органов и половых органов; генетические факторы. К числу медицинских факторов относятся аборты, воспалительные заболевания половых органов в анамнезе, патология щитовидной железы, другие эндокринные заболевания, ОРВИ, грипп во время беременности и т.д.
Возраст женщин до 18 лет и старше 30 лет. В возрасте 35 лет и старше гипертонус матки, сохраняющийся длительное время, встречается в 3 раза чаще, чем в возрасте 20—29 лет, что связано с большим количеством абортов и гинекологических заболеваний до наступления данной беременности по мере увеличения возраста женщины.
Вредные факторы производства: химические агенты, суточная работа, командировки, запоздалый перевод на более легкую работу.
Плохие отношения в семье: расторгнутый брак, психологическая несовместимость супругов.
Малая продолжительность сна.
Вредные привычки (курение, алкоголь и т.д.).
Диагностика
Гипертонус матки — это симптом угрозы выкидыша или преждевременных родов. В разговоре с беременной врач всегда выясняет, не беспокоят ли ее боли внизу живота, в области поясницы или крестца. Для гипертонуса матки характерны тянущие боли (в 60% случаев) внизу живота, в пояснице, в области крестца. В более поздние сроки беременности могут возникать схваткообразные боли, женщина может жаловаться, что матка «окаменела».
Боли, связанные с повышением тонуса миометрия (мышц матки), проходят при приеме внутрь или внутримышечной инъекции спазмалитиков (НО-ШПА снимает или уменьшает болевые ощущения).
Для диагностики гипертонуса матки применяют следующие методы:
Осмотр, пальпация (ощупывание). На больших сроках беременности, когда матка выходит из области малого таза, определить повышенный тонус можно через переднюю брюшную стенку. В норме матка в расслабленном состоянии, живот мягкий, а при гипертонусе матка уплотнена, напряжена, вплоть до ощущения камня под рукой. Пальпация живота производится в положении беременной на спине, с согнутыми в тазобедренных и коленных суставах ногами, что устраняет напряжение передней брюшной стенки и способствует лучшему прощупыванию органов брюшной полости и в особенности матки и расположенного в ней плода. Помимо определения величины матки, оценивается ее состояние: нет ли тонуса, напряжение при пальпации, а также положение плода в матке и предлежание плода (доктор определяет, какая часть плода обращена к выходу из матки — головка или тазовый конец).
УЗИ — определяемое локальное (в одном месте — например, участок на передней или задней стенке) или тотальное утолщение мышечного слоя матки (всей матки). Локальный тонус матки определяется как местное утолщение мышечного слоя матки, женщина его может не чувствовать. Тотальный тонус матки (когда напряжена вся матка) беременная отметит сама. Если по УЗИ определяется тонус по той стенке, где прикреплена плацента или хорион (более ранние сроки), есть опасность отслойки плаценты (хориона).
Тонусометрия. Для данной процедуры используется аппарат, определяющий тонус матки; для этого к животу беременной прикладывают специальный датчик.
Осложнения беременности, связанные с гипертонусом матки
Если гипертонус матки не лечить, то могут начаться схватки, которые приведут к выкидышу или к преждевременным родам.
Гипертонус матки может также привести к резкому снижению маточно-плацентарного кровотока в результате сужения просвета маточных сосудов, поэтому при длительно существующем гипертонусе могут возникнуть гипоксия (нехватка кислорода) и /или гипотрофия (отставание роста) плода в результате недостатка кислорода, питательных веществ, поступающих с кровью к плоду.
Лечение
Независимо от причин гипертонуса, всем беременным рекомендован постельный режим, успокаивающие препараты, спазмалитики, средства, снижающие активность матки.
Госпитализация осуществляется во всех случаях, когда повышение тонуса матки сопровождается тянущими или схваткообразными болями внизу живота или в пояснице.
Постельный режим обеспечивается или в стационарных условиях, или (в редких случаях) на дому.
Лечение успокаивающими препаратами проводится обязательно, так как страх потерять ребенка только усугубляет существующий гипертонус.
Обычно применяются настойка пустырника и настойка валерианы. При неэффективности пустырника и валерианы врач назначает СИБАЗОЛ, НОЗЕПАМ, ТРИОКСАЗИН и т.д.
В случаях наличия повышенного тонуса в первом триместре беременности, если причиной угрозы повышенного тонуса является дефицит прогестерона, назначают препараты прогестерона — ДЮФАСТОН, УТРОЖЕСТАН.
Для устранения повышенного тонуса обычно применяются спазмалитики: НО-ШПА внутримышечно или внутрь,ПАПАВЕРИН в свечах и т.д. Эти средства можно использовать при проявлении повышенного тонуса и самостоятельно. В этом случае рекомендуется принять 2 таблетки НО-ШПЫ или/и использовать свечу сПАПАВЕРИНОМ.
При повышенном тонусе матки назначаются средства, снижающие активность матки: 25%-ный раствор магния сульфата, который вводится внутримышечно или внутривенно капельно; ПАРТУСИСТЕН, БРИКАНИЛ, ГИНИПРАЛ. Эти препараты не применяются до 16 недель беременности. При введении этих лекарств могут возникнуть побочные эффекты: сердцебиение, падение артериального давления, тремор, возбуждение, тошнота, рвота, головная боль и т.д.
Лечение производится под контролем артериального давления, сердцебиения и сахара в крови.
Если вас беспокоят боли внизу живота, в пояснице, в области крестца, не игнорируйте их — вовремя обращайтесь к специалистам. Возможно, это проявления угрозы выкидыша или преждевременных родов. Только врач, поговорив с вами, осмотрев вас, пропальпировав ваш живот, сделав необходимые обследования, определит причину болей и в случае необходимости назначит лечение.
Если вы забеременели после лечения бесплодия, у вас до беременности были гормональные нарушения, миома, эндометриоз, воспалительные заболевания женских половых органов, аборты, самопроизвольные выкидыши, преждевременные роды, то вероятность возникновения гипертонуса матки и, соответственно, угрозы выкидыша велика. Поэтому вам необходимо с ранних сроков встать на учет и четко выполнять все предписания вашего акушера, чтобы предотвратить возникновение осложнений. Немаловажную роль играет и образ жизни беременной: берегите себя, избегайте стрессов, командировок, вовремя переведитесь на более легкую работу, вовремя ложитесь спать.
Источник
