Косвенные признаки вуи при беременности узи

Будущие мамы должны особенно тщательно следить за своим здоровьем, поскольку в период беременности женский организм претерпевает серьезные изменения, его защитные силы работают на пределе, а это может привести к развитию различных инфекций.
Известно, что любое заболевание, вызванное вирусами либо иными патогенными микроорганизмами, является серьезной угрозой для плода. Паразитические агенты, легко проникая через плаценту, способны спровоцировать развитие внутриутробной инфекции, что крайне опасно для ребенка.

Поэтому каждая женщина, готовящаяся в скором времени стать мамой, обязана знать все о внутриутробных инфекциях: по какой причине они развиваются, какими симптомами характеризуются, какие методы используются для их лечения.
Что представляет собой данная патология
В медицине термином ВУИ (внутриутробные инфекции) обозначается большая группа заболеваний, при которых происходит инфекционное поражение плода. Провоцирующим фактором, как правило, является проникновение патогенной микрофлоры в утробу матери.
Подобный процесс при несвоевременно начатой адекватной терапии может привести к очень тяжелым последствиям, включая гибель малыша.

В основном инфекция попадает к развивающемуся плоду непосредственно от больной матери. Дело в том, что в период беременности у мамы с будущим ребенком общая система кровоснабжения. По этой причине свободно происходит обмен физиологическими жидкостями между двумя организмами.
Если к этому фактору добавить еще то, что с наступлением беременности организм женщины начинает меньше вырабатывать антител, можно легко понять, почему даже безопасная бактерия способна стать причиной ВУИ.
Классификация
В зависимости от вида патогенных микроорганизмов, запустивших инфекционный процесс, различают следующие формы внутриутробных инфекций:
- Бактериальные. Обычно их развитие бывает спровоцировано листерией, туберкулезной палочкой, бледной трепонемой (возбудитель сифилиса).
- Грибково-паразитарные инфекции вызывают кандиды, хламидии, микоплазма, токсоплазма и прочие представители семейства грибов.
- Вирусные процессы являются следствием заражения герпесом, энтеровирусами, краснухой, гепатитом и прочими возбудителями этого класса.
- Смешанные формы диагностируются в преобладающем числе случаев ВУИ (примерно 50% от общего числа заболеваний).
Объясняется этот факт тем, что организм будущей матери становится восприимчив не к единственному штамму возбудителей либо отдельной группе, а ко всем патогенным микроорганизмам. То есть защитный барьер будущей мамы ослабевает и не может в полной мере противостоять атакам инфекционных агентов.
Но в то же время любая женщина на протяжении жизни переносит всевозможные инфекции, после которых формируется стойкий иммунитет. По этой причине в медицинской практике чаще всего встречаются случаи, когда виновниками инвазии становится группа из 3-4 возбудителей.
Основные пути заражения плода
Конечно, любую будущую маму больше всего волнует вопрос, каким образом инфекция может попасть к только что зародившемуся живому комочку.
Существует четыре способа проникновения патогенной микрофлоры:
- восходящий путь состоит в распространении инфекции через половые органы (хламидии, энтерококки);
- нисходящим путем к плоду попадают инфекционные возбудители из маточных труб, если у женщины были воспалительные процессы придатков;
- гематогенный, то есть через кровь, считается самым частым способом распространения инфекции (вирусы, токсоплазма);
- интранатальный метод передачи происходит при контакте плода с зараженными околоплодными водами либо при родах.
Основные маркеры ВУИ при беременности
По одним клиническим признакам определить вид возбудителя, спровоцировавшего развитие внутриутробной инфекции, невозможно. Поэтому в медицинской практике для этой цели применяется проведение лабораторных тестов. Причем для точной диагностики требуется брать анализы несколько раз.
Следует знать, что в медицине внутриутробные инфекции обозначаются, как TORCH-синдром. В этой латинской аббревиатуре нашли отражение все самые часто встречающиеся инфекции.
T — токсоплазмоз
Это самая опасная инфекция, которая способна поражать плод и оставлять такие тяжелые последствия, как:
- Микроцефалия.
- Самопроизвольный выкидыш.
- Задержка психомоторного развития ребенка.
- Поражения органов зрения.
O — остальные инфекции
В числе которых паровирус В19, дающий высокий процент детской смертности (10 из 100 случаев). В эту группу стоит отнести врожденную ветряную оспу, гепатит В, листериоз, сифилис и другие инфекции.
R — краснуха
Это тоже одна из самых коварных инфекций, которая приводит к аномалиям развития и уродствам плода. Самый опасный срок – до 16 недель беременности. Из нежелательных последствий этой инфекции стоит отметить:
- микроцефалию;
- внутриутробную гибель плода;
- пороки сердца;
- врожденную катаракту;
- энцефалит;
- кожные заболевания.
C —цитомегалия
Если причиной ВУИ станет этот возбудитель, у будущего малыша может развиться снижение слуха по нейросенсорному типу. Инфекция способна привести к полной слепоте ребенка, повлиять на нормальное физическое и психическое развитие. Нередко данная инфекция приводит к рождению мертвого младенца.
H — вирус простого герпеса
Тоже оставляет тяжелейшие последствия. Легко проникая через плацентарный барьер, ВГ поражает головной мозг плода, что впоследствии негативно сказывается на умственных способностях ребенка. Кроме этого, герпетическая инфекция наносит ощутимый удар по печени, кроветворной системе и другим важным органам. В тяжелых случаях ВУИ, вызванная вирусом герпеса, приводит к мертворождению.
ВИЧ
Нельзя оставить без внимания и вирус иммунодефицита (ВИЧ), несущий огромную угрозу развивающемуся в утробе мамы плоду. Благодаря возможностям современной медицины сегодня все будущие матери в обязательном порядке проходят обследование на наличие этой опасной инфекции. Поэтому медикам удается своевременно ее выявить, что позволяет предпринять все положенные меры для предотвращения заражения плода.

Нужно еще обратить внимание на такой важный момент: сегодня всем родителям, планирующим обзавестись потомством, врачи рекомендуют сдать ряд лабораторных тестов. Это мероприятие помогает своевременно выявить наличие возбудителей опасных заболеваний.
Опасность внутриутробных инфекций
Главная угроза этой группы заболеваний заключается в том, что невидимые агенты вмешиваются в процесс развития плода, тем самым нанося огромный ущерб беззащитному организму.
Конечно, подобное вмешательство не проходит бесследно, потому что малыши появляются на свет слабыми, с небольшой массой тела и всевозможными пороками развития.
Особенно опасны ВУИ в первом триместре беременности, когда происходит закладка всех органов и систем будущего ребенка. Если в этот период произошло инфицирование, малыш может родиться с явными дефектами. Очень часто в таких случаях на свет появляются младенцы, совсем неприспособленные к самостоятельной жизни.
Также одним из самых частых осложнений ВУИ является самопроизвольный выкидыш на ранних этапах беременности либо преждевременные роды на более поздних сроках. Протекать внутриутробная инфекция может как в острой, так и в хронической форме.

Для будущей мамы ВУИ при беременности во 2 триместре опасны тем, что они повышают вероятность развития септического процесса. Для малыша рисков намного больше: это, прежде всего, различные аномалии развития, уродства, поражения органов слуха и зрения, пороки сердца и прочие осложнения. О многих из таких последствий уже было сказано выше.
Конечно, исход инфекционного процесса и прогноз на будущее зависят от сочетания следующих факторов:
- длительность заболевания;
- срок гестации (беременности);
- виды и число штаммов;
- степень стойкости материнского иммунитета.
Если ВУИ удастся выявить на начальных этапах и своевременно заняться соответствующей терапией, то есть шансы сохранить жизнь ребенку и минимизировать последствия патологии.
Причины возникновения ВУИ
Наукой до сих пор точно не установлены все факторы, провоцирующие развитие внутриутробных инфекций. Но точно известно, что способствовать могут:
- патологии мочеполовой сферы женщины;
- угнетенный иммунитет, включая ВИЧ-инфицирование;
- респираторные заболевания, особенно в первом триместре беременности;
- обострение хронических патологий;
- любые хирургические манипуляции на любом этапе гестации.
Нужно помнить, что в любом случае заражение плода происходит только от матери.
Группы риска
Задаваясь вопросом о риске ВУИ при беременности, что это и кто наиболее подвержен, то, как правило, носителями патогенных агентов бывают пациентки:
- у которых уже рождались дети с признаками ВУИ:
- имеющие детей, посещающих детские учреждения;
- работающие в медицинской области и в сфере образования;
- страдающие хроническими патологиями воспалительного характера любой локализации;
- женщины, рожавшие ранее недоношенных детей.
Из всего вышесказанного можно заключить, что ВУИ чаще всего встречаются у женщин, более подверженных риску заражения инфекциями. К группе риска ВУИ при беременности (что это, рассмотрено выше) стоит отнести также пациенток, которые часто делали аборты.
Клинические симптомы
Трудность диагностики ВУИ заключается в том, что патология преимущественно протекает в скрытой форме. Часто болезнь просто маскируется под элементарное ухудшение общего состояния, что обычно принимается за течение токсикоза. Поэтому медикам удается выявить патологический процесс, когда он принимает генерализованную форму.
Среди симптомов, которые должны насторожить будущую маму, следует выделить следующие клинические проявления:
- повышение температурного фона;
- воспаление лимфатических узлов;
- боли в суставах;
- кожная сыпь;
- конъюнктивит;
- различные проявления простуды (кашель, насморк).
Если перечисленные симптомы отмечаются на протяжении длительного времени, женщине следует обязательно сказать об этом врачу.
Подозревать поражение плода инфекцией можно по следующим признакам:
- медленный рост и развитие;
- изменение объема околоплодных вод;
- появление у плода признаков гидроцефалии;
- пороки плаценты;
- поликистоз;
- размеры плода меньше положенных по сроку норм.
Выявить перечисленные здесь отклонения помогает ультразвуковая диагностика.
Методы диагностики
Чтобы точно установить признаки ВУИ при беременности, медики используют целый комплекс мероприятий. В их число входят такие обязательные процедуры, как:
- Взятие мазков на посев из влагалища.
- Анализ на ВУИ при беременности (проверяется кровь на антитела).
- Кардиотокография.
- При необходимости проводится берется на анализ физиологическая жидкость беременной, чтобы сделать тест на ДНК.
Уже стало понятно, что такое ВУИ при беременности. На УЗИ признаки заболевания, кстати, тоже определяют. Кроме этого, врач тщательно собирает сведения о перенесенных ранее заболеваниях, наличии у женщины хронических процессов. Впоследствии по результатам всех перечисленных видов обследования делается диагностическое заключение. При этом обязательно оценивается тяжесть поражения плода, определяется методика дальнейшего лечения.
После рождения младенца сразу делается забор крови из пуповины, а также исследуются околоплодные воды. В особенных случаях у новорожденных берут на исследование спинномозговой секрет, мочу и слюну. Такие пробы позволяют шире видеть картину протекающего процесса.
Принципы лечения
Если подтвержден диагноз ВУИ при беременности, медики разрабатывают индивидуальную программу терапии. Как правило, такое лечение включает:
- Применение антибиотиков, чтобы минимизировать причиненный плоду ущерб и предупредить осложнения.
- Если выявлена грибковая инфекция, то проводится курс лечения препаратами пенициллинового ряда.
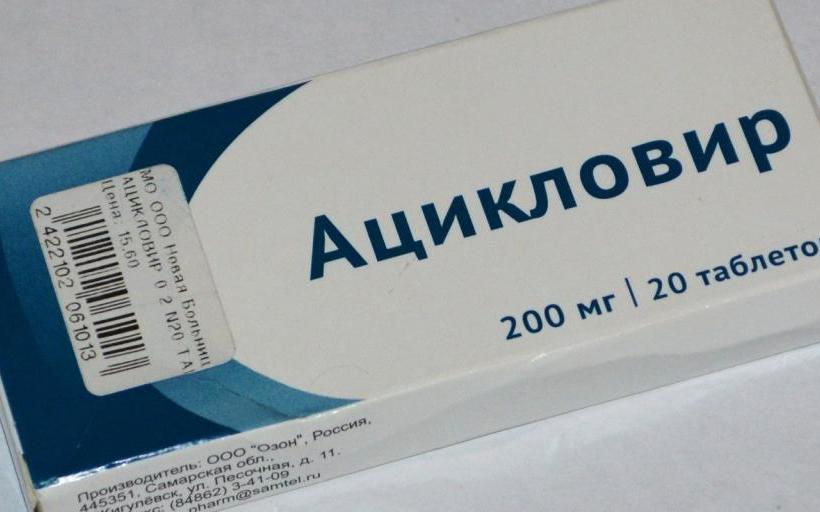
- При вирусных заражениях используются такие лекарственные средства, как “Ацикловир”.
- Обязательно включаются в лечение ВУИ при беременности общеукрепляющие средства, а также иммуномодуляторы. Они помогут восстановить нормальный потенциал защитных сил.
- Для устранения негативной симптоматики используются жаропонижающие и снимающие боль лекарства в дозировке, которая приемлема для будущей мамы.
Дети, рожденные с признаками ВУИ, подлежат длительному наблюдению (до 6 лет).
Заключение
Мамы должны знать, что такие серьезные патологии не проходят бесследно. Поэтому таких малышей нужно охранять от простуд, контактов с инфекционными больными.
Любая женщина, планирующая беременность, должна укреплять собственный иммунитет, а также обязательно соблюдать все профилактические меры по предупреждению инфекционных заболеваний.
Источник
Сегодня был очередной прием в ЖК. До этого на целый месяц меня “отпустили”. Все как обычно. Только новая акушерка и новая молоденькая врач. Как всегда взвешалась, померили давление, окружность живота и Высоту ДМ, послушали сердечко. Все вроде в норме. Рекомендовали продолжать пить поливитамины. Йодомарин сказали больше не пить, хотя месяц назад предыдущая акушерка утверждала, что пить его нужно до самых родов и желательно в период ГВ. Но поскольку щитовидку мне никогда не обследовали, анализ крови всегда был хороший и никаких признаков дефицита йода я не замечала, спросила на всякий случай у этих новых медиков надо ли его продолжать пить. Не надо. А я его уже закупила. И уже в конце приема моя акушерка мне так спокойненько выдает “Еще свечи виферон и вильпрафен 10 дней принимайте” “Зачем?” спрашиваю. А она мне так же сокойненько ” А у вас признаки внутриутробной инфекции” Я в шоке – как, что это за признаки, как они их определили, откуда они взялись, чем малышу угрожают?!?!?! Но акушерка что то невнятное мне ответила еще раз про вышеперечисленные препараты и сказала до свидания следующий прием через неделю. Ну ладно, акушерка она и есть акушерка. Я решила подождать пока доктор освободится. Она в этот момент уговаривала девушку на 40 неделе прямо сейчас лечь в род дом, та просилась провести 8 марто дома и явиться в понедельник. Вот они там с доктором вместе придумывали текст расписки. Я терпеливо ждала. Доктор освободилась и я задала ей все те же вопросы. Она мне так же невнятно что то ответила. Типа, что она же не знает какие у меня там инфекции, соответственно не знает какие могут последствия. Но вообще, сказала она, наверное никаких серьезных, но лечиться надо обязательно вышеперечисленными препаратами. Выписала направление к имунологу для сдачи на пакет инфекций передающихся половым путем. Анализ платный и делается он очень долго, около 3 недель. Никаких признаков тревоги в ее голосе не было, когда у меня был гемоглобин 103 они больше беспокоились. И состояние моего рубца после кесарева их явно больше интересовало. Всвязи с чем мне сказали, что теперь приходить я буду не раз в две недели, а каждую. Я еще раз спросила какие такие признаки, как они их обнаружили. Мазок у меня был хороший. Анализ на СПИД и сифилис отрицательный. Общий анализ крови и мочи в норме. На геппатиты сдавала еще перед новым годом – там тоже все отрицательно. На этот пакет инфекций ППП я не сдавала. Никаких особых выделений у меня нет. Что такое молочница знаю только из рассказов подруг. Что то похожее у меня было еще до беременности после того как долго лечилась антибиотиками. После соответствующего лечения все прошло и слава Богу не возвращалось. Температура и вообще состояние хорошие, даже признаков ОРВИ нет. Иногда матка в тонусе бывает. Но, как я понимаю, к внутриутробным инфекциям это никакого отношения не имеет. Как и изжога с запорами. Больше ничего меня не беспокоит. Как они выявили эти признаки? Остается только по УЗИ. Это возможно? Колличество вод нормальное. Пришла и сразу решила посмотреть в интернете. Нашла несколько умных статей, но тут же выключила, увидев слова пороки развития, выкидыш и неонатальная смертность. Но хватило жути хапнуть.
Состояние у меня сейчас просто ужасное. В голове полный сумбур из самых ужасных мыслей. Переживаю ужасно. Девочки, милые, подскажите, может у кого то было похожее. Чем это грозит малышу? Что сделать сначала, пролечиться этими антибиотиками? Но от чего лечиться конкретно? Сдать в понедельник анализ на этот пакет ИППП? Но результаты будут еще не скоро. Проставить и пропить все это потом и снова сдать этот анализ?
Источник
Девчёнки,всем привет!!! Кому ставили такой диагноз срок 23недели. и назначали ли какое – нибудь лекарство?? Дело в том, что мне поставили этот диагноз по узи-этого достаточно? и врач назначил курантил-а у меня гемоглобин низкий и носовое кровотечение-не знаю начинать пить или нет-ведь в инструкции-противопоказано.
Источник

ничего не поняла, у вас косвенные признаки или прямые? какие именно?
какие результаты TORCH?
ЛеМурр Косвенные признаки у меня-по узи написали ,что в околоплодных водах мелкоточечная взвесь-отсюда диагноз такой написали-косвенные признаки вуи. на торч – это токсоплазмоз? если да то отрицательный-проверяла на 12 неделях.
Взвесь в пределах допустимого-норма!это же частички кожи малыша,волоски..у меня тоже так было)
из-за мелкодисперсной взвеси в водах поставили такой диагноз???
это бред-переделайте узи!
99,9% что воды будут чистыми.. расширений ворсин хориона не было на первом узи?
насморка или простуды на губах не было недели две назад?
У меня была взвесь с 18 недель. Это нормально.
Воды были нормальными и инфекции никакой не было.
Взвесь в водах -вариант нормы и не может быть признаком ВУИ. Для ВУИ этого не достаточно, при ВУИ сильно нарастает толщина плаценты и т.д. Да и то как правило ВУИ находится после родов, а до все ок было.
Pinkcherry , хорошо бы если так я не понимаю в этом ничего,врачи напугали-курантил прописали-так если это норма,может и не пит его тогда? Вам не прописывали по этому поводу ничего??
я думаю можно не пить – у вас и так кровотечение-может усилиться. Я бы переделала узи- если нет проблем с кровотоком-то пить не стала бы
ЛеМурр на первом узи всё хорошо было. А вот насморк имеется-так он с беременностью появился,кровь даже бывает в носу. И постуда на губах была но где-то месяц назад-а так у раньше простуды на губах не было.И по анализам мочи всегда – наличие солей.
ЛеМурр а как бы мне проверить,нормально ли всё с кровотоком?
Мне прописывали курантил, я не пью…и всё что прописывают без показаний для профилактики я тоже не пью, достаточно того что во всех этих лекарствах беременность с осторожностью или вообще противопоказания, а врачи их назначают всем!!!!беременным..
1
И , кстати, кровь носом тоже частенько и низкий гемоглобин….
Ну не все беременным прям назначают. Я вон первый раз когда выписали курантил – не пила. Потом через 4 недели ктг 6 баллов, затем я уже пила все что писали и говорили. В итоге протянули на уколах 3 недели и в 36 недель экс.
2
Наличие солей в моче у меня тоже, это говорит о том что едите кислые продукты…они дают соли в моче, помидоры, морсы из ягод , и др
мелко и крупно-дисперсные взвеси -это норма после простудных заболеваний…
мыфь мне его назначили без анализов,но с целью.а вам по какой причине прописали?
я бы не пила курантил просто так
2
Мне кровь назначают сдавать для контроля гемоглобина, последний раз он был 102…назначила просто так, для профилактики неизвестно чего, сказала ну теперь давай попей курантил… а до этого, когда я с ней бодалась, она сказала, что у них нормы ВОЗ по которым все беременные для профилактики должны пить те или иные препараты…
мыфь У меня гемоглобин 117 сейчас-до этого пила сорбифер(он повышает гемоглобин). А по нормам вроде 110-норма.здесь у вас конечно не пойму причем курантил..
У вас гемоглобин в норме, 110 это нижняя граница нормы…мне не помог сорбифер, пила его долго, сейчас назначила ферлатум , гадость , но пью…
мыфь, попробуй пентавит пить 3раза в день по 2 табл-ну как в инструкции, и любой препарат железа.
В пентавите противопоказания беменность и лактация…)))