Когда делают 3 скрининг при беременности и зачем
Скрининг – это комплексное обследование, которое проводится в определенные сроки беременности. Оно направлено на выявление тяжелой патологии плода и установление дополнительных рисков для ребенка и родов. За весь срок вынашивания ребенка обязательно пройти по одному обследованию в каждом триместре. Третий скрининг при беременности выполняется с 32 по 34 неделю.
Третий скрининг при беременности оценивает развитие плода
Что входит в скрининговое исследование
При первичном и вторичном скрининге цель исследования – обнаружить тяжелые пороки развития, хромосомные аномалии. Обследование в 3 триместре направлено на определение соответствия размера плода сроку гестации и поиск отклонений, которые манифестируют позже остальных. Определить неделю беременности по последнему скринингу можно, но следует учитывать, что темпы роста плода могут зависеть от ряда факторов:
- состояние фето-плацентраной системы;
- характер питания матери;
- экстрагенитальная патология;
- наличие внутриутробной инфекции;
- вредные привычки и действие токсичных веществ.
Сроки проведения установлены так, чтобы при патологии плода можно было скорректировать ее до момента зрелости и выбрать подходящий метод родоразрешения.
Обязательным методом обследования является УЗИ плода. Для него необходим современный аппарат, который позволяет одновременно провести допплерометрию. В некоторых случаях проводится расширенное исследование – определение биофизического профиля плода, которое включает УЗИ и КТГ по определенной методике.
Биохимический анализ в 3 триместре с определением альфа-фетпротеина и ХГЧ не проводится. Для этого исследования установлен жесткий срок – 16-18 недель, позже он теряет информативность.
Особенности УЗИ
Специальной подготовки к УЗИ не требуется. Плод уже большого размера, поэтому врач увидит каждую часть тела отдельно. Исследование необходимо для уточнения анатомических и функциональных особенностей плода, если есть отклонения от нормы, их в большинстве случаев диагностируют во время 1 и 2 скрининга.
Оценка соответствия размера плода сроку гестации проводится по следующим показателям:
- бипариетальный размер – норма 75-89 мм;
- окружность живота – 258-314 мм;
- длина бедра – 56-66 мм.
Могут дополнительно учитываться другие показатели:
- лобно-затылочный размер – 95-113 мм;
- окружность головы – 283-325 мм;
- плечевая кость – 52-62 мм;
- предплечье – 45-53 мм;
- голень – 52-60 мм.
Если размеры меньше нормы, диагностируется внутриутробная задержка развития плода.
Анатомические особенности органов оцениваются детально. Врачебный поиск направлен на выявление поздних пороков. Особое внимание уделяют нервной системе. Во время процедуры можно выявить аневризму вены Галена, гидроцефалию, субарахноидальные кисты или очаги кровоизлияния.
В третьем триместре возможно обнаружить врожденные опухоли:
- тератомы;
- лимфангиомы;
- гемангиомы;
- кисты;
- внутричерепные образования.
Сроки проведения скрининга – с 32 по 34 неделю
Оценивается состояние пищеварительного тракта. Во время УЗИ можно обнаружить обструкцию толстого и тонкого кишечника. При осмотре опорно-двигательного аппарата заметны различные варианты дисплазии.
Изучаются системы жизнеобеспечения плода. При осмотре плаценты устанавливается степень ее зрелости. Для срока 32-34 недели нормальный показатель соответствует первой степени, но с приближением 35 недели допускаются признаки 2 степени зрелости.
Врач оценивает работу сердца, состояние пуповины. На этом сроке могут появиться признаки обвития, но они не всегда сохраняются к моменту родов.
Если нет признаков гипоксии плода, это не несет угрозы.
Важно оценить состояние и объем околоплодных вод, который может изменяться в большую или меньшую сторону. Многоводие является частым спутником инфекционных болезней, а маловодие – аномалий развития плода.
Функциональное состояние плода отражает маточно-плацентраный кровоток, его исследуют во время допплерографии. Обязательно определяется индекс сосудистого сопротивления по процентильным кривым для данного срока гестации.
Биофизический профиль плода
Биофизический профиль плода – это метод диагностики, в котором учитываются данные КТГ и показатели УЗИ. Специфическая подготовка не требуется, достаточно дать женщине время, чтобы успокоить дыхание и сердцебиение после дороги в клинику.
Процедура сложна из-за своей продолжительности. Для полной оценки состояния плода необходимо проводить УЗИ в течение 30-40 минут. Во время исследования обращают внимание на следующие показатели:
- дыхательные движения;
- двигательная активность;
- мышечный тонус плода;
- объем околоплодных вод;
- степень зрелости плаценты.
Для каждого параметра ставят баллы от 0, означающего низкую степень или отсутствие, до 2, что соответствует норме.
Во время КТГ проводится нестрессовый тест. Его нормальные показатели предполагают, что за 20 минут наблюдается 5 и более акцелераций с учащением сердцебиения на 15 ударов в минуту по продолжительности от 15 секунд.
Двигательная активность оценивается за 30 минут. Здоровый плод показывает от 3 и более генерализованных движений. Внутриутробно дети не могут полноценно дышать, но они совершают напоминающие дыхание действия. Стандарт – одно дыхательное движение длительностью 60 секунд в течение получаса.
Тонус мышц у плода проверить невозможно. Для этого врач оценивает, возвращает ли ребенок руку или ногу в согнутое положение из разогнутого. За все время УЗИ-скрининга это должно произойти не менее 1 раза.
По результатам исследования подсчитывается количество баллов. Нормальные показатели – 8-12 балов. Если плод набирает 6-7, это говорит о сомнительном состоянии, требует тщательного наблюдения и консервативного лечения. Сумма 5 баллов и менее указывает на гипоксию и внутриутробное страдание, есть большой риск развития осложнений.
Срининговое исследование во время беременности относится к обязательным методам диагностики. Его проводят в женских консультациях, оснащенных качественным аппаратом УЗИ. При выявлении отклонений для уточнения диагноза женщина направляется на дообследование в учреждение более высокого уровня окахания медицинской помощи.
Читайте в следующей статье: скрининговые УЗИ при беременности
Источник
В III триместре женщинам рекомендуется пройти третий скрининг для выявления патологий в развитии плода. Они могли быть определены по результатам двух предыдущих исследований и требуют подтверждения или опровержения на основании динамических данных. Некоторые отклонения могут быть заметны только на поздних сроках беременности.
Не нужно умалять значение этого комплекса процедур для здоровья матери и ребёнка. Ведь именно от его показателей зависит, как будут проходить роды: естественным путём или методом кесарева сечения.
Цели

Давайте разберёмся, что смотрят на третьем скрининге и зачем он нужен, если две подобные процедуры уже позади. Цель всё та же — определить, как развивается плод, соответствуют ли его параметры установленным нормам, нет ли патологий и генетических отклонений. Специалисты могут диагностировать:
- фетоплацентарную недостаточность;
- задержки в развитии малыша;
- сахарный диабет у него;
- гипоксию плода;
- внутриутробное инфицирование;
- патологии плода, проявляющиеся на поздних сроках беременности;
- обвитие плода пуповиной.
По результатам третьего скрининга врачи также принимают решение о том, сама женщина сможет родить или же придётся делать кесарево сечение. Поэтому нельзя недооценивать важность этого обследования для всей беременности.
Показания
Как и предыдущие исследования плода, третий скрининг при беременности не является обязательной процедурой. Однако врачи настоятельно рекомендуют его проходить абсолютно всем. Для его проведения существуют следующие показания:
- наличие проблем с развитием малыша в утробе, по результатам первого и второго скринингов;
- возраст женщины — за 35 лет;
- если родители — близкие родственники;
- вирусная инфекция, которую перенесла будущая мама во время беременности;
- вынужденный или нечаянный приём лекарственных препаратов, запрещённых во время вынашивания малыша;
- в прошлом — случаи выкидышей, мертворождения, замершей беременности;
- наркомания, алкоголизм;
- генетические отклонения в семье;
- тяжёлая физическая или умственная работа, вредные условия труда.
Во всех этих случаях врачи настаивают на обязательном прохождении третьего скрининга на последних неделях беременности. Он несколько отличается от двух предыдущих.
Исследования
В отличие от двух предшествующих комплексных обследования, 3 скрининг включает в себя УЗИ и КТГ (кардиотокографию), а не биохимический анализ крови. Хотя последний всё-таки делается в рамках третьего скрининга, но только при условии высокого риска генетического отклонения у плода.
УЗИ
УЗИ-скрининг третьего триместра позволяет оценить:
- состояние развития ребёнка;
- степень его двигательной активности;
- положение, которое он занимает в матке;
- состояние плаценты;
- количество амниотической жидкости.
На УЗИ-скрининге третьего триместра хорошо просматривается лицевой череп. Поэтому есть возможность определить, нет ли у малыша заячьей губы или волчьей пасти.
Допплерометрия
В качестве дополнительного метода ультразвукового исследования в третьем триместре проводят допплерометрию, которая позволяет определить такие важные моменты, как:
- достаточно ли ребёнку кислорода, чтобы предупредить риск гипоксии;
- нет ли у него серьёзных заболеваний сердечно-сосудистой системы: прослушивают биение маленького сердечка.
КТГ
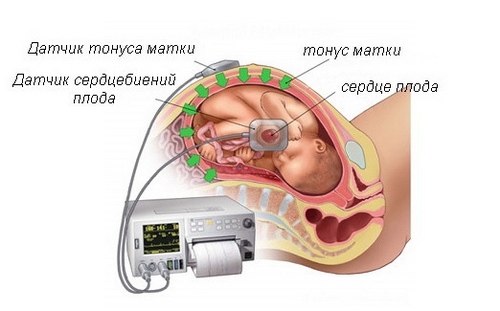
При третьем скрининге может понадобиться кардиотокография — метод одновременной регистрации сердцебиения плода и маточных сокращений
Кардиотокография — метод оценки состояния ребёнка на основании следующих показателей:
- частота сердцебиения;
- её зависимость от сокращения матки, активности плода, внешних раздражителей.
КТГ назначается при подозрении на гипоксию плода и не всегда входит в состав третьего скрининга.
Анализ крови
Если предшествующие скрининги показали высокий риск развития у плода генетических отклонений, третий будет включать в себя ещё и биохимический анализ крови, чтобы выявить уровни:
- ХГЧ;
- АФП (альфафетопротеина);
- плацентарного лактогена.
Именно эти показатели крови могут указывать на такие серьёзные генетические отклонения плода, как синдромы Дауна, Шерешевского, Эдвардса и др. Точность диагноза и степени риска будут зависеть от того, насколько верно были соблюдены сроки, рекомендуемые для проведения третьего скрининга.
Сроки проведения
Для каждого скрининга есть свои сроки проведения: третий назначается в III триместре, в период с 30 по 34 недели беременности (это норма). Конкретнее, когда делать УЗИ и сдавать анализ крови, скажет врач.
Почему именно этот промежуток времени используется для исследований внутриутробного развития ребёнка? На это есть свои причины:
- рост, вес плода увеличиваются;
- уплотняется кожа, под ней образуется жировая прослойка;
- интенсивно развиваются лёгкие;
- увеличиваются головной мозг, черепная коробка;
- околоплодной жидкости становится больше;
- плод занимает определённое положение в матке.
Часто спрашивают, во сколько недель делается допплерометрия. Чаще всего она проводится тогда же, что и УЗИ. Реже — чуть позднее. В каждом отдельном случае врач определяет, на каком сроке назначить третий скрининг. Нередко это случается в 28 недель, если возникли подозрения на:
- гипоксию плода;
- существенную задержку внутриутробного развития.
Поэтому срок третьего скрининга — это достаточно размытые временные границы, начиная с 28 недели беременности и заканчивая моментом рождения малыша. Тем более, что если в ходе исследований выявляются отклонения, назначают повторные процедуры УЗИ и КТГ, которые позволяют исключить ошибку. Для точности результатов важен ещё и подготовительный этап ко всем этим анализам и исследованиям.
Подготовка
Чтобы скрининг третьего триместра показал максимально точные результаты, к некоторым исследованиям нужно подготовиться.
- УЗИ и допплерометрия особой подготовки не требуют. Мочевой пузырь может быть пустым, так как на таком сроке беременности уже достаточно околоплодных вод для проведения ультразвукового исследования.
- Для более точных результатов КГТ перед процедурой рекомендуется съесть что-нибудь сладкое, чтобы стимулировать двигательную активность малыша.
- Если была назначена биохимия крови, в этот день с утра лучше ничего не кушать, а за 2-3 дня до этого нужно будет посидеть на диете. Она предполагает исключение из рациона жареного, солёного, копчёного, маринованного, а также продуктов, провоцирующих аллергию (шоколада, какао, цитрусовых, морепродуктов).
- Очень важно перед скринингом настроиться на позитивную волну. Плохие мысли будут беспокоить ребёнка, что может исказить показатели исследований.
Чем тщательнее будущая мама подготовится к третьему скринингу, тем точнее будут его результаты. Особенно это касается напрасных страхов. Чтобы успокоиться, нужно представить, как проходят все эти процедуры, вспомнить, как их делали в предыдущие триместры.
Ход процедур
Некоторых женщин третий скрининг беременности пугает своими новыми процедурами — КТГ и допплерометрией. Как делают УЗИ и берут кровь, им уже известно. А вот что их ожидает на этих процедурах, полезно узнать заранее, чтобы не переживать попусту.
- Допплерометрия
Это безболезненная и безопасная процедура. Очень похожа на УЗИ. Беременная лежит на кушетке, врач смазывает её живот гелем. Далее проводится диагностика специальным датчиком.
- КТГ
На КТГ женщина находится в лежачем или полулежачем положении на спине. К животу прикрепляется несколько датчиков: ультразвуковой для регистрации сердцебиения ребёнка и тензодатчик для фиксации сокращений матки. Процедура длится от получаса до часа.
УЗИ проводится по стандартной схеме, кровь берут натощак из вены. Вот и все особенности проведения третьего скрининга на последних неделях беременности. Не стоит его бояться: он не доставит дискомфорта и вреда ни маме, ни малышу. Останется только ждать результатов. Полученные данные сравниваются с нормами и показателями предыдущих скринингов. Выводы делаются только после выявления динамики этих параметров.
Нормы
Чтобы расшифровать результаты третьего скрининга, нужно знать нормы УЗИ, допплерометрии, КГТ и биохимии крови. Отклонения от них будут свидетельствовать о тех или иных проблемах беременности.
УЗИ
1. Состояние плаценты
- Она близко расположена ко дну матки, но не слишком низко.
2. Количество амниотической жидкости
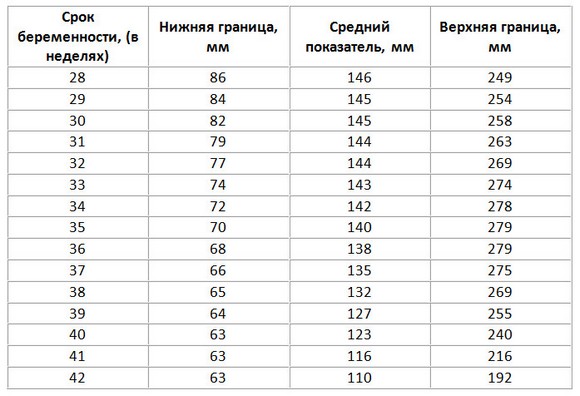
3. Фетометрия (размеры плода)
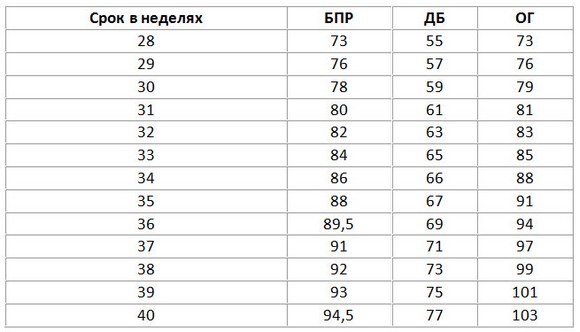
БПР — бипареиентальный размер, ДБ — длина бедра, ОГ — окружность головы.
Допплерометрия
1. Маточный кровоток
Для определения скорости кровотока в сосудах матки используется параметр, называемый индексом резистентности (ИР), он рассчитывается по формуле: ИР = (ССК – ДСК)/ ССК, где ССК — систолическая скорость кровотока (максимальная), а ДСК — диастолическая (конечная).
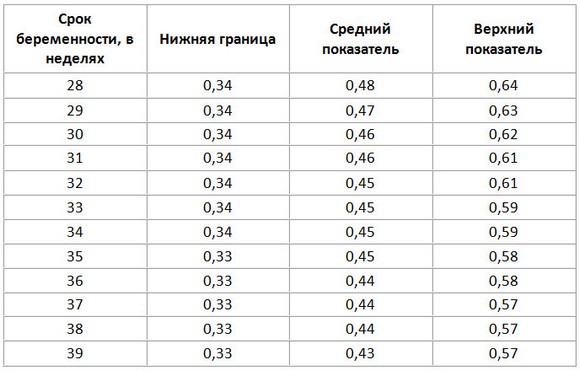
2. Кровоток пуповины
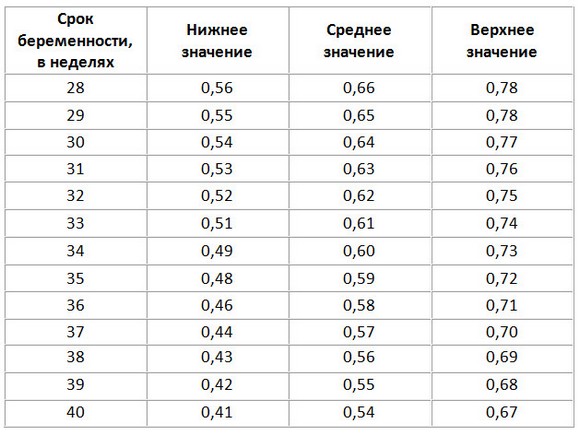
КТГ
Оценка сердечной деятельности ребёнка

- 8-10 баллов — нормальное состояние плода.
- 5-7 баллов — начальные признаки гипоксии.
- Менее 4 баллов — серьёзные патологии.
Биохимия крови
- ХГЧ: в третьем триместре уровень в норме колеблется от 2 700 до 78 100 мМЕ/мл.
- АФП: в 28 недель — от 52 до 140, в 29-30 недель — от 67 до 150, в 31-32 недели — от 100 до 250, далее анализ не проводится из-за низкой информативности.
- Плацентарный лактоген: 28-30 неделя — 2-8,5 мг/л, 31-34 неделя — 3,2-10,1 мг/л, 35-38 неделя — 4-11,2 мг/л, 39-44 неделя — 4,4-11,7 мг/л.
Результаты третьего скрининга — это сложные показатели, которые высчитываются по специальным формулам с использованием медицинской терминологии. В связи с этим родителям не стоит самостоятельно заниматься их расшифровкой. Врач должен всё подробно объяснить, какие показатели соответствуют нормам, а где есть отклонения и чем это чревато для мамы, малыша и предстоящих родов.
Отклонения
Плановый скрининг 3 триместра может указать на наличие следующих отклонений в развитии ребёнка и течении беременности.
- Сахарный диабет: большое количество амниотической жидкости.
- Внутриутробное инфицирование: большой объём околоплодных вод.
- Гемолитическая болезнь: увеличенные размеры живота по сравнению с параметрами головы и грудной клетки, утолщённая плацента.
- Гипертрофия печени: большой обхват живота.
- Нанизм (карликовый рост): маленькая длина бедренной кости.
- Преждевременные роды: низкое расположение плаценты.
- Маловодие: количество амниотической жидкости, по данным УЗИ-скрининга, гораздо меньше нормы.
- Многоводие: слишком большое количество околоплодных вод.
- Синдром Дауна: ХГЧ высокий, АФП низкий.
- Синдром Эдвардса: ХГЧ, АФП низкие.
Это далеко не весь список патологий, которые способен выявить третий скрининг незадолго до начала родов. Так как срок уже большой, в результате обнаруженных нарушений в зависимости от их тяжести, могут назначить дополнительные исследования. Ведь иногда данные оказываются ошибочными.
Ложные результаты

Третий скрининг может дать ложные результаты из-за:
- многоплодной беременности;
- неправильно определённого срока;
- ЭКО;
- лишнего или недостаточного веса;
- сахарного диабета матери.
Эти факторы врачи должны обязательно учитывать при расшифровке результатов третьего скрининга. От полученных данных будет зависеть не только здоровье малыша, но и то, как пройдут роды.
Дальнейшие действия
Если результаты допплерометрии и КГТ получились плохими, беременной предлагается госпитализация в роддом раньше срока. Если данные исследования и дальше будут давать отрицательную динамику, врачи могут принять решение о стимуляции преждевременных родов.
При головном предлежании плода будут предложены естественные роды, при поперечном или тазовом — кесарево сечение.
Несмотря на то, что в последнее время всё чаще говорят о важности первых двух скринингов и необязательности третьего, его нужно делать всем. Только он может помочь решить, как проводить роды с минимальным риском для мамы и малыша.
Источник
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране, согласно приказу Министерства здравоохранения РФ № 572н от 1 ноября 2012 года, обязательным в период беременности является лишь плановое трехразовое УЗИ[1]. Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Однако в некоторых случаях врач настойчиво рекомендует его пройти. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и прочего.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-й и 13-й неделями. Нет смысла проходить это обследование ранее: до 11-й недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–84 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто являются гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
- БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
- ТВП (толщина воротникового пространства) — 1,6–1,7 мм (зависит от срока беременности). Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и так далее. Однако не следует паниковать раньше времени: никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
- Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым.
- ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
- Размер хориона, амниона и желточного мешка.
- Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
- Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
- Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
- Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами: трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо подготовиться соответствующим образом. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота, и картинка будет четче.
При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения. Околоплодные воды являются хорошим акустическим окном для визуализации, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или «освежиться» при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать соответствующие средства и не есть ничего газообразующего.
На заметку
Бытует мнение, что УЗИ «оглушает» нерожденного ребенка. Это, конечно, миф, возникший из-за незнания базовых законов физики. Ультразвук — это колебания высокой частоты, которые не слышны ни взрослым, ни детям. УЗИ — одно из самых точных, недорогих и безопасных исследований.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-й недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Для определения риска развития беременности используется МоМ — коэффициент, показывающий степень отклонения конкретных параметров от нормы для данного срока. На этом этапе норма — от 0,5 до 2,5 МоМ. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода, или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л (от 0,5 до 2,5 МоМ). Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия. Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через восемь часов после последнего приема пищи. За два–три дня до анализа следует воздержаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 18–20 недель. В него включены те же два этапа — УЗИ и анализ крови, однако последний сдается только в том случае, если женщина не делала первый скрининг.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода, его костную структуру, состояние внутренних органов, место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР — 26–56 мм.
- ДБК (длина бедренной кости) — 13–38 мм.
- ДПК (длина плечевой кости) — 13–36 мм.
- ОГ (окружность головы) — 112–186 мм.
- ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
- Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на нижней части полости матки — при такой локализации возможно отслоение плаценты.
- Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через две артерии и одну вену, но иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
- Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
- Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как уже говорилось, если первый скрининг не проводился, то во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-й неделях беременности:
- b-ХГЧ — 4720–80 100 мМЕ/мл.
- Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — может быть при угрозе выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
- АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в угрозе выкидыша или гибели плода, а также в развитии патологий, например синдромов Эдвардса или Дауна. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30–34–й неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы УЗИ для данного срока беременности:
- БПР — 67–91 мм.
- ДБК — 47–71 мм.
- ДПК — 44–63 мм.
- ОГ — 238–336 мм.
- ИАЖ — 82–278 мм.
- Толщина плаценты — 23,9–40,8 мм.
Слишком тонкая плацента не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ею инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты, — на сроке 30–35 недель нормальными считаются 0–2-я степени зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
