Как сходить в туалет по большому при беременности быстро
Ожидание малыша – это не только счастливые моменты, но и также появление недомоганий, которых раньше не было. Одним из них является запор при беременности. Он не только доставляет чувство дискомфорта, но и представляет опасность для беременной и крохи в ее животе.
Запор при беременности может привести к выкидышу и преждевременным родам.
Причины запоров при беременности
Будущие мамы страдают от проблем, связанных с нарушением стула по разным причинам.
К ним относят:
- Рост уровня прогестерона. Он необходим для подготовки организма беременной к родам. Но при его избытке мускулатура кишечника расслабляется, возникает гипотония, что нарушает перистальтику.
- Дефицит железа и кальция. Приводит к проблемам с обменом веществ.
- Недостаток жидкостей в рационе. Сухая пища хуже переваривается и проходит через кишечник.
- Понижение двигательной активности. При угрозе выкидыша необходимо соблюдение постельного режима. Дефицит движения снижает активность кишечного тракта, мускулы брюной полости утрачивают тонус.
Запор при беременности способен сформироваться и вследствие заболеваний анальной области (трещин в заднепроходном отверстии, геморроидальных узлов).
Процесс вынашивания сопряжен стрессами. Они появляются по причине физиологической перестройки организма, боязни родового процесса, мыслей о предстоящих бессонных ночах и других заботах. Переживания оказывают отрицательное влияние на частоту дефекаций.
Токсикоз на ранних сроках становится причиной запора.
Он возникает из-за пищеварительных дисфункций вследствие нехватки жидкости и клетчатки. На поздних сроках опорожнение кишечника усложняется из-за давления увеличившегося маточного тела на внутренние органы. Происходит смещение желудка , что приводит к его сдавливанию и снижению тонуса.
Часто на 3 триместре отечность вынуждает женщину ограничить потребления жидкости либо принимать мочегонные средства, что становится причиной обезвоживания и усугубляет проблемы с кишечным опорожнением. При приближении родов физическая активность минимальна, головка малыша через матку давит на кишечник, что усугубляет проблемы с задержкой стула.
Опасность нарушений дефекации
Если знать, что делать, опасных последствий можно избежать.
Для женщины, вынашивающей малыша, проблемы с дефекацией не только неприятны, но и представляют следующую опасность:
- В недопереваренных остатках пищи происходит активное размножение микроорганизмов, что может привести к воспалениям в желудке и кишечнике, а также репродуктивных органах.
- Продолжительная задержка дефекации опасна интоксикацией матери. Из маминой крови токсические вещества переходят в кровоток ребенка.
- При несвоевременном опорожнении кишечника происходит нарушение его микрофлоры, что мешает извлечению из пищи и всасыванию полезных элементов. В то же время ухудшается аппетит. В итоге женщина не получает питательные вещества в необходимом количестве.
Если сильно тужиться, это приведет к анальным трещинкам, геморрою. У беременной увеличится риск выкидыша, преждевременного разрыва плодного пузыря.
Как избавиться от недомогания с помощью диеты
Большая часть медикаментов в процессе вынашивания под запретом. Будущая мама не может вот так просто взять и выпить слабительное. Иногда стабилизировать пищеварительный и выделительный процессы можно без лечения. Достаточно скорректировать меню, добавив в него больше клетчатки, жидкостей и обогатив продуктами с повышенным содержанием железа и кальция.
Первое, что нуждается в корректировке при запорах – количество потребляемой воды. Минимальный объем для женщины в положении – 1,5 литра. При этом жидкость, содержащаяся в продуктах, не учитывается. Перед каждым приемом пищи стоит выпить чашку теплой воды с лимонной долькой или минералки без газа. Напитки с мочегонным воздействием, включая кофе и чай, следует убрать из рациона.
Особенности питания при запорах:
- Дробный режим. Суточный рацион разделяют как минимум на пять приемов. Ужинать нужно не позже, чем за два часа до отправки ко сну.
- Средняя температура пищи. Продукты не должны быть ни холодными, ни чрезмерно горячими.
- Обилие клетчатки: овощей, круп, цельнозернового хлеба. В период вынашивания суточное потребление овощных и фруктовых культур, желательно свежих, должно составлять не менее 600 граммов.
- Употребление кисломолочных продуктов. Такие напитки оказывают стимулирующее влияние на моторику кишечника, приводят в норму его микрофлору.
- Использование натуральных слабительных средств. Активизирующие опорожнение кишечника вещества содержатся в черносливе, абрикосах и кураге, персиках, нектаринах, инжире, морской капусте.
Блюда с высоким содержанием белков и иную тяжелую еду можно употреблять только утром, чтобы они успели перевариться к вечеру. От жареного, заливного, киселей, желе стоит отказаться, поскольку они тормозят перистальтику кишечника. Также нельзя есть шпинат, щавель, капусту, бобовые, потому что они приводят к повышенному образованию газов.
Медикаментозное лечение
Самостоятельный выбор лекарств для нормализации пищеварения беременным недоступен. Но что делать, если коррекция рациона не помогает? Необходимо обратиться к врачу. Он порекомендует средства мягкого воздействия, облегчающие выведение фекалий. Возможно применение следующих лекарств:
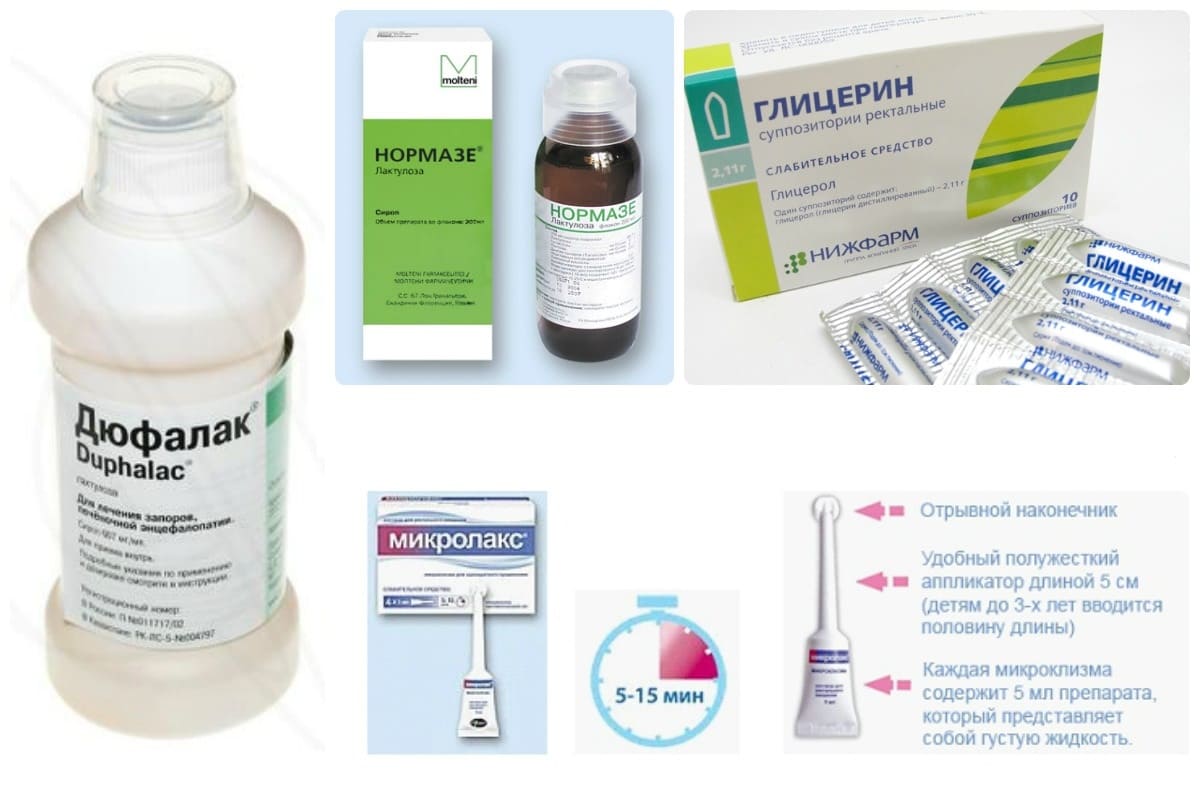
- медикаментов основе лактулозы;
- свечей с глицерином или облепихой;
- микроклизм с макроголом.
Особенно хороши облепиховые свечи. Они ускоряют заживление микротравм слизистой, способствуют избавлению от геморроя и полностью безопасны в период вынашивания ребенка.
Клизмы беременным позволены только с одобрения врача лишь на 1 и 2 триместре, если другие методы опорожнения кишечника не помогают.
Народные средства
Предотвратить запор как на ранних сроках, так и на поздних, поможет настой чернослива.
Помимо лекарств, можно попробовать нормализовать стул с помощью таких рецептов народной медицины, как:
- Отвар семечек подорожника. Половину стакана семян заливают 250 мл воды. Томят час на малом пламени под крышкой. Пьют по 50 грамм перед приемом пищи.
- Черносливовый настой. Вечером в полулитровый термос помещают 100 грамм чернослива, заливают кипятком, и оставляют настаиваться до утра. На протяжении дня настой нужно полностью выпить и съесть распаренный чернослив.
- Льняное семя на кефире. В стакан напитка добавляют маленькую ложку молотых семян, оставляют набухать на 30 минут. Выпивают на ночь, одновременно съедая семена.
- Свежевыжатый картофельный сок. Его разводят водой один к одному и пьют трижды в сутки до еды по 50 мм.
- Рябиновый сок с сахаром. Отжимают килограмм ягод, смешивают с половиной килограмма сахарного песка. Пьют дважды в день по четверти стакана. Хранят только в холодильнике, иначе сок забродит.
Перед испытанием народных рецептов на себе, стоит проконсультироваться с врачом, чтобы не ухудшить состояние.
Помимо коррекции рациона, для предотвращения запоров женщине в положении необходимо больше двигаться. Пользу принесут продолжительные прогулки, занятия на велотренажере, плавание и аквааэробика, йога и пилатес для беременных. Они поднимут тонус организма, способствуют укреплению стенок брюшины. Но активные тренировки не должны приводить к переутомлению.
Беременным нельзя терпеть запоры. Они могут причинить сильный вред ребенку и будущей маме. Именно поэтому, если коррекция рациона не помогает, или дисфункция кишечника длится более трех дней, требуется обращение к врачу.
Читайте в следующей статье: можно ли делать клизму при беременности
Источник
Запор при беременности – состояние, сопровождаемое отсутствием стула более 3 суток, тяжестью в животе и сильным метеоризмом. Справиться с проблемой помогают изменение рациона питания и подвижный образ жизни. Когда эти способы оказываются малоэффективными, прибегают к применению слабительных для беременных. Перед тем, как лечить констипацию самостоятельно, женщине рекомендовано получить консультацию врача.
На каком сроке беременности начинается запор
Запоры у беременных могут возникнуть на любом сроке гестации. Первые признаки нарушения стула некоторые женщины обнаруживают с 6-8 недели вынашивания плода. Но у большинства будущих мам констипация проявляется со 2 триместра беременности.

Причины развития констипации у беременных
Причины развития констипации при беременности на разных сроках могут отличаться. Начиная со второго триместра констатируются более стойкие запоры, так как состояние провоцируют сразу несколько факторов.
В 1 триместре
На ранних сроках беременности запоры вызывает гормон прогестерон, который в период гестации вырабатывается в повышенном количестве. Он отвечает за снижение тонуса матки, устраняя риск выкидыша. «Побочный эффект» такого влияния гормона – расслабление мускулатуры кишечника, что ведёт к снижению перистальтики.
У некоторых женщин в первом триместре наблюдается гипертонус матки, который может привести к развитию констипации спастического характера.
Ещё одна причина развития запоров у беременных – изменение пищевых привычек. В период вынашивания плода в рационе женщины часто присутствует много белковой пищи и мало продуктов, богатых клетчаткой.
Во 2 триместре
С 12-13 недели гестации уровень прогестерона резко возрастает. В это период беременности риск возникновения запоров высок.
Женщина со второго триместра начинает меньше двигаться. Снижение физической активности у беременных заложено самой природой с целью благополучного вынашивания плода. Это в свою очередь может негативно повлиять на работу кишечника.
Часто провоцируют запоры при беременности во 2 триместре препараты железа, прописанные лечащим врачом.
В 3 триместре
В третьем триместре уровень прогестерона продолжает расти, уменьшая ещё больше сократительную деятельность матки и кишечника. Пищеварительному тракту становится сложнее переваривать пищу и продвигать её в дистальные отделы.
Состояние усугубляется возрастанием давления, которое оказывает увеличившаяся матка с плодом на кишечник. Детородный орган сдавливает нижние отделы пищеварительного тракта, тем самым нарушая его перистальтику.
На поздних сроках беременности женщинам становится сложно совершать двигательную активность. Будущие мамы начинают вести малоподвижный образ жизни. Это отрицательно сказывается на моторике кишечника.
В третьем триместре беременные в большей степени подвержены стрессу, так как меняется гормональный фон. Эмоциональные всплески в свою очередь также могут вызвать запор.
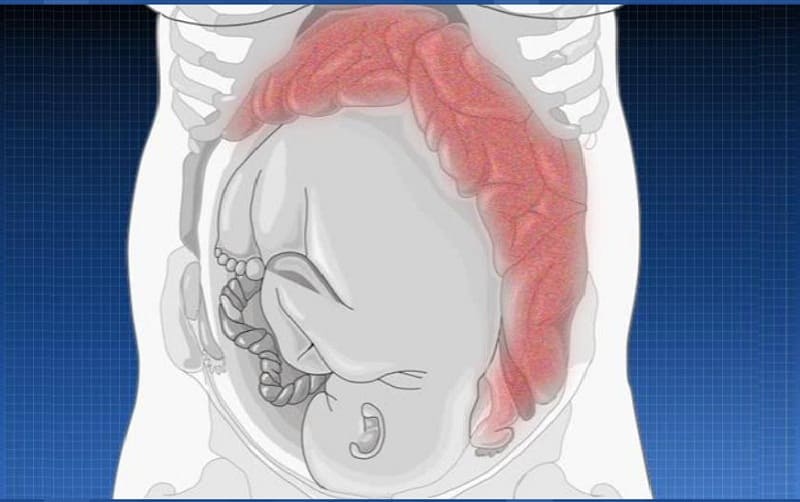
Нередко причиной нарушения стула в период гестации является геморрой. Плод оказывает давление на прямую кишку, что часто провоцирует воспаление геморроидальных узлов в результате венозного застоя.
Состояние сопровождается острыми болями, которые ярко выражены в момент дефекации. Беременная начинает подавлять позывы сходить в туалет по большому из-за страха болевых ощущений.
Чем опасен запор при беременности
Некоторые медики считают, что запоры могут спровоцировать родовую деятельность у беременной из-за сильного потуживания во время акта дефекации. Поэтому существует опасность преждевременных родов.
Нормой считается отсутствие стула в течение 3 дней. При более длительной задержке дефекации есть риск развития интоксикации и формирования каловых пробок. Токсины, накопившиеся в отходах жизнедеятельности, могут проникать в кровь, отравляя организм будущей матери и ребенка.
Последствием недельных запоров нередко бывает развитие геморроя. Под воздействием твердого и сухого кала травмируется слизистая ректального отдела кишечника, что ведёт к воспалению геморроидальных узлов.
Начавшиеся запоры опасны нарушением микробиоты кишечника, что приводит к развитию дисбактериоза.
Как избавиться от запоров при беременности
Прибегать к применению слабительных беременным следует только в крайних случаях, когда мучают стойкие запоры, сопровождаемые сильным вздутием живота, болями и дискомфортом в подвздошной области слева. Первое, что рекомендуют делать врачи, пересмотреть рацион питания и больше двигаться. Если нет отеков, также необходимо пить много воды.
Препараты
Для симптоматического лечения запоров у беременных применяют:
- свечи;
- микроклизмы;
- порошки с псиллиумом;
- сиропы с лактулозой;
- желчегонные препараты.
Быстро устранить запор и размягчить каловые массы при беременности помогают свечи с глицерином. Слабительный эффект наступает в течение получаса после введения суппозитория. Препарат используют, когда кишечнику нужна срочная помощь. Применение на регулярной основе глицериновых свечей ведёт к привыканию и утрачиванию естественной перистальтики.

При геморрое, сопровождаемым запором у беременных, используют облепиховые свечи. Средство обладает мягким послабляющим эффектом и противовоспалительным действием.
В крайних случаях в период гестации назначают суппозитории с бисакодилом (Гутталакс Экспресс, Дульколакс и др.). При их использовании существует опасность возникновения сильных спазмов.
Из микроклизм при беременности разрешен Микролакс. Слабительный раствор усиливает перистальтику и оказывает размягчающее действие на каловые массы. Позывы в туалет развиваются в течение 15-20 минут после введения лекарства. Как применять Микролакс беременным подробнее читайте тут.
На ранних сроках разрешено принимать препараты на основе псиллиума (Фитомуцил норм, Мукофальк, Фибралакс и др.). Основной лечебный компонент этих слабительных – шелуха семян подорожника. Средства полностью безопасны для беременной и плода. Их можно использовать, как при повышенном, так и пониженном тонусе матки.
Лечебный эффект после применения препарата на основе псиллиума развивается в течение 12-24 часов. В период терапии необходимо выпивать не менее 1,5 л воды в сутки.
Во время беременности наладить работу кишечника помогают сиропы с лактулозой (Дюфалак, Нормазе, Порталак). Слабительное действие развивается в первые сутки после приема.
Помогающая от запоров лактулоза в тоже время может вызвать побочные действия у беременных – повышенное газообразование, тошноту, в редких случаях есть риск развития диареи.
Со второго триместра беременности врачи разрешают применять препараты желчи (Аллохол, Холензим). Они оказывают желчегонное действие, что способствует нормализации пищеварения и улучшению перистальтики.
Если вышеперечисленные препараты не помогают вылечить запоры, беременная может проконсультироваться с врачом о возможности применения средств на основе натрия пикосульфата (Слабилен, Слабикап, Регулакс). Они не запрещены к использованию со второго триместра гестации, но женщинам в положении назначают их с осторожностью.
Диета
Клетчатка считается слабительным средством номер один для кишечника. Она усиливает перистальтику и нормализует пищеварение. Но не все продукты, богатые растительными волокнами полезны при беременности.
Грубая клетчатка тяжело поддается перевариванию. Кишечник у беременных вялый и не способен переработать такую пищу. В результате продукты с растительными волокнами могут спровоцировать обратный эффект, повышенное вздутие, спазмы в животе. По этой причине в период гестации рекомендовано сократить в рационе количество свежих яблок, груш, капусты.
Для улучшения перистальтики можно употреблять сухофрукты, овощные блюда, приготовленные на пару или методом тушения.
Хорошим слабительным действием обладают печеные яблоки за счёт содержания большого количество ликопина.
Для избавления от запоров в рацион обязательно включают салат из вареной свеклы, заправленный нерафинированным подсолнечным маслом.
Ежедневно есть такое блюдо не рекомендуется, так как основной ингредиент ухудшает усвояемость железа. Оптимальное количество потребления – 2 раза в неделю.
Избавиться от запоров помогают кисломолочные продукты: свежий кефир (не старше суток), простокваша, кислое молоко.
Нормализовать работу кишечника можно такими напитками, как минеральная вода с магнием, ячменный кофе с цикорием, отвар плодов шиповника.
Из рациона необходимо убрать белый хлеб, кондитерскую выпечку, жирные сорта мяса, макаронные изделия, кукурузу. Рекомендуется сократить потребление яиц и сыра.
Народные средства
В домашних условиях бороться с запорами беременной женщине нередко помогают народные средства.
Слабительным эффектом обладает отвар из чернослива и кураги с добавлением мёда.
Для его приготовления понадобится 100 гр. сухофруктов и 300 мл кипятка. Курагу и чернослив заливают горячей водой, томят на слабом огне в течение 15 минут.
После отвар настаивают еще в течение получаса. В стакан теплого напитка добавляют 1 ч. л. мёда.
Настой рекомендовано выпить перед сном или утром за 15 минут до завтрака. Принятый напиток на ночь обычно вызывает послабляющий эффект на следующий день.
Упражнения
Для улучшения перистальтики кишечники врачи рекомендуют делать в домашних условиях упражнения. Лёгкая гимнастика не причинит вреда плоду. Как правильно и какие упражнение разрешено выполнять беременным, можно посмотреть в ниже представленном видео.
Профилактика запоров при беременности
Избежать развитие запоров при беременности позволит правильное питание, частые прогулки и гимнастика. Между приемами пищи необходимо пить воду.
Следует избегать переедания, так как это негативно влияет на работу кишечника.
Используя препараты железа, необходимо проконсультироваться с лечащим врачом о возможности их отмены, в случае развития запоров.
( 1 оценка, среднее 5 из 5 )
Источник
Содержание:
- Неполноценный рацион
- Неправильный режим питания
- Нехватка жидкости
- Пассивный образ жизни
- Стресс и плохое настроение
- Хронические заболевания
- Лекарственные препараты
- Неловкость и дискомфорт
- Гормоны
На трудности с опорожнением кишечника (или попросту запоры) жалуется 70% будущих мам и каждая третья женщина после родов. Попробуем разобраться, как и от запоров избавиться, и малышу не навредить.
Что считать запором? Для кого-то и три раза сходить в туалет “по-большому” — норма, а не расстройство желудка. Кому-то и один раз в три дня — часто. И тех и других среди всех жителей Земли примерно поровну — около 6%. Так что норма в данном случае — понятие условное. Но если с наступлением беременности визиты в туалет затягиваются и все чаще остаются безрезультатными, несмотря на все “потуги”, если беспокоит неприятное ощущение в животе, головная боль, бессонница, ухудшение настроения — значит, запор все-таки имеет место быть.
Причин у этой напасти может быть много. И чисто физиологические: матка растет, сдавливает кишечник, попробуйте нормально поработать в таких стесненных условиях! И гормональные: гормоны беременности снижают перистальтику, расслабляют гладкую мускулатуру, из которой состоят стенки желудочно-кишечного тракта. Зачем? Потому что матка и кишечник имеют общую иннервацию. И если в кишечнике происходит революция (он сокращается, перистальтика сильная), то и матка начинает испытывать беспокойство. А во время вынашивания ребенка это совсем ни к чему.
Неполноценный рацион
Если будущая мама привыкла налегать на макароны и забывает про существование овощей и фруктов, пусть готовится к проблемам со стулом. Малое содержание растительных волокон в пище — одна из самых распространенных причин запоров. Впрочем, овощ овощу рознь: некоторые плоды, например гранаты, груши, айва, черника, обладают именно закрепляющим действием.
Что делать? Употреблять в пищу как можно больше продуктов, содержащих пектины и клетчатку, которая набухает в кишечнике и способствует его опорожнению. Это свекла, морковь, тыква, кабачки, печеные яблоки. Отслеживать, какие продукты хорошо влияют на работу ЖКТ, а какие — не очень. Не есть всухомятку. Хороший послабляющий эффект дают кефир и простокваша, квас, растительные жиры. Из сухофруктов полезнее всего чернослив, его лучше заваривать кипятком и настаивать 10–12 часов, а потом выпивать по полстакана отвара перед каждым приемом пищи.
Чего не делать? Избегать грубой клетчатки (бобовых, капусты), от которой в кишечнике повышается газообразование и возникают спастичные боли. Не переедать. Отказаться от крепкого кофе и чая, какао, рис и творог есть с осторожностью. Забыть про сладкие булки из муки высшего сорта, перейти на хлеб с отрубями. Шоколад тоже ограничивать: он не только может способствовать развитию аллергии у будущего ребенка, но и провоцирует запоры у его мамы. Поедая салат из свеклы, исключите из него орехи — они способны “запереть” накрепко даже в малых дозах.
Неправильный режим питания
Для кишечника важно и то, что мы едим, и как именно едим — тоже. Иногда проблему запоров можно решить, только изменив режим питания.
Что делать? Питаться дробно, небольшими порциями. В первую половину беременности можно есть 4–5 раз в день, во вторую — до 7 раз в день. Мясные, рыбные блюда, яйца лучше есть в первую половину дня — на завтрак и обед. Молочные и растительные блюда — для второй половины дня. Последний прием пищи должен быть не менее чем за 2 часа до сна.
Чего не делать? Даже при дробном питании превращать полноценные приемы пищи в перекусы. Каждый “второй завтрак” или “третий полдник” должны быть сбалансированы по количеству белков, жиров и углеводов.
Нехватка жидкости
Чтобы то, что из нас выходит, было достаточно мягким и жидким, нужна вода. Если будущая мама сильно ограничена в потреблении жидкости, вода идет на самое нужное — на кроветворение, на нужды ребенка. На дефекацию ее попросту не хватает: возникает запор.
Что делать? Иногда достаточно скорректировать свой питьевой режим, чтобы избавиться от запоров. Вода может быть и прекрасным “моментальным” средством: достаточно утром, натощак, выпить стакан холодной воды, в которой размешана ложка меда.
Чего не делать? Пытаться восполнить жидкость в организме не водой, а чаем, кофе, какао, газированными напитками, мучными и слизистыми супами.
Пассивный образ жизни
Движение — жизнь, это аксиома. К сожалению, будущие мамы часто испытывают желание прилечь и отдохнуть: в I триместре этому способствуют токсикоз и сонливость, по мере увеличения срока — частые недомогания, усиливающаяся усталость, боли в ногах. Да, растущий живот носить нелегко. Но стоит помнить, что физическая активность помимо укрепления организма и заряда бодрости также помогает усилить перистальтику кишечника.
Что делать? Записаться в группу лечебной физкультуры для будущих мам. Не нравится заниматься в команде? Плавайте в бассейне (только выбирайте такой, где воду обеззараживают не хлорированием, а озонированием). Во время прогулки не сидите на лавочке, а ходите, причем часть времени — в быстром темпе. Упражнения Кегеля, укрепляющие мышцы тазового дна, помогут не только легче родить в перспективе, но и быстрее избавиться от ненужного “балласта” в кишечнике — в обозримом будущем.
Чего не делать? Превышать пределы своих возможностей: заниматься силовыми тренировками, опасными видами спорта, поднимать тяжести. Или, наоборот, провести всю беременность, лежа на диване (если подобного, конечно, не прописал доктор — в целях ее сохранения).
Стресс и плохое настроение
Современная медицина утверждает, что запоры (вообще и, в частности, запоры у беременных) очень часто возникают “на нервной почве”. Ничего удивительного: вспомните, как перед экзаменом у вас возникала “медвежья болезнь”! Кишечник, конечно, думать и переживать не умеет, но очень тесно связан с центральной нервной системой: умение “ощущать нутром” досталось нам по наследству от предков, убегающих от хищников. Поэтому психоэмоциональное состояние очень сильно влияет на работу желудочно-кишечного тракта.
Что делать? Перестать беспокоиться — это полезно не только для нормализации пищеварения, но и для общего состояния будущей мамы и ее малыша. Посоветоваться с врачом: если на работе или в семье обстановка нервная, возможно, имеет смысл попить растительные успокоительные. Но не вместо ликвидации “очага беспокойства” (а это может потребовать смены работы или работы с семейным психологом), а попутно. Чем спокойнее дышит и крепче спит будущая мама, тем меньше ее беспокоят кишечные проблемы.
Чего не делать? Переживать по поводу запора больше, чем советует врач. Во-первых, само по себе это состояние малоприятно, приводит к головной боли, утомляемости, бессоннице, болям — тут и так настроение на нуле. Зная это, не стоит усугублять проблему: получится замкнутый круг, при хронических запорах характер портится, человек становится мнительным, нервным и желчным. Во-вторых, решать симптоматически проблему и ждать родов: медики заметили, что в послеродовой период женщины реже страдают запорами, потому что их психоэмоциональное состояние быстро и зримо улучшается.
Хронические заболевания
Некоторые хронические заболевания, такие как гипотиреоз и сахарный диабет, часто поражают сосуды, нервы и клетки кишечника, тем самым снижая его моторную активность. Поэтому одним из их побочных симптомов является запор (а состояние беременности лишь усугубляет этот процесс).
Что делать? Строго придерживаться рекомендаций врача: скорее всего, беременность у женщины с сахарным диабетом и другими сложными хроническими заболеваниями ведет специалист именно по данной проблеме (если нет, его надо найти).
Чего не делать? Заниматься самолечением. Стесняться рассказать доктору о “неловкой проблеме”.
Лекарственные препараты
Некоторые лекарства могут вызывать нежелательный эффект в виде запоров. Будущим мамам, впрочем, вряд ли доведется попробовать многие из них. Но надо помнить, что некоторые антациды, препараты железа и антидепрессанты могут вызвать проблемы с дефекацией.
Что делать? Любую таблетку и даже “травку” нужно принимать только после консультации с врачом. Если же без лекарств (например, содержащих железо для профилактики анемии) не обойтись, посоветуйтесь с доктором, как минимизировать их побочный эффект.
Чего не делать? В порядке самоназначения “прописывать” себе слабительные средства, в том числе и народные. Будущим мамам они категорически не рекомендуются, в том числе и потому, что некоторые слабительные еще больше провоцируют запор, а другие, наоборот, усиливают перистальтику, которая в итоге может привести к прерыванию беременности.
Неловкость и дискомфорт
Одна из наиболее распространенных причин для трудностей. Судите сами: где-нибудь в поезде или в общественном туалете “заседать” не очень комфортно. Некоторые люди не могут сходить “по-большому” на работе, в кинотеатре или в другом общественном месте — ну неудобно, люди же вокруг! Если перетерпеть естественный позыв, следующий может возникнуть нескоро.
Что делать? В случае, если предстоит поездка в поезде или пребывание в непривычных условиях, можно посоветоваться с врачом и прихватить с собой одну из следующих травок: цветы ромашки, листья мяты, семена тмина, укропа. Заваривать и пить их в профилактических целях. Помогает иногда и активированный уголь.
Чего не делать? Забыть про существование таких сильнодействующих препаратов, как сульфат магния, карловарская соль, касторовое масло, а также растительных средств — коры крушины, ревеня, листьев сены. Не пытаться протужиться через силу: это может спровоцировать преждевременные роды.
Гормоны
Запор у беременных женщин может стать особенно сильным в III триместре. Организм усиленно синтезирует прогестерон, которые угнетает перистальтику, замедляет пищеварительный процесс.
Что делать? Осуществлять профилактику запоров: пить больше воды, включить в рацион свежие овощи, фрукты, налегать на продукты, обладающие послабляющим эффектом (ту же свеклу и чернослив), гулять, двигаться. Ждать скорых родов — одним из признаков того, что “день Ч” наступил, является расстройство стула, а в роддоме к этому “облегчению” добавится еще и клизма.
Чего не делать? Не сидеть нога на ногу. Вообще поменьше сидеть: сидячий образ жизни провоцирует застой в органах малого таза; как следствие, развивается геморрой, который в свою очередь частенько бывает причиной запоров (и других малоприятных проблем). Пытаться лечить запор при беременности физиотерапией — электрофорезом, электростимуляцией, диадинамическими токами.
Самое главное для будущей мамы — не стесняться того, что у нее есть “туалетные трудности”. Неловкая проблема заставляет скрываться, таиться и заниматься самолечением, а это во время беременности недопустимо. В конце концов, вы не уникальны: запор вообще принял характер мировой эпидемии, поскольку до 50% населения развитых стран страдают от проблем с дефекацией. Говорят, это потому, что мы слишком хорошо и комфортно живем.
Источник
