Как происходит выкидыш на 7 неделе беременности фото
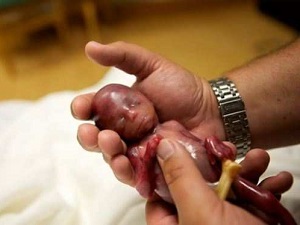
Факт выкидыша может нанести большую травму. Но наблюдение за самим процессом самопроизвольного прерывания беременности может быть еще более тяжелым. Выкидыш или самопроизвольный аборт определяется как потеря ребенка до 24 недели, хотя иногда этот срок обрезается до 20 недель. Около 50% беременностей заканчиваются выкидышем, но на очень ранних сроках женщины часто даже не знают, что были уже беременны и не испытывали никаких признаков. Среди клинически подтвержденных беременностей этот показатель около 15-20%.
Изображения сгустков могут помочь подготовиться к происходящему, если вам сказали, что вы, вероятно, потеряете своего ребенка. Эта статья также поможет подготовить вас к тому, что ожидать при выкидыше.
Кровотечение во время беременности
Прежде чем рассмотреть некоторые фотографии, важно обсудить кровотечение во время беременности.
Каждая четвертая женщина, замечает кровотечение на раннем сроке. Но выделение крови является обычным явлением в первые 12 недель и, как правило, об этом не стоит беспокоиться. Если кровотечение уменьшается и проходит за 1-2 дня, то оно не указывает на выкидыш. Чаще всего беременность продолжается, и на свет появляется здоровый ребенок.
Однако некоторые типы кровотечений могут быть признаком чего-то более серьезного, особенно если они обильные или сопровождаются спазмами. Узнайте, как выглядит и сколько длится кровотечение при выкидыше.
Кровотечение может иметь красный, как в период менструации, или светло-коричневый цвет. Кровянистые выделения на раннем сроке обычно являются нормой и часто выступают признаком того, что яйцеклетка имплантирована в матку (имплантационное кровотечение). Обычно это происходит во время предполагаемой даты месячных, а затем останавливается через несколько дней.
Выходящие сгустки и ткани при выкидыше по неделям беременности
Беременность может прерваться на любом этапе, но чаще это происходит в первые недели. На более ранних сроках при выкидыше можно увидеть только кровь и сгустки, но если выкидыш происходит после 8 недели, то есть вероятность обнаружить болнн плотные ткани, мешочек с эмбрионом и даже сформировавшийся плод.
Пожалуйста, имейте в виду, что эти фотографии являются только примером, предназначенным, чтобы понять общую суть и помочь вам подготовиться. Они не означают, что эмбрион или плод будет выходит в настолько сохраненном виде.
Если вы беременны менее 8 недель, то сгустки, спазмы и кровотечения обычно даже не будут отличаться от тяжелой менструации (месячных). На более сложном сроке вы можете помимо сгустков заметить части более плотной ткани, которая является плацентарной или другими продуктами зачатия. А также можете увидеть или не увидеть ткань, которая выглядит как эмбрион или плод. 1
4 — 5 недель
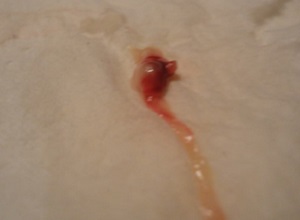 Во время выкидыша на сроке беременности в 4 недели при кровотечении со сгустками крови, вы можете заметить некоторую белую или серую ткань среди них. На этом этапе беременности самого эмбриона вы не будете видеть вообще во время выкидыша, так как он меньше ½ см длиной или размером с рисовое зернышко.
Во время выкидыша на сроке беременности в 4 недели при кровотечении со сгустками крови, вы можете заметить некоторую белую или серую ткань среди них. На этом этапе беременности самого эмбриона вы не будете видеть вообще во время выкидыша, так как он меньше ½ см длиной или размером с рисовое зернышко.
6 недель
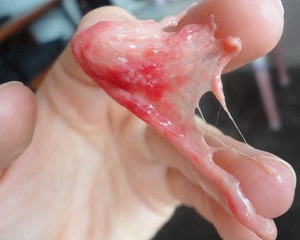 У вас может быть кровотечение, сгустки и иногда можно обнаружить маленький мешочек с жидкостью, очень маленький эмбрион размером с горошину, а также прикрепленную плаценту. Некоторые женщины даже обнаруживали пуповину, но в шесть недель все равно очень сложно рассмотреть что-то.
У вас может быть кровотечение, сгустки и иногда можно обнаружить маленький мешочек с жидкостью, очень маленький эмбрион размером с горошину, а также прикрепленную плаценту. Некоторые женщины даже обнаруживали пуповину, но в шесть недель все равно очень сложно рассмотреть что-то.
7 — 8 недель
 При выкидыше на сроке беременности около восьми недель многие женщины описывают ткань похожую на «печень». Сгустки и плацента тёмно-красные и очень блестящие. Вы можете найти мешочек и эмбриона в ребенок будет выглядеть почти как «фасоль». Можно даже понять, что у него глаза закрыты, и рассмотреть зачатки рук и ног.
При выкидыше на сроке беременности около восьми недель многие женщины описывают ткань похожую на «печень». Сгустки и плацента тёмно-красные и очень блестящие. Вы можете найти мешочек и эмбриона в ребенок будет выглядеть почти как «фасоль». Можно даже понять, что у него глаза закрыты, и рассмотреть зачатки рук и ног.
10 недель
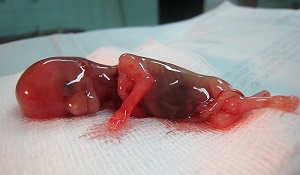 При самопроизвольном аборте, который происходит в десять недель, сгустки тёмно-красного цвета и похожи на желе. Среди них вы можете заметить ткань, которая выглядит как пленка, что будет частью плаценты. Если вы отделите сгустки, то, скорее всего, найдете желточный мешочек и увидите сформированный плод внутри жидкости. Он теперь больше похож на ребенка с полностью сформированными руками, ногами, пальцами.
При самопроизвольном аборте, который происходит в десять недель, сгустки тёмно-красного цвета и похожи на желе. Среди них вы можете заметить ткань, которая выглядит как пленка, что будет частью плаценты. Если вы отделите сгустки, то, скорее всего, найдете желточный мешочек и увидите сформированный плод внутри жидкости. Он теперь больше похож на ребенка с полностью сформированными руками, ногами, пальцами.
12 недель
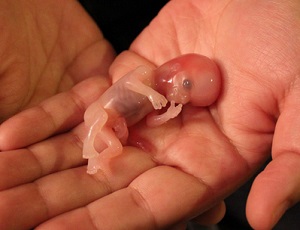 Ребенок может выйти в мешочке с жидкостью (плодном яйце), но часто в это время оболочка повреждается, и плодные воды выходят сами по себе. Вы можете заметить, что после сгустков крови, ребенок с пуповиной еще не вышел и находится внутри вас. Затем изгоняется плацента. На этом этапе беременности вы можете даже сказать, был ли ваш ребенок девочкой или мальчиком.
Ребенок может выйти в мешочке с жидкостью (плодном яйце), но часто в это время оболочка повреждается, и плодные воды выходят сами по себе. Вы можете заметить, что после сгустков крови, ребенок с пуповиной еще не вышел и находится внутри вас. Затем изгоняется плацента. На этом этапе беременности вы можете даже сказать, был ли ваш ребенок девочкой или мальчиком.
16 — 20 недель
 В период с шестнадцатой по двадцатую недели можно наблюдать очень большие сгустки, которые выглядят как «сырая печень». Они также могут быть вокруг ребенка. Кроме того, можно наблюдать кусочки ткани, которые напоминают пленку. В это время вы можете заметить, что из вашего влагалища вытекают воды. Примерно в двадцать недель ребенок полностью сформирован, размером с руку.
В период с шестнадцатой по двадцатую недели можно наблюдать очень большие сгустки, которые выглядят как «сырая печень». Они также могут быть вокруг ребенка. Кроме того, можно наблюдать кусочки ткани, которые напоминают пленку. В это время вы можете заметить, что из вашего влагалища вытекают воды. Примерно в двадцать недель ребенок полностью сформирован, размером с руку.
Что делать, если вы подозреваете выкидыш
Если вы заметили кровотечение со сгустками, поместите на нижнее белье гигиеническую прокладку. Если потребуется более двух прокладок в час или вы испытываете сильные спазмы, немедленно обратитесь к врачу или в скорую помощь.
Врач посмотрит шейку матки, чтобы узнать, открыта ли она. У вас возьмут кровь на анализ уровня ХГЧ, чтобы узнать срок беременности, а затем повторно проведут анализ, чтобы узнать, поднимается ли его уровень или падает. Если он растет, ваша беременность, скорее всего, прогрессирует, но если снижается – происходит выкидыш. Вам, вероятно, сделают УЗИ, чтобы проверить сердцебиение и убедиться, что это не внематочная беременность.
Если вы подвергаетесь риску выкидыша, то врач может назначить определенное лечение, если в этом он видит смысл. Скорее всего, вас отправят домой и попросят отдохнуть, хотя польза постельного режима не является доказанной. Если кровотечение прекращается, и у вас наблюдаются симптомы беременности, она во многих случаях развивается дальше. Если симптомы беременности внезапно исчезают, при этом начинаются сильные спазмы и выделение сгустков, тогда врач даст возможность произойти выкидышу дома. Доктор может предложить вам принести сгустки и ткани для обследования, если это уже не первый выкидыш. 2
Опыт других женщин
Взято с зарубежного женского форума о беременности 3:
Я на 10 неделе беременности и 2 дня назад пошла на УЗИ, потому что выходило немного крови. Они сказали, что мой ребенок умер на сроке 8 недель и 5 дней. Я решила не делать операцию по удалению ребенка, а ждать естественного выкидыша. Меня пугает мысль о том, что я могу увидеть, но смогу ли я на самом деле сказать, что вышел ребенок? У меня был выкидыш 7 лет назад, и я была на 6 неделе беременности, когда он вышел, то выглядел как сгусток крови. Я так расстроена, что у меня случился еще выкидыш, и мне становится хуже от паники каждый раз, когда я иду в туалет, когда вижу что-то.
SallyJW
«Через восемь недель симптомы моей беременности просто исчезли в одночасье. Затем я начала истекать кровью, поэтому позвонила врачу. Он сказал мне отдохнуть, но у меня появились действительно сильные спазмы и выходили довольно большие сгустки. Затем кровотечение внезапно остановилось. Я знала, что у меня произошел выкидыш и мои месячные вернулись примерно через 6 недель. Я смогла зачать ребенка снова, и следующая беременность была успешной».
Кейтлин
«Примерно на 7 неделе у меня началось кровотечение, а затем я увидела два кусочка белой ткани, похожей на резину, размером около сантиметра. Они напомнили мне маленький кусочек сырой курицы. Затем вышел сгусток длиной около пяти сантиметров и ничего больше».
Джулия
Загрузка…
Источник
Радость по поводу положительного теста на беременность может быть преждевременной. По крайней мере у одной из шести пар беременность заканчивается выкидышем. Иногда причина этого — проблемы со здоровьем, но чаще — как это ни парадоксально — мудрость природы.
По оценкам специалистов, в России ежегодно происходит около 50000 выкидышей. Так много беременностей прерывается до окончания 20-й недели. На самом деле, эта цифра далеко не полная. Все случаи самопроизвольного аборта сложно подсчитать точно, так как 50–70% выкидышей происходит при ещё не подтвержденной беременности.
Многие женщины не понимают, что произошел выкидыш, принимая это состояние за задержку менструации или болезненные месячные. При раннем выкидыше нет значительных симптомов, разве что менструация может быть немного более болезненной и обильной чем обычно.
К сожалению, повлиять на ситуацию на этом этапе практически невозможно. Тем не менее, известны факторы, приводящие к потере беременности. Поэтому, предположив, что беременность заканчивается выкидышем, нужно искать причины происходящего.
Природа знает лучше
До 80% случаев являются так называемыми ранними выкидышами. К ним относятся самопроизвольные аборты вплоть до 12-й недели беременности. Очень часто они обусловлены биологическим отбором организма женщины. Процесс можно обозначить, как «исправление ошибок природы».
Женщина после аборта
Оплодотворенная яйцеклетка достигает полости матки и закрепляется в ее стенке, но зародыш перестает расти. Это связано с тем, что яйцеклетка или сперматозоид имеют неправильное количество хромосом или другие дефекты. Слабый эмбрион удаляется, потому что у него не будет шансов на выживание в будущем.
У женщины в этот момент появляется ряд характерных симптомов выкидыша:
- усталость;
- боль в груди;
- тошнота;
- положительный тест на беременность.
Боль в груди
Тошнота
Положительный тест
Симптомы выкидыша очень схожи с первыми симптомами беременности. Это связано с тем, что плацента уже начала вырабатывать гормон беременности ХГЧ. После выкидыша все признаки внезапно исчезают.
Во многих странах, например, в Нидерландах, Бельгии, Франции, беременность, находящаяся под угрозой прерывания, не подвергается лечению в течение 15 недель. Врачи в этих странах учитывают время, когда может происходить естественный «скрининг» дефектных эмбрионов.
Что увеличивает риски выкидыша
Потеря беременности может произойти у любой женщиной, независимо от возраста и состояния здоровья. Однако, как и в случае любого нарушения или болезни, есть факторы, которые стимулируют выкидыши.
- Возраст. Чем старше женщина, тем больше вероятность, что оплодотворенная яйцеклетка будет дефектной. Риск самопроизвольного прерывания на ранних сроках беременности значительно возрастает после 35 лет. В то время как для женщин в возрасте до 29 лет риск составляет менее 10%, а в диапазоне 30-34 лет — 11,7%. Для женщин старше 40 лет риски патологий превышают 50%. У зрелых женщин количество аномальных яйцеклеток выше, и чаще встречаются гормональные нарушения и хронические заболевания, такие как диабет и гипертония. Исследования также подтвердили, что возраст отца тоже имеет значение. Выкидышу способствует низкое качество спермы, а также ее повреждения, например, в результате воздействия токсических веществ.
- Некоторые хронические заболевания. Диабет, заболевания крови, а также гормональные нарушения (например, синдром поликистозных яичников) могут не только препятствовать зачатию, но и прекращать беременность.
- Изменения в репродуктивных органах. Наиболее распространенные патологии: гипоплазия матки, аномальная структура органа, полипы, опухоли, миомы, дефекты шейки матки, эрозии и воспаление.
- Генетические проблемы. Если в семье женщины или ее партнера были случаи генетического заболевания или женщина уже родила ребенка с таким заболеванием, риск выкидыша выше.
- Лекарственные препараты. Некоторые из них, даже те, которые использовались ранее и хорошо переносились, могут быть опасны для плода.
- Вирусы и бактерии. Исследования показали, что риск выкидыша возрастает при наличии эпидемического паротита, краснухи, кори, цитомегаловируса, ВИЧ. Риск увеличивается при венерических заболеваниях, инфекциях и состояниях с высокой температурой. Проблемы с вынашиванием также создают диабет, заболевания щитовидной железы, гормональные нарушения, травмы.
- Контакт с токсинами. Могут нарушить развитие новой жизни следующие вещества (включая испарения): свинец, мышьяк, этиленоксид, формальдегид, бензол и т.д. Будьте осторожны с радиацией и анестетиками.
- Нездоровый образ жизни. Для беременных опасны алкоголь, курение и другие стимуляторы. Также к выкидышу приводят: переутомление, ношение тяжестей , стресс. Большую угрозу представляет недостаток железа и фолиевой кислоты.
- Психическое состояние будущей мамы. Угрозу беременности создают: страх беременности, беспокойства, депрессивные состояния или постоянный стресс.
- Гормональные состояния. Риск выкидышей выше у женщин, лечившихся от бесплодия, а также в случае многоплодной беременности.
- Дефекты развития. Может случиться, что остановка развития зародыша вызвана, например, дефектом пуповины или хориона, гипоплазией плаценты (acinar oblongata).
- Повторная беременность. Если с момента предыдущего родов не прошло 3 месяца, существует высокий риск того, что организм не справится с такой нагрузкой.
Курящая девушка
Диабет
Депрессивное состояние
Причина выкидышей — аутоиммунные заболевания
Заболевания, которые могут вызвать выкидыш, включают ряд аутоиммунных состояний. Это группа патологий, при которых организм неправильно понимает угрозы и начинает бороться не только с вирусами или бактериями, но и с нормальными клетками, включая развивающийся эмбрион. Эти заболевания трудно диагностировать до беременности, потому что их симптомы часто проявляются только при развитии плода. Предполагается, что иммунный фактор может быть причиной около 60% всех случаев повторяющихся выкидышей.
Наиболее важную роль играют антифосфолипидные и антиядерные антитела. Серьезный противник будущих родителей, среди прочего антифосфолипидный синдром (APS). Но это состояние можно лечить.
Если было несколько выкидышей и не удалось найти причину, нужно сдать анализы на наличие антител против фосфолипидов.
Один выкидыш — не беда, два — закономерность
Один выкидыш не означает, что риск потерять малыша при следующей беременности будет выше. Это также не указывает на какие-либо нарушения в функционировании организма ни женщины, ни ее партнера. В случае двух последовательных выкидышей вероятность следующего выкидыша увеличивается на 20-30%. Несколько выкидышей означает, что они связаны с одной причиной, которая их вызывает.
Выкидыш
Если она может быть установлена и присутствуют, например, фосфолипидные антитела, беременность относится к состояниям высокого риска. Если же причина выкидышей кроется в гормональном балансе, то после лечения у эндокринолога беременность можно рассматривать как нормальную.
Когда можно беременеть после выкидыша
Вы можете вернуться к попыткам зачатия не ранее, чем через шесть недель после выкидыша. Столько времени нужно матке для восстановления. Конечно, многое зависит от индивидуальных обстоятельств, и самое главное — это моральная готовность обоих родителей.
Планирование ребенка
Принимая во внимание только медицинские соображения, врачи рекомендуют ждать три последовательных цикла, наблюдая, являются ли они регулярными, какова интенсивность кровотечения, нет ли выделений и боли в середине цикла. Это время также может использоваться для восполнения недостатков важных для сохранения беременности элементов, например, железа, или лечения половых инфекций. Когда причиной выкидыша стало гормональное расстройство, это время необходимо для восстановления баланса.
Что делать при постоянных выкидышах
Если в одном партнерстве было как минимум три случая непроизвольного прерывания беременности, мы имеем дело с повторными выкидышами. Это случается у 1-2% пар детородного возраста.
Чтобы найти причины, нужно сделать ряд тестов, в том числе оба партнера должны пройти генетический тест на кариотип. Если обнаружены какие-либо нарушения, необходима консультация генетика, который предложит соответствующие меры.
Генетический тест
Важно оценить строение репродуктивного органа у женщины. В этом случае базовым обследованием будет УЗИ матки. В случае подозрения на дефект матки диагностика расширяется и включает гистеросальпингоскопию (УЗГСС) и гистероскопию, которая позволяет просматривать внутреннюю часть матки и удалять аномалии (например, перегородку в матке).
Также должны быть выполнены иммунологические тесты, анализы на врожденную тромбофилию (заболевание, характеризующееся повышенной склонностью к тромбам) и гормональные тесты, выявляющие нарушения работы щитовидной железы и синдром поликистозных яичников.
Поделиться ссылкой:
Источник
Часто самопроизвольного выкидыша на ранних сроках беременности можно избежать, если вовремя обратиться за медицинской помощью, но беременной женщине необходимо знать основные признаки развития патологии беременности и немедленно обратиться к врачу акушеру-гинекологу.
Основные симптомы выкидыша на раннем сроке беременности
Признаки выкидыша необходимо знать каждой женщине, что своевременно обратиться за медицинской помощью:
- Появление признаков маточного кровотечения (от минимальных кровянистых выделений или капель крови на белье). В начале выкидыша кровянистые выделения имеют буроватый цвет, но по мере усиления кровотечения – выделения приобретают ярко – алую окраску. Выраженность кровотечения также увеличивается с течением времени без своевременного оказания медицинской помощи и может быть разнообразной – от нескольких капель до кровотечения большой интенсивности и продолжаться длительное время, ослабляя беременную и способствуя развитию осложнений в связи с большой кровопотерей, до шоковых состояний или ДВС – синдрома (внутрисосудистого свертывания крови с образованием множественных тромбов во многих органах и системах). Поэтому при возникновении маточного кровотечения необходимо срочно обратиться за медицинской помощью.
- Болевой синдром. Достаточно часто выкидыш сопровождается сильными болями внизу живота, но существуют и малосимптомные (с мигрирующими болями в животе малой интенсивности) или бессимптомные формы самопроизвольных выкидышей, особенно при беременности с небольшим сроком (2-3 недели). Но чаще всего болевой синдром при выкидышах в первом триместре сначала появляется и исчезает, а по мере усиления интенсивности кровотечения боли также усиливаются. Поэтому любой болевой синдром в спине или внизу живота при наличии беременности нельзя оставлять без внимания, это может быть признаком угрозы прерывания беременности или сигнализировать о начале выкидыша.
При появлении любого вида боли и интенсивности, особенно в сочетании с выделениями из влагалища необходимо немедленно обратиться к врачу для диагностики и назначения своевременного и адекватного лечения, чтобы спасти беременность.
Стадии выкидыша
Самопроизвольное прерывание беременности на ранних сроках имеет несколько стадий:
- Угрожающий выкидыш.
- Начавшийся выкидыш.
- Аборт в ходу.
- Полный выкидыш.
- Неполный выкидыш.
- Замершая беременность или несостоявшийся выкидыш.
Первая стадия – угроза самопроизвольного прерывания беременности
Этот период характеризует появлением тянущих, иногда незначительных болей внизу живота и/или пояснице на фоне полного здоровья или после провоцирующих факторов (в связи с эмоциональным возбуждением, после стресса, подъема тяжести, падения, горячей ванны). Постепенно болевой синдром увеличивается по интенсивности и длительности приступов, часто присоединятся другие симптомы – кровянистые выделения из половых путей, учащенное мочеиспускание, частый жидкий стул, умеренные головокружения. При влагалищном исследовании определяется увеличенная матка, соответствующая сроку беременности, которая начинает сокращаться при ее пальпации. При ультразвуковом исследовании фиксируется повышение тонуса матки. Часто диагностика угрожающего выкидыша проводится на основании УЗИ, при этом беременная женщина еще не предъявляет жалоб. Беременность в этой стадии самопроизвольного выкидыша можно и нужно сохранить, если начать немедленное лечение при наличии начальных симптомов.
Вторая стадия – начавшийся выкидыш
В этой стадии появляются ощутимые выраженные боли в области в нижних отделах живота и крестца, постепенно приобретающие схваткообразный характер. Затем появляются умеренные кровянистые выделения из влагалища, значительно усиливающиеся при движениях, выраженная слабость, сильное головокружение, тошнота, рвота. Но даже в этой стадии самопроизвольного выкидыша беременность можно спасти при немедленном обращении за медицинской помощью.
Практически во всех случаях беременную женщину с этими симптомами помещают в стационар гинекологического отделения для определения причины патологического состояния и лечения. Важно помнить, что нельзя отказываться от предлагаемой госпитализации – с течением времени кровотечение будет усиливаться с угрозой развития шока, острой сосудистой недостаточности и других угрожающих жизни беременной осложнений.
Только в этих стадиях самопроизвольного прерывания беременности процесс отторжения зародыша обратим, а все остальные периоды неизбежно приводят к потере ребенка.
Третья стадия – аборт в ходу
Эта стадия самопроизвольного прерывания беременности характеризуется резкой и сильной болью в нижних отделах живота и пояснице, отдающей в половые органы и паховую область. При этом болевой синдром сопровождается интенсивным кровотечением из половых путей со значительной кровопотерей. В этой стадии выкидыша плодное яйцо погибает, а беременность сохранить невозможно.
Четвертая стадия – полный выкидыш или свершившийся аборт
После гибели, плодное яйцо изгоняется из полости матки, которая начинает сокращаться и восстанавливает свои прежние размеры. Интенсивность кровотечения после изгнания плодного яйца в связи с сокращением матки значительно уменьшается и полностью прекращается. Полный выкидыш подтверждается ультразвуковым исследованием.
Неполный выкидыш
В гинекологии выделяется стадия самопроизвольного выкидыша – неполный выкидыш. Он характеризуется наличием части тканей плодного яйца (обычно плаценты) в полости матки после свершившегося аборта. Боли в этой стадии отсутствуют, а выделения имеют умеренную интенсивность или мажущий характер. При гинекологическом осмотре определяется размягченная матка, значительно меньших размеров, чем срок беременности.
Несостоявшийся выкидыш или замершая беременность
Это патологическое состояние характеризуется наличием погибшего плодного яйца в связи с повреждающим воздействием определенных факторов, но его изгнания не происходит. У беременной значительно ухудшается общее самочувствие, появляются слабость, нарушения сна, выраженные головные боли и головокружение с одновременным исчезновением признаков беременности. При УЗИ полости матки отмечается гибель плода.
Единственным способом удаления плодного яйца (при замершей беременности) или его остатков (при неполном выкидыше) является выскабливание полости матки.
Выскабливание полости матки
Тема необходимости выскабливания полости матки после самопроизвольного аборта очень актуальна на сегодняшний день и вызывает много дискуссий. Чистка после полного выкидыша зачастую игнорируется и считается излишней предосторожностью.
Особенно это случается, если выкидыш происходит в домашних условиях – женщина после отторжения плода не обращается за медицинской помощью, считая все предосторожности излишними, а выкидыш полным и завершенным. Но в большинстве случаев это не так и полное изгнание плодных оболочек и зародыша происходит крайне редко, а женщине необходимо выскабливание полости матки с целью удаления остатков плодных оболочек и/или плодного яйца.
В случае отсутствия выскабливания и наличия в полости матки частей зародыша, они начинают разлагаться, образуя благоприятную среду для размножения условно-патогенных и патогенных бактерий, которые вызывают развитие опасных воспалительных процессов в организме женщины, разрастание воспаленного эндометрия (эндометриоз), формирование доброкачественных новообразований (пузырный занос).
Все эти заболевания впоследствии приводят к вторичному бесплодию, привычному невынашиванию беременности и гнойным воспалительным процессам репродуктивной системы, осложненных перитонитом и приводящих при отсутствии лечения даже к летальным исходам.
Поэтому после выкидыша вне условий стационара, женщина обязательно должна обратиться к врачу акушеру-гинекологу, который объективно оценит состояние женщины и определит необходимость выскабливания полости матки.
Процедура хирургического удаления плодного яйца и его оболочек проводится только в условиях медицинского учреждения с проведением необходимой подготовки:
- удаления волосяного покрова на лобке;
- очистительной клизмы;
- определения оптимального вида анестезии;
- общего осмотра врачом-гинекологом женщины – с помощью зеркал с целью определения состояния шейки матки и слизистых влагалища и акушерского ручного исследования для определения размеров и расположения матки, а также ее формы.
Затем женщина получает анестезию. В большинстве случаев выскабливание проводится под общим наркозом, что позволяет избавить пациентку от дополнительного стресса и боли, а для врачей положительным моментом является возможность быстро и спокойно провести необходимое хирургическое вмешательство. При наличии абсолютных противопоказаний к общему обезболиванию, операция проводится под местной анестезией, блокирующей нервные окончания шейки матки путем проведений инъекций с анестетиками.
Все время операции женщина находится на гинекологическом кресле.
Перед началом оперативного вмешательства половые органы пациентки обильно обрабатываются 5 % йодным раствором, а слизистые оболочки шейка матки и влагалища – спиртовым раствором, а затем начинается хирургическое выскабливание полости матки.
Сначала при помощи влагалищных зеркал врач обнажает шейку матки и расширителями расширяет ее до нужной степени. Затем специальной кюреткой, которая имеет форму ложечки, гинеколог извлекает остатки плодного яйца или его оболочки и при помощи острой кюретки заканчивает процедуру выскабливания слизистой оболочки матки.
После произведения выскабливания полости матки, обязательно биологический материал отправляют на гистологическое исследование, что помогает в ряде случаев установить причины развития самопроизвольного выкидыша.
Необходимо соблюдать ряд требований, чтобы процесс послеоперационной реабилитации прошел успешно:
- следить за выделениями из влагалищных путей, а при появлении слизисто-гнойных или выраженных кровянистых выделений необходимо немедленно обратиться к врачу;
- контролировать температуру тела, ведь ее повышение сигнализирует о развитии и прогрессировании воспалительного процесса в организме женщины;
- следить за гигиеной и чистотой половых органов – два раза в сутки обмывать половые органы антисептическими растворами, своевременно менять гигиенические прокладки.
Психологическая реабилитация женщин после выкидыша
Физическое восстановление женщины после самопроизвольного прерывания беременности происходит через один – два месяца, но психологическая реабилитация занимает намного больше времени. Часто женщина в течение долгих месяцев не может смириться с трагедией, особенно если эта беременность была долгожданной и желанной.
При этом достаточно часто развиваются депрессии, неврозы, нарушения сна, переходящие в синдром хронической усталости, снижение иммунологической реактивности организма и развитие патологии сердца и сосудов. Поэтому нельзя замыкаться в себе и в одиночку переживать боль и отчаяние, необходима поддержка близких людей – мужа, мамы, подруг, а при необходимости нужно обратиться за помощью к психологу.
При этом могут развиваться специфические расстройства психики у женщин, потерявших ребенка – навязчивая идея, что выкидыша не произошло и/или при выскабливании малыша не затронули. В этом случае женщины проводят тест на беременность, который в большинстве случаев оказывается положительным, что обусловлено измененным гормональным фоном женщины при беременности, который не успел измениться.
Это сложно пережить, но необходимо в первую очередь по возможности определить причину развития выкидыша на раннем сроке, для того, чтобы при наступлении следующей беременности пройти весь путь от самого начала, до ее конца – счастья от рождения самого замечательного ребенка на свете – вашего малыша!
Источник
