Изосенсибилизация по аво при беременности лечение
Почему возникает конфликт «мать-плод»?
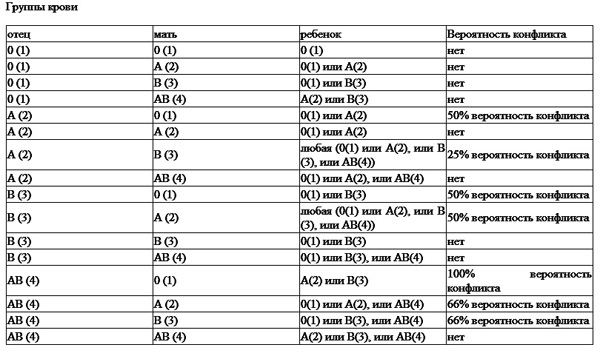
Конфликт «мать— плод» возникает при несовместимости крови матери и плода, когда в крови матери образуются антитела, повреждающие эритроциты плода, что приводит к гемолитической болезни новорожденного. В основе этого явления лежит различие крови человека по группам в зависимости от наличия в эритроцитах разных антигенов, а в плазме — общегрупповых антител. Число групповых антигенов большое, и они определяют группу крови. Ребенок получает систему группы крови от отца и матери, согласно закону Менделя. Практически определить группу нетрудно. Не все антигены одинаково распространены и одинаково сильны, поэтому не все вызывают серологический конфликт. Чаще всего возникает несовместимость по резус-фактору и АВ0-системе.
О резус-конфликте можно почитать тут: mamuli.info/tag/резус-конфликтная%20беременность/
Конфликт по системе АВО
Изоиммунизация может развиться в результате несовместимости крови матери и плода по системе АВО, Когда у матери О(I) группа крови, а у плода любая другая. Антигены А и В плода могут проникать во время беременности в кровоток матери, приводя к выработке иммунных альфа- и бетта- антител соответственно и развитию у плода реакции
антиген-антитело. Групповая несовместимость матери и плода хотя и встречается чаще, чем несовместимость по резус фактору, гемолитическая болезнь плода и новорожденного при этом протекает легче и, как правило, не требует интенсивной терапии.
Почему происходит иммунологический конфликт?
Первая группа крови не содержит в эритроцитах антигенов А и В, зато имеются антитела α и β. Во всех остальных группах такие антигены есть и поэтому первая группа крови, встретившись с чужеродными для нее антигенами А или В начинает с ними «вражду», разрушая эритроциты содержащие в себе эти антигены. Именно этот процесс и является иммунологическим конфликтом по системе АВ0.
Немного физиологии.
Давайте разберемся, что такое группа крови и почему такой конфликт во время беременности может возникать. Вспомним школьную биологию. Кровь состоит из клеток крови (эритроцитов, лейкоцитов) и плазмы (жидкой части). Эритроциты выглядят как красные двояковогнутые диски.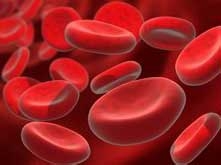
В эритроците находится огромное количество гемоглобина — сложного белка, который может переносить кислород. Подсчитано, что каждый эритроцит содержит более 3 миллионов молекул гемоглобина.
Также на поверхности эритроцитов могут располагаться специальные белки, так называемые агглютиногены. Их наличие у каждого человека индивидуально. Если эритроциты, на которых есть определенные агглютиногены, попадают в организм человека, у которого таких агглютиногенов нет, он воспринимает их как чужеродные и вырабатывает против них специальные антитела — агглютинины. Предназначение таких антител — разрушение чужеродных эритроцитов. Приблизительно такая ситуация возникает при конфликте групп крови мамы и ребенка во время беременности. То же происходит и при переливании несовместимой крови.
Агглютиногенов на самом деле огромное количество, но в практической медицине обычно определяют всего несколько. Это агглютиногены A, B, и D. Именно по наличию этих агглютиногенов и судят о группе крови человека:
I группа — на эритроцитах нет агглютиногенов А и В.
II группа — на эритроцитах есть агглютиноген А.
III группа — на эритроцитах есть агглютиноген В.
IV группа — на эритроцитах есть агглютиногены А и В.
А агглютиноген D определяет резус-фактор. Если он есть на эритроцитах — кровь считается резус-положительной, а если нет — резус-отрицательной.
Кому стоит опасаться возникновения конфликта по группе крови?

Теоретически такая проблема может возникнуть в том случае, если у матери с будущим малышом оказываются разные группы крови:
- женщина с I или III группой крови — плод со II;
- женщина с I или II группой крови — плод с III;
- женщина с I, II или III группой — плод с IV.
Самым опасным сочетанием считается, если женщина с I группой крови вынашивает ребенка со II или III. Именно такой расклад чаще всех остальных приводит к развитию всех признаков конфликта у матери с плодом и возникновению гемолитической болезни у новорожденного. В группу риска также входят женщины:
- получавшие в прошлом переливание крови;
- пережившие несколько выкидышей или абортов;
- родившие ранее ребенка, у которого развилась гемолитическая болезнь или отставание психического развития.
Возможность развития группового иммунологического конфликта по системе АВ0 существует у семейных пар имеющих следующие сочетания групп крови:
- женщина с I группой + мужчина со II, III или IV;
- женщина со II группой + мужчина с III или IV;
- женщина с III + мужчина со II или IV.
Что способствует развитию конфликта?
От развития конфликта по группам крови защищает правильно функционирующая и здоровая плацента. Её особенное строение не позволяет крови матери и плода смешиваться, в частности, благодаря плацентарному барьеру. Однако это все-таки может произойти при нарушении целостности сосудов плаценты, её отслойке и других повреждениях или, что чаще всего, во время родов. Попавшие в материнское кровяное русло клетки плода, в случае их чужеродности, вызывают выработку антител, которые обладают возможностью проникновения в организм плода и атаки клеток его крови, вследствие чего происходит гемолитическая болезнь. Токсическое вещество билирубин, образующееся в результате такого воздействия в больших количествах, способно повреждать органы ребенка, в основном мозг, печень и почки, что может грозить серьезными последствиями для физического и умственного здоровья малыша.
Проявления группового конфликта, его лечение и профилактика
Беременная женщина не будет ощущать никаких признаков развития конфликта по группам крови. Узнать о его возникновении поможет анализ крови, который покажет высокий титр антител в крови женщины. При развитии гемолитической болезни плода и новорожденного могут наблюдаться:
- отеки,
- желтушность,
- анемия,
- увеличение селезенки и печени.
Профилактикой серьезных осложнений является регулярная сдача крови на анализ и выявление в ней специфических антител — гемолизинов. В случае их нахождения беременная женщина попадает под наблюдение. Если в результате повторных анализов титр антител продолжит неуклонно расти, а состояние плода ухудшаться, то может потребоваться преждевременное родоразрешение или внутриутробное переливание крови плоду.
Сенсибилизация по системе АВО не является большой проблемой. Важно знать о ней, дважды за беременность проверять титр антител и не перенашивать беременность, так как именно запоздалые роды дают самые тяжелые формы ГБН, требующие заменного переливания крови.
Некоторые врачи-гинекологи регулярно назначают беременным женщинам с первой группой крови анализ на групповые антитела в том случае, если для этого имеются предпосылки. На деле это происходит очень редко, по причине того, что конфликт по системе АВ0 обычно не влечет за собой серьезных последствий и вызывает желтуху только уже у рожденного ребенка, практически не влияя на плод в утробе. Поэтому здесь не существует таких массовых исследований как при беременности резус-отрицательной женщины.
В конфликте по системе АВО плод не болеет, а у новорожденного нет анемии. Однако проявления желтухи в первые дни жизни очень тяжелые и многие дети требуют лечения.
В большинстве случаев гемолитическая болезнь новорожденных о системе АВО не повторяется у последующих детей, (то есть повторные беременности протекают как правило легче- в отличие от резус -сенсибилизации), но и исключать ее (ГБН) нельзя.Поскольку жизни плода угрозы нет, массовая диагностика АВО-конфликта у беременных не проводится.
Отличительной особенностью иммуноконфликта по системе АВО является более позднее появление признаков гемолитической болезни у новорожденного. Как правило, только на 3-6-й день жизни начинает появляться желтушное окрашивание кожи ребенка, что нередко констатируется как физиологическая желтуха, и только при тяжелых формах гемолитической болезни, которая наблюдается в одном случае на 200-256 родов, своевременно устанавливают правильный диагноз. Такие несвоевременно диагностируемые формы гемолитической болезни новорожденных по системе АВО нередко оставляют последствия у детей.
Гемолитическая болезнь новорожденного требует обязательного лечения во избежание развития тяжелых осложнений. Чем ярче выражены симптомы, тем интенсивнее конфликт, для подтверждения которого проводят анализ крови на повышенное содержание билирубина. Смысл лечения заключается в удалении из крови ребенка антител, поврежденных эритроцитов и излишнего билирубина, для чего проводится фототерапия и другое симптоматическое лечение. В том случае, если это не помогает, или уровень билирубина в крови растет очень быстро, то прибегают к процедуре переливания крови новорожденному.
Будущим родителям, попадающим под риск развития такого конфликта, необходимо знать, что, во-первых, вероятность возникновения реального конфликта по группам крови на практике очень мала, а во-вторых, он чаще всего протекает гораздо легче резус-конфликта, и случаи тяжелого течения сравнительно редки, поэтому конфликт по системе АВ0 считается менее опасным для здоровья малыша.
Источник

Версия: Клинические протоколы (Беларусь)
Категории МКБ:
Беременность, роды и послеродовой период (O00-O99), Другие формы изоиммунизации, требующие предоставления медицинской помощи матери (O36.1), Медицинская помощь матери в связи с состоянием плода, амниотической полости и возможными трудностями родоразрешения (O30-O48), Резус-иммунизация, требующая предоставления медицинской помощи матери (O36.0)
Разделы медицины:
Акушерство и гинекология
Общая информация
Краткое описание
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
01.06.2017 № 44
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика, лечение и медицинская профилактика резус-сенсибилизации у беременных женщин, рожениц, родильниц и медицинская профилактика осложнений гемолитической болезни новорожденного»
1. Настоящий клинический протокол устанавливает общие требования к диагностике, лечению, медицинской профилактике резус-сенсибилизации и осложнений гемолитической болезни новорожденного и предназначен для оказания медицинской помощи пациентам в стационарных и амбулаторных условиях организаций здравоохранения.
2. Для целей настоящего клинического протокола используются основные термины и их определения в значениях, установленных в Законе Республики Беларусь от 18 июня 1993 года «О здравоохранении» в редакции Закона Республики Беларусь от 20 июня 2008 года (Ведамасцi Вярхоўнага Савета Рэспублiкi Беларусь, 1993 г., № 24, ст. 290; Национальный реестр правовых актов Республики Беларусь, 2008 г., № 159, 2/1460), а также следующие определения:
резус-сенсибилизация – это гуморальный иммунный ответ резус-отрицательной матери на эритроцитарные антигены резус-положительного плода, при котором образуются антирезусные антитела, которые приводят к распаду (гемолизу) красных кровяных телец (эритроцитов), и гемолитической желтухе (шифр по Международной статистической классификации болезней и проблем, связанных со здоровьем Х пересмотра (далее – МКБ X) – О36.0);
гемолитическая болезнь плода и новорожденного (далее – ГБП, ГБН) – это одно из самых тяжелых детских заболеваний, которое сопровождается массивным распадом эритроцитов плода и новорожденного. Возникает в результате изосерологической несовместимости, то есть несовместимости крови матери и плода по системе резус или ABО (МКБ X – Р55.0).
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
3. Классификация гемолитической болезни:
по срокам реализации: плода и новорожденного;
по формам течения: желтушная, анемическая, желтушно-анемическая, отечная;
по степени тяжести: легкая, средняя, тяжелая;
по МКБ-X:
Гемолитическая болезнь плода и новорожденного (P55);
P55.0 Резус-изоиммунизация плода и новорожденного;
P55.1 AB0-изоиммунизация плода и новорожденного;
P55.8 Другие формы гемолитической болезни плода и новорожденного;
P55.9 Гемолитическая болезнь плода и новорожденного неуточненная.
Этиология и патогенез
4. Патогенетически, в результате иммунологической несовместимости резус-отрицательной женщины с резус-положительным плодом после завершения беременности, развивается иммунная реакция в организме женщины с образованием антител, которые приводят к гемолизу эритроцитов. Формируется пожизненный иммунитет к резус-положительным клеткам крови. При каждой последующей беременности усиливается синтез антител, в результате чего на 10–15 % увеличивается риск развития тяжелых форм гемолитической болезни плода и новорожденного.
Диагностика
5. Диагностика резус-сенсибилизации.
Определение группы крови по системе АВО и резус-фактора при первой явке.
Скрининг антиэритроцитарных антител при первой явке, в 28–29 и 34–35 недель беременности, независимо от резус-принадлежности.
При диагностике D[u] (слабой формы антигена D) определение резус-принадлежности в специализированной лаборатории станции переливания крови, в государственном учреждении «Республиканский научно-практический центр трансфузиологии и медицинских биотехнологий». В случае диагностики D-вариантного антигена резус-фактор женщины – отрицательный, D-слабого антигена – резус-положительный.
При резус-отрицательной крови матери: определение группы крови и резус-принадлежности отца ребенка.
При выявлении аллоиммунных антител: определение специфичности, титра антител и фенотипирование родителей по антигенам системы Резус и другим при необходимости. Контроль титра антител 1 раз в 30 дней до 38 недель беременности.
После проведенной специфической медицинской профилактики резус-сенсибилизации определение титра резус-антител проводится через 8 недель.
В случае O(I) группы крови у беременной и иной групповой принадлежности по системе АВО у отца ребенка исследование крови новорожденного прямой пробой Кумбса в первые 2 часа жизни.
Выполняется оценка анамнестических факторов риска развития ГБП:
факторы, связанные с предыдущими беременностями:
прерывания беременности;
эктопическая беременность;
кровотечения при предыдущих беременностях (отслойка нормально или низко расположенной плаценты, угрожающий аборт либо преждевременные роды);
инвазивные процедуры при предыдущих беременностях (амниоцентез, биопсия ворсин хориона, кордоцентез);
особенности родоразрешения (кесарево сечение, ручное обследование полости матки, ручное отделение плаценты и выделение последа);
проведение медицинской профилактики резус-сенсибилизации в течение предыдущих беременностей, в послеродовом периоде, после абортов (самопроизвольных, медицинских, медикаментозных), эктопической беременности;
срок беременности при выявлении титра антител, появлении признаков гемолитической болезни плода и тяжесть гемолитической болезни новорожденного;
особенности лечения гемолитической болезни новорожденного (заменное переливание крови, гемотрансфузия, инфузионная терапия, фототерапия);
факторы, не связанные с беременностью:
гемотрансфузии в анамнезе;
использование одного шприца в случае инъекционного потребления наркотиков или наркозависимости.
6. Диагностика анемической формы гемолитической болезни плода.
Ультразвуковое исследование плода выполняется в условиях организаций здравоохранения, осуществляющих наблюдение за женщинами во время беременности, в декретивные сроки: 18–21, 32–35 недель беременности и перед родами.
Начиная с 20 недель беременности каждые 2 недели независимо от титра АТ до родоразрешения, выполняется допплерометрическое исследование сосудов – артерии пуповины, средней мозговой артерии.
Измерение пиковой систолической скорости кровотока в средней мозговой артерии выполняется в состоянии покоя плода в строго аксиальном срезе головки. С помощью цветового допплеровского картирования при шкале в пределах от –22,5 до 22,5 см/сек достигается визуализация Виллизиева круга. Исследование средней мозговой артерии с одной из сторон выполняется вблизи отхождения ее от внутренней сонной артерии. Контрольный объем должен полностью перекрывать просвет сосуда. Для получения качественных и достоверных результатов следует стремиться к тому, чтобы угол инсонации, т.е. угол между продольной осью сосуда и направлением допплеровского луча, был максимально приближен к 0[о].
Увеличение пиковой систолической скорости кровотока в средней мозговой артерии плода по данным допплерометрии для данного срока гестации (приложение, зона «А») свидетельствует о высоком риске анемии плода и является показанием для госпитализации беременной женщины в государственное учреждение «Республиканский научно-практический центр «Мать и дитя» (далее – ГУ «РНПЦ «Мать и дитя») для выполнения кордоцентеза и внутриутробной гемотрансфузии.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
7. Лечение анемии плода методом внутриутробной гемотрансфузии выполняется в сроках гестации 18–36 недель согласно «Алгоритма проведения кордоцентеза и внутриутробной гемотрансфузии».
Родоразрешение пациенток с резус-сенсибилизацией осуществляется согласно акушерской ситуации в сроках гестации 37–38 недель в организациях здравоохранения III уровня оказания перинатальной помощи.
В случае антенатального лечения анемии плода при гемолитической болезни родоразрешение пациенток осуществляется согласно акушерской ситуации в ГУ «РНПЦ «Мать и дитя» в сроках беременности, максимально приближенных к доношенной.
8. Специфическая медицинская профилактика резус[D]-сенсибилизации проводится всем резус-отрицательным несенсибилизированным (без титра антирезус Rho[D]-антител) женщинам путем внутримышечного введения антирезус Rho[D] иммуноглобулина человека в следующих случаях:
при нормально протекающей беременности всем женщинам с резус-отрицательной принадлежностью крови на 28–32 неделе беременности показано введение антирезус Rho[D] иммуноглобулина человека в дозе 1500 МЕ (не менее 1250 МЕ);
после родоразрешения резус–положительным новорожденным не позднее 72 часов после родов показано введение антирезус Rho[D] иммуноглобулина человека в дозе 1500 МЕ (не менее 1250 МЕ). В случае если постнатальная профилактика не проведена в пределах 72 часов, допускается введение лекарственного средства в течение 10 дней после родоразрешения;
при прерывании беременности (медикаментозные, медицинские и самопроизвольные аборты) показано введение антирезус Rho[D] иммуноглобулина человека в дозе 750 МЕ (не менее 625 МЕ) в сроке с 5 до 12 недель, и в дозе 1500 МЕ (не менее 1250 МЕ) в сроке после 12 недель;
при эктопической беременности любой локализации, угрозе прерывания беременности в сроках более 12 недель, сопровождающейся кровянистыми выделениями показано введение антирезус Rho[D] иммуноглобулина человека, в дозе 1500 МЕ (не менее 1250 МЕ). При сохраняющихся кровянистых выделениях рекомендуется введение лекарственного средства в такой же дозе каждые 6 недель;
при инвазивных внутриматочных вмешательствах (амниоцентез, биопсия ворсин хориона, кордоцентез, фетоскопические хирургические вмешательства, амниодренирование) показано введение антирезус Rho[D] иммуноглобулина в дозе 1500 МЕ (не менее 1250 МЕ) в случае, если процедура проводится на сроке беременности более 12 недель, и в дозе 750 МЕ (не менее 625 МЕ), если процедура проводится на сроке беременности от 5 до 12 недель.
9. Медицинская помощь и диспансерное наблюдение за детьми, перенесшими внутриутробное хирургическое лечение гемолитической болезни плода, проводится в организациях здравоохранения, оказывающих медицинскую помощь в амбулаторных условиях по месту жительства (месту пребывания).
Сроки и кратность медицинских осмотров и диагностических исследований у детей в возрасте до 1 года, включая категорию младенцев после внутриутробных вмешательств, определены постановлением Министерства здравоохранения Республики Беларусь от 12 августа 2016 г. № 96 «Об утверждении Инструкции о порядке проведения диспансеризации».
Детям, перенесшим антенатальное лечение гемолитической болезни, определяется группа риска развития анемии и диспансерное наблюдение осуществляется в объеме мероприятий, соответствующих данной категории пациентов.
При медицинском осмотре проводится оценка цвета кожных покровов и слизистых, размеров печени и селезенки.
С учетом вида антенатального вмешательства, особенностей развития ребенка и динамики в состоянии здоровья врач-педиатр определят необходимость дополнительных осмотров и медицинских вмешательств.
Детям, рожденным после внутриутробной гемотрансфузии, перенесшим гемолитическую болезнь новорожденных в среднетяжелой и тяжелой форме, в течение первых 3–4 месяцев жизни необходимо проводить контроль уровня гемоглобина 1 раз в 2 недели, общего анализа крови 1 раз в месяц.
При определении патологических изменений в общем анализе крови показана консультация врача-гематолога.
При первичном осмотре врач-невролог оценивает неврологический статус и нервно-психическое развитие ребенка. С учетом сведений о динамике неврологических синдромов и данных нейросонографии врач-невролог разрабатывает индивидуальный план наблюдений, необходимый объем дополнительного обследования и лечения, который согласуется с врачом-педиатром.
Учитывая повышенную частоту нарушений слуха у детей, перенесших внутриутробную трансфузию крови, показан осмотр врача-оториноларинголога с определением остроты слуха не менее 2 раз в первые 3 месяца жизни.
При выявлении отклонений физиологического процесса развития, функциональных нарушений и патологических изменений при клиническом осмотре и лабораторно-инструментальном обследовании дети направляются для уточнения диагноза в стационар по установленному порядку.
При отсутствии реализации риска развития анемии в возрасте 1 года дети, перенесшие антенатальное лечение гемолитической болезни, снимаются с диспансерного наблюдения по группе риска развития анемии.
Информация
Источники и литература
- Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов
- www.minzdrav.gov.by
Информация
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
1 июня 2017 г. № 44
Об утверждении клинических протоколов
На основании статьи 14 Закона Республики Беларусь от 18 июня 1993 года «О здравоохранении», подпункта 8.3 пункта 8 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446 «О некоторых вопросах Министерства здравоохранения и мерах по реализации Указа Президента Республики Беларусь от 11 августа 2011 г. № 360», Министерство здравоохранения Республики Беларусь ПОСТАНОВЛЯЕТ:
1. Утвердить прилагаемые:
клинический протокол «Диагностика, лечение и медицинская профилактика резус-сенсибилизации у беременных женщин, рожениц, родильниц и медицинская профилактика осложнений гемолитической болезни новорожденного»;
клинический протокол «Диагностика и лечение осложнений многоплодной беременности: фето-фетального трансфузионного синдрома, диссоциированного развития плодов и персистенции критического кровотока в артерии пуповины у одного из плодов, синдрома обратной артериальной перфузии, монохориальной моноамниотической двойни, врожденных пороков развития одного из плодов и медицинская профилактика отдельных состояний, возникающих в перинатальном периоде».
2. Настоящее постановление вступает в силу через 15 рабочих дней после его подписания.
Приложение
к клиническому протоколу
«Диагностика, лечение и медицинская
профилактика резус-сенсибилизации
у беременных женщин, рожениц, родильниц
и медицинская профилактика осложнений
гемолитической болезни новорожденного»
Номограмма оценки пиковой систолической скорости кровотока в средней мозговой артерии плода

Примечание. Зона А – усиленный кровоток в средней мозговой артерии, указывающий на снижение уровня гемоглобина и гематокрита в крови плода; зона Б – нормальные показатели кровотока.
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
