Холецистит при беременности симптомы и лечение

Период вынашивания плода сопряжен со многими трудностями со стороны организма матери, так как все системы подвергаются грубой перестройке, из-за чего слабые органы могут страдать. Один из наиболее уязвимых внутренних органов – желчный пузырь.
Растущая матка давит на него, из-за чего работа гепатобилиарной системы сильно осложняется. Поэтому у многих женщин возникает холецистит во время беременности – воспаление стенок желчного пузыря. Следует узнать, что делать, если возник холецистит при беременности.
Причины возникновения холецистита у беременных
У беременных женщин часто наблюдается нарушение функциональности и активности желчного пузыря. Данное явление связано с особенностями гормонального фона и механическим давлением растущей матки на внутренние органы. Болевой синдром при воспалении желчного пузыря может протекать остро или в хронической форме. В первом случае болезнь проявляется яркой и болезненной симптоматикой, а во втором – боли слабые, тянущие, не интенсивные либо вовсе не ощущаются.
Если у беременной был хронический холецистит еще до начала зачатия, то в 99% случаев он обострится на поздних сроках. Что может спровоцировать воспалительный процесс в желчном пузыре:
- Нарушение питания. Если женщина злоупотребляет жирной, жареной, копченой, сладкой и соленой пищей, то это негативно отражается на работе гепатобилиарного тракта.
- Особенности гормонального фона. В период беременности во много раз увеличиваются концентрации гормонов эстрогена и прогестерона. Первый гормон делает желчь густой, из-за чего ее тяжелее эвакуировать из резервуара хранения. Прогестерон снижает тонус гладкой мускулатуры и внутренних органов, что замедляет их работу. В результате желчный пузырь уже не может эффективно сокращаться, поэтому эвакуация содержимого происходит с трудом. Это приводит к хроническому желчному застою.
- Механическое давление растущей матки и плода. По мере роста живота беременной происходит постепенное смещение внутренних органов. Места становится мало и гепатобилиарный тракт уже не может полноценно работать. Этот фактор еще больше усугубляет течение болезни.
- Наличие инфекционных поражений в анамнезе.
- Низкая физическая активность, гиподинамия, чреватая ожирением и гестационным сахарным диабетом у беременных.
- Наличие врожденных патологий печени.
- Генетическая предрасположенность к заболеваниям желудочно-кишечного тракта.
- Ожирение или стремительный рост массы тела при беременности, что создает дополнительную нагрузку на желчный пузырь.
Помимо физических факторов, может стать причиной обострения стресс и нервное напряжение в период вынашивания ребенка.
Почему у беременных может возникнуть обострение холецистита
Ухудшения обычно возникают во второй половине беременности. С этого момента матка начинает усиленно расти, достигая уровня пупка. На этом же этапе и возникает смещение внутренних органов. Основную опасность представляет перекручивание желчного пузыря, что приведет к полному застою желчи. В результате женщину придется срочно оперировать, извлекая пораженный внутренний орган.
Менее опасные состояния – частичное сдавление органа, приводящее к формированию желчнокаменной болезни. Данное явление называется вторичным калькулезным холециститом, который также провоцирует возникновение воспаления. Гормональные сдвиги также снижают функциональную работу всего гепатобилиарного тракта, что ухудшает качество консервативной терапии.
Еще один неприятный момент, возникающий во время беременности – нарушение работы пищеварительной системы, что приводит к плохой эвакуации переваренной пищи. В результате женщина страдает от запоров, накапливаются токсины и вредоносные бактерии.
Во время беременности иммунитет подавлен, а это приводит к усиленному размножению патогенных микроорганизмов, что может привести к инфицированию желчевыводящих путей. Такое явление часто провоцирует обострение имеющейся болезни.
Симптомы холецистита при беременности
Если у женщины возникают проблемы, связанные с нарушением желчного оттока, то признаки могут напоминать токсикоз, что спутывает клинические проявления. При избыточном накоплении желчи наблюдается тошнота и рвота. Если симптомы возникли еще в первом триместре, то обычно на них не обращают внимания, но если рвота и тошнота до 2 триместра не прекращаются – это повод записаться к врачу на обследование.
Характерный признак – тошнота в утреннее время или натощак, по несколько раз в день. Если возникает рвота, то ощущается привкус горечи, а рвотные массы имеют зеленоватый оттенок, что указывает на избыточное скопление и нарушение оттока желчи.
Иногда наблюдаются проблемы с пищеварением, проявляющиеся чередованием поносов и запоров. Возможно появление признаков дискинезии желчных путей. При обострении сильные боли отдают в лопатку, поясницу.
После приема пищи появляется часто тяжесть в правом боку, которая сопровождается спазмами и постоянными ноющими ощущениями. Дискомфорт усиливается после употребления жирной еды. Неправильное питание усугубляет симптоматику.
Дополнительные симптомы воспаления желчного у женщин при беременности, которые не следует игнорировать, включают:
- Усиленное газообразование, вздутие желудка.
- Боль с правой стороны, в области подреберья.
- Сильные головные боли и головокружение.
- Повышение температуры тела без признаков ОРВИ – симптомы интоксикации.
- Пожелтение кожи и склер.
- Сильный зуд в области брюшной полости.
При появлении первых признаков обострения холецистита необходимо срочно обращаться к врачу. Чем раньше женщина начнет лечиться, тем проще будет купировать приступы холецистита.
Формы болезни
Течение заболевания носит индивидуальный характер и зависит от поставленного диагноза еще до зачатия. Обычно возникает острый, хронический и калькулезный холецистит. Первичный острый процесс возникает во время вынашивания плода редко, так как до этого не было предрасположенности к инфицированию, если у женщины не было патологий желчного пузыря. Если такое состояние возникает, пациентку срочно направляют на операцию.
Более распространенная картина – течение хронической формы болезни. В этом случае пациентка вынуждена страдать до самого момента родов. Симптоматика болезни слабая и обычно проявляется тошнотой, горьким привкусом во рту и тяжестью в правом боку. Эти неприятные признаки могут беспокоить женщину всю беременность, они не требуют оперативного вмешательства.
По возможности назначают лечебную диету и выписывают медикаменты для коррекции состояния. Если же возникает обострение и наблюдаются признаки отравления с повышением температуры тела, то требуется срочное оперативное вмешательство.
Иной вариант течения болезни – развитие приступа калькулезного обострения. Эта патология протекает остро и тяжело. Наблюдается сильная боль и недомогание в области желчного пузыря. Возникновение боли связано с образованием в нем камней, которые сформировались из густой желчи либо уже были у будущей мамы до момента зачатия.
Если камень начинает раздражать стенки желчного пузыря, возникает острая печеночная колика, связанная с закупоркой протоков и инфицированием стенок органа. При обнаружении такого диагноза в период обострения пациентке срочно проводят оперативное лечение. Данное состояние является жизнеугрожающим как для матери, так и плода.
В каждой ситуации тактику терапии подбирают индивидуально, в зависимости от поставленного диагноза и течения клинической картины. Рекомендуется заранее провести полное обследование организма и сдать анализы в период планирования беременности, чтобы исключить риски возможных осложнений. Все имеющиеся болезни должны тщательно контролироваться врачом.
Приступ может возникнуть на любом сроке, но чаще обострение холецистита проявляется в третьем триместре беременности. На поздних сроках беременности матка очень большая и сильно сдавливает орган, поэтому хронический воспаленный желчный пузырь не функционирует нормально и холецистит обостряется.
Диагностика холецистита при беременности
При появлении настораживающих признаков важно вовремя обратиться за диагностикой, чтобы точно поставить диагноз и узнать причину недомогания. Какие виды исследований при подозрении на холецистит назначают:
- Общий анализ крови. Если у беременной обострилось воспаление пузыря, то на развитие воспалительного процесса укажут следующие признаки – повышение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы и повышение уровня лейкоцитов выше нормы. Отдельно сданный ОАК не указывает на конкретную болезнь. Эти показатели – признак острого инфекционного процесса в организме. Дополнительно можно сдать С-реактивный белок, уровни которого также повышаются в период обострения.
- Биохимический анализ крови. Это более специфический анализ, с помощью которого можно выявить нарушения функции организма со стороны гепатобилиарной системы. При нарушениях со стороны желчного пузыря наблюдается увеличение показателей билирубина, щелочной фосфатазы. Если же печеночные ферменты в норме, то патологию со стороны печени можно исключить.
- Не менее важно провести инструментальную диагностику патологии. Наиболее простой и одновременно точный способ – ультразвуковая диагностика. При проведении УЗИ желчный пузырь хорошо визуализируется, что позволяет рассмотреть наличие конкрементов, скопление желчи и признаки воспаления. При остром холецистите через ультразвуковой датчик видно утолщение стенок органа, что указывает на воспаление. Если видны включения, то ставят диагноз калькулезный холецистит. При обнаружении изгибов, как врожденных, так и полученных, наблюдаются симптомы функциональных нарушений.
Любые нарушения со стороны женского организма могут негативно повлиять на состояние здоровья плода, поэтому нужно обследовать ребенка методом кардиотокографии. С помощью специального прибора устанавливают частоту сердечных сокращений, скорость движений, наличие или отсутствие схваток, мышечный тонус матки. Метод позволяет выявить признаки преждевременных родов, которые часто возникают на фоне приступов острого холецистита.
Влияние воспалительного процесса на плод при беременности неоднозначное, так как зависит от сроков и степени запущенности состояния. Своевременное решение проблемы не вызовет серьезные изменения со стороны здоровья плода.
Важно выбирать методы лечения воспаления пузыря при беременности так, чтобы они не могли влиять на состояние ребенка в утробе. На поздних сроках лечить медикаментозно холецистит проще, так как организм плода полностью сформирован, и можно применять средства для устранения инфекции, желчегонные препараты.
Лечение холецистита при беременности
При возникновении воспаления желчного при беременности подбирают тактику лечения индивидуально. Если женщину беспокоят признаки хронического холецистита, то требуется подбор медикаментов и соблюдение щадящей диеты. Если же возникает обострение хронического холецистита, то терапию проводят в стационаре.
В тяжелых случаях, если срок беременности перешел за 30 недель, проводится экстренное кесарево сечение, чтобы спасти мать и плод. На фоне угрожающих состояний может развиваться эклампсия, что способствует выкидышу.
Как проводят лечение хронического холецистита:
- Основное действие – купировать признаки выраженного болевого синдрома.
- С помощью медикаментов нужно создать положительное влияние на желчевыводящие органы – снять спазмы сфинктеров и улучшить отток желчи.
- Важный этап – ликвидация очага инфекции с помощью антибактериальных средств.
Лечение бывает медикаментозным и немедикаментозным. Стоит рассмотреть оба варианта терапии холецистита при беременности, которые работают в комплексе.
Холецистит у беременных – какие лекарства помогают
Для купирования болезненного состояния используют такие фармакологические группы препаратов:
- Желчегонные средства. Существует два типа желчегонных препаратов – холеретики и холекинетики. Первая группа средств оказывает влияние на концентрацию желчных кислот в крови, делая желчь менее вязкой. За счет качественного улучшения состава происходит профилактика желчнокаменной болезни. Если имеется сдавление органа, холеретики не помогут. Холекинетики ускоряют эвакуацию желчи за счет увеличения тонуса желчного пузыря. Если орган лучше сокращается, то происходит эвакуация содержимого, и устраняются застойные явления. Желчегонные средства запрещено использовать при наличии конкрементов в полости желчного пузыря. Примеры лекарственных средств – Хофитол, Урсосан, Аллохол, кукурузные рыльца (сбор желчегонный).
- Если женщину мучают сильные боли, связанные со спазмом гладкой мускулатуры, то для этих целей используют спазмолитики. Это группа средств, направленная на расслабление мышц внутренних органов – кишечника, гепатобилиарной системы. Хорошими спазмолитическими свойствами обладают препараты Дротаверин (Но-шпа) и Папаверин. Эти лекарства редко вызывают побочные эффекты и разрешены для использования при беременности на любом сроке.
- Антибактериальные средства или антибиотики. Эти группы препаратов должны обязательно назначать при обострении холецистита, так как они угнетают активность болезнетворных микроорганизмов. Существует ограниченный перечень антибиотиков, разрешенных к применению в период вынашивания плода, поэтому их назначают по строгим показаниям. Согласно общедоступной информации из медицинских источников, беременным допустимо назначать антибактериальные препараты из группы полусинтетических пенициллинов, макролидов и некоторых видов цефалоспоринов. Под запретом лекарства из группы тетрациклинов и аминогликозидов. Примеры допустимых антибактериальных медикаментов – Амоксиклав, Азитромицин, Цефтриаксон.
Курс лечения, дозы и длительность приема назначает врач индивидуально. Самолечение недопустимо, так как может оказаться неэффективным и навредить плоду.
Холецистит при беременности – немедикаментозное лечение
Помимо медикаментозной коррекции важно соблюдение щадящего рациона, направленного на облегчение работы желудочно-кишечного тракта и гепатобилиарной системы. Из рациона устраняют продукты, провоцирующие сгущение желчи и гипотонию желчного пузыря.
От какой еды необходимо отказаться, рекомендации по питанию:
- Под запретом – жирная, жареная, острая, копченая и пряная пища.
- Полностью исключают алкогольные и газированные напитки.
- Еду нужно готовить на пару, запекать в духовке без добавления масла или варить.
- Поваренную соль ограничивают. Максимально допустимое количество – 3 грамма.
- Рекомендуют дробный режим питания – часто с небольшими порциями.
- Пища должна быть натуральной и богатой витаминами, минералами.
Временно из рациона исключают свежую выпечку, маринады, сырые овощи и фрукты, кофе или чай, орехи. Эти продукты могут раздражать желудок и провоцировать сгущение желчи.
Принимать пищу важно только в теплом виде, запивая 50 – 100 мл воды. Холодная еда способна спровоцировать дискинезию желчевыводящих путей, что чревато желчным застоем. В течение нескольких дней, с момента начала ухудшений, рацион должен состоять из легких супов и бульонов. По мере облегчения состояния возвращают другие продукты. Диету требуется предварительно согласовать с лечащим врачом.
Заключение
При воспалении желчного пузыря в период вынашивания плода назначают консервативные методы лечения, заключающиеся в соблюдении диеты и приеме медикаментов. Если возникает тяжелое и жизнеугрожающее состояние, то женщину срочно оперируют. На поздних сроках могут провести экстренное кесарево сечение.
Источник

Во время беременности в женском организме происходит немало изменений, к которым ему трудно приспособиться, особенно при наличии хронических болезней. В итоге, находившееся в стадии ремиссии хроническое заболевание, обостряется. Одним из таких заболеваний может стать холецистит.
Холецистит — воспаление желчного пузыря — частое осложнение желчнокаменной болезни. По статистике проблема возникает у 3% беременных.
Причины холецистита при беременности
Точную причину воспаления желчного пузыря выяснить не всегда удается. Выделяют факторы, оказывающие влияние на развитие патологии:
- образование камней, повреждающих слизистую пузыря и препятствующие нормальному оттоку желчи;
- неправильное питание (употребление жирной, жареной, острой пищи, бесконтрольное питание);
- психоэмоциональное перенапряжение (стресс, тревожные и депрессивные состояния);
- наследственность;
- расстройство иммунной системы;
- врожденная неправильная форма желчного пузыря или протока, затрудняющая отток желчи;
- гормональный дисбаланс, прием гормональных лекарств;
- пищевая аллергия;
- проникновение и размножение в желчном пузыре паразитов, вирусов, бактерий.
Кроме того, сама беременность может стать причиной развития холецистита. Гормон прогестерон, вырабатывающийся в этот период, оказывает расслабляющее действие на гладкие мышцы желудочно-кишечного тракта, в результате нарушается отток желчи, а это вызывает воспаление в желчном пузыре.
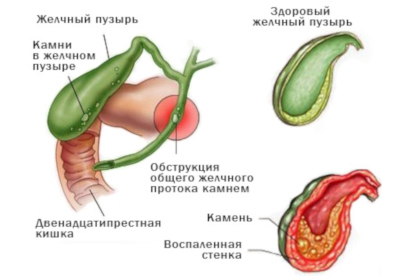 Заболевание может проявиться на любом сроке. Однако чаще обострение происходит в третьем триместре. Провоцирующим фактором становится злоупотребление острыми, жирными, жареными блюдами, а также переедание. Часто болезнь сочетается с болезнями желудочно-кишечного тракта (гастрит, дуоденит).
Заболевание может проявиться на любом сроке. Однако чаще обострение происходит в третьем триместре. Провоцирующим фактором становится злоупотребление острыми, жирными, жареными блюдами, а также переедание. Часто болезнь сочетается с болезнями желудочно-кишечного тракта (гастрит, дуоденит).
Симптомы острого холецистита:
- острая коликообразная боль, отдающая в плечо, лопатку, шею с правой стороны;
- тошнота и рвота с желчью;
- горький привкус во рту;
- повышение температуры тела до 38 °С;
- самопроизвольная задержка вдоха при надавливании на правое подреберье;
- боль на вдохе при прощупывании подреберья справа;
- желтуха (пожелтение слизистых и кожных покровов).
Симптомы хронического холецистита:
- умеренная боль в подреберной зоне справа;
- чувство тяжести после приема пищи в зоне эпигастрии;
- тошнота, рвота;
- отрыжка горечью или постоянный горький привкус во рту.
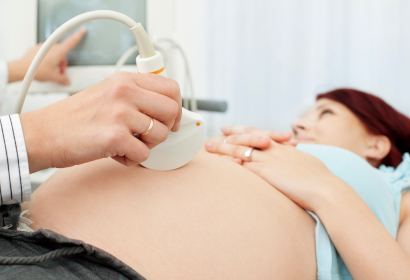 Диагноз ставится на основе жалоб и результатов обследования. При прощупывании живота ощущается болезненность в области желчного пузыря, усиливающаяся при вдохе. Ощущение боли при постукивании ребром ладони по реберной дуге справа. Но данные симптомы проявляются не всегда.
Диагноз ставится на основе жалоб и результатов обследования. При прощупывании живота ощущается болезненность в области желчного пузыря, усиливающаяся при вдохе. Ощущение боли при постукивании ребром ладони по реберной дуге справа. Но данные симптомы проявляются не всегда.
В некоторых ситуациях, в анализе крови отмечается увеличение количества лейкоцитов (нейтрофильный лейкоцитоз) и повышение СОЭ (скорость оседания эритроцитов). Однако нейтрофильный лейкоцитоз может быть реакцией на беременность.
УЗИ — основной способ, позволяющий диагностировать воспаление. Ультразвуковое исследование покажет патологические изменения в желчном пузыре и наличие в нем камней.
Лечение холецистита
Метод лечения подбирается врачом-гастроэнтерологом индивидуально, и зависит от тяжести течения заболевания и от срока гестации. Цель терапии — снять боль, улучшить состояние, снять воспалительный процесс и восстановить функции желчного пузыря.
Различают консервативное (препараты, диета) и оперативное лечение холецистита.
Будущей маме назначают желчегонные препараты (Холебил, Хофитол, Аллохол), спазмолитики (Дротаверин, Папаверин, Но-шпа, Спазмалгон) для снятия болевого синдрома. Возможно назначение анальгетиков, если спазмолитики неэффективны, курсом не более 5 дней. Для нормализации работы желчного пузыря показаны противорвотные медикаменты (Метоклопрамид).
Информация о препаратах представлена для ознакомления. Нельзя применять препараты без консультации врача. Самолечение и бесконтрольный их прием во время беременности опасен для плода. При первых подозрениях на холецистит необходимо посетить врача.
Важным этапом в лечении является соблюдение диеты, которая способствует устранению застоя желчи и воспаления. Беременная должна питаться 5-6 раз в день небольшими порциями. Из рациона следует исключить жареные, жирные, соленые, копченые, острые блюда, алкоголь и газированные напитки. Желательно употреблять пищу, приготовленную на пару, рыбные и мясные бульоны, огранить потребление соли, чеснока, лука, шоколада, кофе, грибов, бобовых. Все блюда употребляются в теплом виде. Холодная и горячая пища может спровоцировать новый застой желчи.
Оперативное лечение (холецистэктомия) показано, если:
- неэффективна консервативная терапия (спустя 3-4 дня);
- приступ повторный;
- есть подозрение на разрыв желчного пузыря;
- возникло воспаление брюшины;
- развилось воспаление желчных протоков;
- появились разрушительные изменения в стенке желчного пузыря.
По возможности холецистэктомию проводят во втором триместре, так как в первом — высок рис выкидыша, а в третьем — провести операцию технически сложнее. Удаление желчного пузыря проводится по общим наркозом, путем лапаротомии. Лапароскопия беременным не проводится, ввиду того, что увеличенная матка изменяет анатомию внутренних органов. После удаления органа ставят сквозные дренажи. Во время операции, врачи внимательно следят за состоянием плода. Если появляются признаки дистресса (гипоксия, синдром дыхательных расстройств) плода показано кесарево сечение.
 На фоне ослабленного иммунитета, свойственного в период беременности, холецистит опасен распространением инфекции в брюшную полость. В результате этого могут развиться осложнения — перитонит (воспаление брюшины), пилефлебит (гнойное воспаление воротной вены и ее ответвлений).
На фоне ослабленного иммунитета, свойственного в период беременности, холецистит опасен распространением инфекции в брюшную полость. В результате этого могут развиться осложнения — перитонит (воспаление брюшины), пилефлебит (гнойное воспаление воротной вены и ее ответвлений).
Также возможны и такие осложнения, как:
- токсикоз до 22-30 недели;
- повышенное слюнотечение;
- нарушение функции почек в третьем триместре, водянка желчного пузыря (частичная или полная непроходимость пузырного протока);
- угроза выкидыша на ранних сроках;
- тяжелая преэклампсия (повышение артериального давления, отеки всего тела, ухудшение самочувствия);
- болевой синдром может стать причиной преждевременных родов;
- задержка внутриутробного развития плода.
Своевременно начатое и квалифицированное лечение холецистита позволяет избежать осложнений.
Холецистит при беременности — патология, требующая своевременной диагностики и проведения лечебной терапии, иначе это чревато неблагоприятным последствиями, как для матери, так и плода. Лечение подбирается индивидуально и зависит от течения болезни, а также от срока гестации. При своевременном обращении к врачу для диагностики и назначения лечения, прогноз болезни благоприятный.
Просмотров: 5048.
Источник
