Физическое развитие ребенка при рахите

Рахит – заболевание быстрорастущего организма, характеризующееся нарушением минерального обмена и костеобразования. Рахит проявляется множественными изменениями со стороны опорно-двигательного аппарата (размягчением плоских костей черепа, уплощением затылка, деформацией грудной клетки, искривлением трубчатых костей и позвоночника, мышечной гипотонией и др.), нервной системы, внутренних органов. Диагноз устанавливается на основании выявления лабораторных и рентгенологических маркеров рахита. Специфическая терапия рахита предполагает назначение витамина D в комплексе с лечебными ваннами, массажем, гимнастикой, УФО.
Общие сведения
Рахит – полиэтиологическое заболевание обмена веществ, в основе которого лежит дисбаланс между потребностью детского организма в минеральных веществах (фосфоре, кальции и др.) и их транспортировкой и метаболизмом. Поскольку рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, в педиатрии его часто называют «болезнью растущего организма». У детей старшего возраста и взрослых для обозначения подобного состояния используют термины остеомаляция и остеопороз.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% – среди недоношенных. У большинства детей в 3-4-месяца имеются 2-3 нерезко выраженных признака рахита, в связи с чем некоторые педиатры предлагают рассматривать данное состояние как парафизиологическое, пограничное (аналогично диатезу – аномалиям конституции), которое самостоятельно ликвидируется по мере взросления организма.
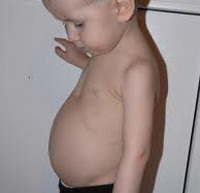
Рахит
Патогенез рахита
Определяющая роль в развитии рахита принадлежит экзо- или эндогенному дефициту витамина D: недостаточному образованию холекальциферола в коже, недостаточному поступлению витамина D с пищей и нарушению его метаболизма, что приводит к расстройству фосфорно-кальциевого обмена в печени, почках, кишечнике. Кроме этого, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), активизация перекисного окисления липидов, поливитаминная недостаточность (дефицит витаминов А, В1, В5, В6, С, Е) и пр.
Основными физиологическими функциями витамина D (точнее – его активных метаболитов 25-гидроксихолекальциферола и 1,25-дигидроксихолекальциферола) в организме служат: усиление всасывания солей кальция (Ca) и фосфора (P) в кишечнике; препятствие выведению Ca и P с мочой за счет усиления их реабсорбции в канальцах почек; минерализация костной ткани; стимуляция образования эритроцитов и др. При гиповитаминозе D и рахите замедляются все вышеперечисленные процессы, что приводит к гипофосфатемии и гипокальциемии (пониженному содержанию P и Ca в крови).
Вследствие гипокальциемии по принципу обратной связи развивается вторичный гиперпаратиреоз. Увеличение продукции паратиреоидного гормона обусловливает выход Ca из костей и поддержание его достаточно высокого уровня в крови.
Изменение кислотно-щелочного равновесия в сторону ацидоза препятствует отложению соединений P и Сa в костях, что сопровождается нарушением обызвествления растущих костей, их размягчением и склонностью к деформации. Взамен полноценной костной ткани в зонах роста образуется остеоидная необызвествленная ткань, которая разрастается в виде утолщений, бугров и т. д.
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Причины рахита
Развитие рахита в большей степени связано не с экзогенным дефицитом витамина D, а с его недостаточным эндогенным синтезом. Известно, что более 90% витамина D образуется в коже вследствие инсоляции (УФО) и лишь 10% поступает извне с пищей. Всего 10-минутное локальное облучение лица или кистей рук способно обеспечить синтез необходимого организму уровня витамина D. Поэтому рахит чаще встречается у детей, рожденных осенью и зимой, когда солнечная активность крайне низка. Кроме этого, рахит наиболее распространен среди детей, проживающих в регионах с холодным климатом, недостаточным уровнем естественной инсоляции, частыми туманами и облачностью, неблагополучной экологической обстановкой (смогом).
Между тем, гиповитаминоз D является ведущей, но не единственной причиной рахита. Дефицит солей кальция, фосфатов и других остеотропных микро- и макроэлементов, витаминов у детей раннего возраста может быть вызван множественными рахитогенными факторами. Поскольку наиболее усиленное поступление Ca и P к плоду отмечается на последних месяцах беременности, то к развитию рахита более склонны недоношенные дети.
К возникновению рахита предрасполагает повышенная физиологическая потребность в минеральных веществах в условиях интенсивного роста. Дефицит витаминов и минералов в организме ребенка может быть следствием неправильного рациона беременной или кормящей женщины, либо самого грудничка. Нарушению всасывания и транспортировки Ca и P способствует незрелость ферментных систем либо патология ЖКТ, печени, почек, щитовидной и паращитовидных желез (гастрит, дисбактериоз, синдром мальабсорбции, кишечные инфекции, гепатит, атрезия желчных путей, ХПН и др.).
К группе риска по развитию рахита относятся дети с неблагополучным перинатальным анамнезом. Неблагоприятными факторами со стороны матери служат гестозы беременных; гиподинамия в период беременности; оперативные, стимулированные или стремительные роды; возраст матери моложе 18 и старше 36 лет; экстрагенитальная патология.
Со стороны ребенка определенную роль в развитии рахита могут играть большая масса (более 4 кг) при рождении, чрезмерная прибавка в весе или гипотрофия; ранний перевод на искусственное либо смешанное вскармливание; ограничение двигательного режима ребенка (слишком тугое пеленание, отсутствие детского массажа и гимнастики, необходимость длительной иммобилизации при дисплазии тазобедренных суставов), прием некоторых лекарств (фенобарбитала, глюкокортикоидов, гепарина и др.). Доказана роль гендерных и наследственных факторов: так, к развитию рахита более предрасположены мальчики, дети со смуглой кожей, II (А) группой крови; реже рахит встречается среди детей с I (0) группой крови.
Классификация рахита
Этиологическая классификация предполагает выделение следующих форм рахита и рахитоподобных заболеваний:
- Витамин-D-дефицитного рахита (кальцийпенического, фосфоропенического варианта)
- Витамин-D-зависимого (псевдодефицитного) рахита при генетическом дефекте синтеза в почках 1,25-дигидроксихолекальциферола (тип 1) и при генетической резистентности рецепторов органов-мишеней к 1,25-дигидроксихолекальциферолу (тип 2).
- Витамин D-резистентного рахита (врожденного гипофосфатемического рахита, болезни Дебре-де-Тони-Фанкони, гипофосфатазии, ренального тубулярного ацидоза).
- Вторичного рахита при заболеваниях ЖКТ, почек, обмена веществ или индуцированного лекарственными препаратами.
Клиническое течение рахита может быть острым, подострым и рецидивирующим; степень тяжести – легкой (I), среднетяжелой (II) и тяжелой (III). В развитии заболевания выделяют периоды: начальный, разгара болезни, реконвалесценции, остаточных явлений.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяц жизни, а у недоношенных на середину – конец 1-го месяца жизни. Ранними признаками рахита служат изменения со стороны нервной системы: плаксивость, пугливость, беспокойство, гипервозбудимость, поверхностный, тревожный сон, частые вздрагивания во сне. У ребенка усиливается потливость, особенно в области волосистой части головы и затылка. Клейкий, с кисловатым запахом пот раздражает кожу, вызывая появление стойких опрелостей. Трение головой о подушку приводит к образованию на затылке очагов облысения. Со стороны костно-мышечной системы характерно появление мышечной гипотонии (вместо физиологического гипертонуса мышц), податливости черепных швов и краев родничка, утолщений на ребрах («рахитических четок»). Продолжительность течения начального периода рахита составляет 1–3 месяца.
В период разгара рахита, который обычно приходится на 5-6-ой месяц жизни, отмечается прогрессирование процесса остеомаляции. Следствием острого течения рахита может служить размягчение черепных костей (краниотабес) и одностороннее уплощение затылка; деформация грудной клетки с вдавлением («грудь сапожника») или выбуханием грудины (килевидная грудь); формирование кифоза («рахитический горб»), возможно – лордоза, сколиоза; О-образное искривление трубчатых костей, плоскостопие; формирование плоскорахитического узкого таза. Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией, мышечной гипотонией («лягушачьим» животом), разболтанностью суставов.
При подостром течении рахита возникает гипертрофия лобных и теменных бугров, утолщение межфаланговых суставов пальцев рук («нити жемчуга») и запястий («браслетки»), реберно-хрящевых сочленений («рахитические четки»).
Изменения со стороны внутренних органов при рахите обусловлены ацидозом, гипофосфатемией, расстройствами микроциркуляции и могут включать одышку, тахикардию, снижение аппетита, неустойчивый стул (диарею и запоры), псевдоасцит.
В период реконвалесценции нормализуется сон, уменьшается потливость, улучшаются статические функции, лабораторные и рентгенологические данные. Период остаточных явлений рахита (2-3 года) характеризуется остаточной деформацией скелета, мышечной гипотонией.
У многих детей рахит протекает в легкой форме и не диагностируется в детском возрасте. Дети, страдающие рахитом, часто болеют ОРВИ, пневмонией, бронхитом, инфекциями мочевыводящих путей, атопическим дерматитом. Отмечается тесная связь рахита и спазмофилии (детской тетании). В дальнейшем у детей, перенесших рахит, часто отмечается нарушение сроков и последовательности прорезывания зубов, нарушение прикуса, гипоплазия эмали.
Диагностика рахита
Диагноз рахита устанавливается на основании клинических признаков, подтвержденных лабораторными и рентгенологическими данными. Для уточнения степени нарушения минерального обмена проводится биохимическое исследование крови и мочи. Важнейшими лабораторными признаками, позволяющими думать о рахите, служат гипокальциемия и гипофосфатемия; увеличение активности щелочной фосфатазы; снижение уровня лимонной кислоты, кальцидиола и кальцитриола. При исследовании КОС крови выявляется ацидоз. Изменения в анализах мочи характеризуются гипераминоацидурией, гиперфосфатурией, гипокальциурией. Проба Сулковича при рахите отрицательная.
При рентгенографии трубчатых костей выявляются характерные для рахита изменения: бокаловидное расширение метафизов, нечеткость границ между метафизом и эпифизом, истончение коркового слоя диафизов, неотчетливая визуализация ядер окостенения, остеопороз. Для оценки состояния костной ткани может использоваться денситометрия и КТ трубчатых костей. Проведение рентгенографии позвоночника, ребер, черепа, нецелесообразно ввиду выраженности и специфичности в них клинических изменений.
Дифференциальная диагностика при рахите проводится с рахитоподобными заболеваниями (D-резистентным рахитом, витамин-D-зависимый рахитом, болезнью де Тони-Дебре-Фанкони и почечным тубулярным ацидозом и др.), гидроцефалией, ДЦП, врожденным вывихом бедра, хондродистрофией, несовершенным остеогенезом.
Лечение рахита
Комплексная медицинская помощь ребенку с рахитом складывается из организации правильного режима дня, рационального питания, медикаментозной и немедикаментозной терапии. Детям, страдающим рахитом, необходимы ежедневное пребывание на свежем воздухе в течение 2-3 часов, достаточная инсоляция, более раннее введение прикорма, закаливающие процедуры (воздушные ванны, обтирания). Важное значение имеет правильное питание кормящей мамы с приемом витаминно-минеральных комплексов.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания: при I ст. – в суточной дозе 1000-1500 МЕ (курс 30 дней), при II – 2000-2500 МЕ (курс 30 дней); при III – 3000-4000 МЕ (курс – 45 дней). После окончания основного курса витамин D назначается в профилактической дозе (100-200 МЕ/сут.). Лечение рахита следует проводить под контролем пробы Сулковича и биохимических маркеров для исключения развития гипервитаминоза D. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов кальция, фосфора.
Неспецифическое лечение рахита включает массаж с элементами ЛФК, общее УФО, бальнеотерапию (хвойные и хлоридно-натриевые ванны), аппликации парафина и лечебных грязей.
Прогноз и профилактика
Начальные стадии рахита хорошо поддаются лечению; после адекватной терапии отдаленные последствия не развиваются. Тяжелые формы рахита могут вызывать выраженные деформации скелета, замедление физического и нервно-психического развития ребенка. Наблюдение за детьми, перенесшими рахит, проводится ежеквартально, не менее 3 лет. Рахит не является противопоказанием для профилактической вакцинации детей: проведение прививок возможно уже через 2-3 недели после начала специфической терапии.
Профилактика рахита делится на антенатальную и постнатальную. Дородовая профилактика включает прием беременной специальных микронутриентных комплексов, достаточное пребывание на свежем воздухе, полноценное питание. После родов необходимо продолжать прием витаминов и минералов, осуществлять грудное вскармливание, придерживаться четкого распорядка дня, проводить ребенку профилактический массаж. Во время ежедневных прогулок личико ребенка следует оставлять открытым для доступа к коже солнечных лучей. Специфическая профилактика рахита новорожденным, находящимся на естественном вскармливании, осуществляется в осенне-зимне-весенний период с помощью витамина D и УФО.
Источник

Рахит – это заболевание детей раннего возраста, которое обусловлено несоответствием между потребностями развивающегося организма в кальции и фосфоре и недостаточностью систем, обеспечивающих их транспорт и включение в обмен веществ. У взрослых и детей старших возрастных групп сходные патологические процессы имеют другое название – остеомаляция и остеопороз. Основным проявлением рахита является поражение костной системы. При этом нарушается образование, минерализация костей и их правильный рост. Данная патология является весьма распространенной в мире. Больше подвержены возникновению рахита народы, живущие в условиях недостатка солнечного света. В России этим заболеванием страдает около 50-70 % детей. Перенесенный в детстве рахит оказывает неблагоприятное воздействие на последующее развитие ребенка. Он может приводить к нарушению осанки, плоскостопию, близорукости, остеопорозу, кариесу и др.
Причины болезни
В основе данной патологии лежит недостаток витамина D, а также дефицит солей фосфора и кальция. Рассмотрим возможные причины их недостатка.
- Экзогенный и эндогенный дефицит витамина D.
- Осложненное течение беременности (токсикозы, заболевания матери).
- Недоношенность.
- Раннее искусственное вскармливание, особенно неадаптированными смесями.
- Недостаточное поступление кальция и фосфора с пищей.
- Наследственная предрасположенность.
- Заболевания печени, почек.
- Кожные болезни.
- Эндокринные расстройства (патология щитовидной и паращитовидной железы).
- Нарушение всасывания.
- Недостаточное пребывание на солнце.
- Низкая двигательная активность (тугое пеленание).
- Длительное применение противосудорожных, мочегонных препаратов.
Механизмы развития рахита

Витамин D, попадая в организм с продуктами питания и синтезируясь в коже под влиянием ультрафиолета, с током крови попадает в печень и почки, где из него синтезируются активные метаболиты (кальцидиол, кальцитриол). Эти метаболиты являются активными соединениями, которые способствуют всасыванию ионов кальция в кишечнике и обеспечивают фиксацию кальция и фосфора в костях.
Недостаток витамина D приводит к нарушению всасывания кальция, его реабсорбции в почках, что снижает концентрацию кальция в крови. При этом увеличивается выработка паращитовидными железами паратгормона, с участием которого происходит мобилизация кальция из костей и развивается остеопороз, а также снижается реабсорбция фосфатов в почечных канальцах и фосфор выводится с мочой. В результате этого замедляются окислительные процессы, развивается ацидоз. Это состояние препятствует минерализации костей. Они становятся мягкими, тонкими и искривляются.
Нарушения минерального обмена приводят к ухудшению работы многих органов и систем детского организма.
Клиника
 Характерный признак рахита — деформация нижних конечностей.
Характерный признак рахита — деформация нижних конечностей.
Первые признаки рахита появляются в 2-3 месячном возрасте. Дети, страдающие рахитом, отстают в физическом и нервно-психическом развитии. Часто паспортный возраст ребенка не соответствует биологическому (изменение сроков окостенения, задержка роста трубчатых костей).
Основные симптомы болезни
- Патология костной системы.
При рахите поражается вся костная ткань в организме, однако патологические изменения наиболее выражены в костях с интенсивным ростом. Остеомаляция костей черепа проявляется образованием участков размягчения костной ткани в области затылка, большого родничка. При вовлечении в патологический процесс грудной клетки формируется ее деформация со сдавливанием с боков, искривлением ключиц, грудины, формированием гаррисоновой борозды.
Еще одним проявлением остеомаляции является О-образное или Х-образное искривление нижних конечностей. При формировании участков остеоидной гиперплазии увеличиваются теменные, лобные, затылочные бугры, образуются рахитические четки (костные образования в месте перехода хрящевой части в костную) на ребрах, утолщения в зоне запястья и диафизов пальцев кистей. У таких детей поздно закрывается большой родничок, нарушаются сроки прорезывания зубов, наблюдаются искривления позвоночника и уплощение таза.
- Расстройства работы нервной системы.
Больные рахитом дети беспокойны, плаксивы, капризны. У них могут появляться нарушения сна. Характерна повышенная потливость, особенно выраженная в области затылка, что сопровождается зудом. Ребенок, пытаясь его уменьшить, трется головой о подушку, в результате чего образуются залысины в этой области. Это самые первые симптомы болезни. При тяжелом течении дети становятся малоподвижными и заторможенными.
- Поражение мышечной системы.
Для рахита характерно снижение тонуса мышц и слабость связочного аппарата. Такие дети позже других начинают держать голову, сидеть, ходить. Больные могут без труда закидывать ноги за голову и др. (из-за слабости связок). Часто у них формируется «рахитический горб».
- Патология дыхательной системы.
Развивается вследствие деформаций грудной клетки и гипотонии мышц. Дети часто болеют пневмонией, у них появляются расстройства дыхания, которые сопровождаются одышкой, цианозом (синюшностью) кожных покровов.
- Патология системы кровообращения.
У больных может выявляться функциональный шум в области сердца, увеличение частоты сердечных сокращений. Это обусловлено нарушением кровообращения из-за недостаточной подвижности грудной клетки и диафрагмы.
- Поражение пищеварительного тракта (снижение моторики и секреторной функции).
- Увеличение размеров селезенки и печени.
Периоды заболевания
- Начальный.
Длительность этого периода – от 2 недель до 3 месяцев. Характерными симптомами являются нарушения работы нервной системы, гипотония мышц, запоры. Могут появляться первые проявления поражения костной системы. В крови выявляется сниженное содержание фосфора при нормальной концентрации кальция.
- Разгар болезни.
В это время изменения костей выступают на первый план, прогрессирует поражение нервной и мышечной системы. Степень вовлечения в патологический процесс внутренних органов зависит от тяжести рахита. Чем тяжелее он протекает, тем больше органов поражает и тем больше имеет симптомов. При исследовании крови определяется пониженное содержание кальция и фосфора.
- Реконвалесценция.
Симптомы болезни подвергаются обратному развитию: уменьшаются признаки поражения нервной системы, кости становятся плотнее, прорезываются зубы, восстанавливается работа других органов и систем. Начинает восстанавливаться минеральный обмен. Уровень фосфора повышается до нормального, содержание кальция остается немного пониженным.
- Остаточные явления.
Данный период начинается в возрасте 2-2,5 лет. У ребенка выявляются различные деформации костей, однако с возрастом они сглаживаются и частично исчезают. Некоторые деформации костной ткани остаются у переболевшего ребенка на всю жизнь. Это изменения прикуса, увеличение лобных и теменных бугров, деформации грудной клетки и таза.
Диагностика
Диагноз «рахит» базируется на основании клинических проявлений, истории заболевания, данных осмотра и объективного обследования врача. Детям проводится дополнительное обследование:
- клинический анализ крови (выявляется анемия) и мочи;
- биохимия крови (снижение уровня фосфора и кальция; повышение активности щелочной фосфотазы; снижение содержания глюкозы);
- рентгенологическое исследование (исчезновение ядер окостенения в зонах эпифизов костей, блюдцеобразное расширение метафизов, переломы по типу «зеленой веточки» и др.).
Дифференциальная диагностика проводится с наследственными рахитоподобными заболеваниями, несовершенным остеогенезом, хондродистрофией, гипотиреозом.
Профилактика
Мероприятия по предупреждению рахита следует начинать до рождения ребенка, во время беременности. Будущая мама должна полноценно питаться и отдыхать, достаточно пребывать на солнце и свежем воздухе. После рождения ребенка важная роль отводится рациональному вскармливанию. Идеальным в этом плане является кормление грудью. Если ребенок находится на искусственном вскармливании, то нужно подбирать смеси, сбалансированные по содержанию минералов и витамина D. Особое внимание следует уделить закаливанию, прогулкам с ребенком, водным процедурам.
Специфическая профилактика болезни заключается в назначении холекальциферола (витамина D 3) детям до 2 лет в осенне-зимний период. Здоровым детям препарат вводят в дозе 400-500 МЕ в сутки.  Детям, имеющим повышенный риск заболеть рахитом, эта доза может увеличиваться до 1000 МЕ/сут. У недоношенных — для специфической профилактики рахита витамин D назначается по 400-1000 МЕ/сут с двухнедельного возраста. При гиперфосфатазии, микроцефалии, краниостенозе, идиопатической кальциурии профилактический прием витамина D противопоказан. Раннее закрытие родничка является относительным противопоказанием к введению данного препарата.
Детям, имеющим повышенный риск заболеть рахитом, эта доза может увеличиваться до 1000 МЕ/сут. У недоношенных — для специфической профилактики рахита витамин D назначается по 400-1000 МЕ/сут с двухнедельного возраста. При гиперфосфатазии, микроцефалии, краниостенозе, идиопатической кальциурии профилактический прием витамина D противопоказан. Раннее закрытие родничка является относительным противопоказанием к введению данного препарата.
Терапевтическая тактика
Лечение рахита проводится амбулаторно. Стационарное лечение показано при тяжелом течении болезни у недоношенных детей на фоне тяжелой соматической патологии.
Основные направления в лечении
- Рациональное питание (грудное вскармливание; использование адаптированных смесей, содержащих профилактическую дозу витамина D для искусственного вскармливания; своевременное введение соков, творога, прикорма).
- Достаточный отдых и пребывание на свежем воздухе.
- Медикаментозное лечение:
- масляный или водный раствор холекальциферола 2500-5000 МЕ в течение 30-45 дней;
- после окончания лечения назначается прием холекальциферола в профилактической дозе два года;
- витаминотерапия (В, С, А, Е);
- лекарственные препараты кальция, калия и магния;
- цитратная смесь для улучшения всасывания солей кальция и фосфора.
- Ежедневные занятия с ребенком лечебной физкультурой и массаж.
Физиотерапия
 Солнечные ванны помогают восполнить дефицит витамина Д.
Солнечные ванны помогают восполнить дефицит витамина Д.
Воздействие физическими факторами назначается с целью нормализации фосфорно-кальциевого обмена, восполнения дефицита витамина D, предупреждения деформации костной системы, коррекции задержки психомоторного развития, повышения иммунитета.
Методы, корригирующие обмен минералов и витаминов в организме:
- лекарственный электрофорез с кальция хлоридом по методике Вермеля;
- УФО в субэритемных дозах;
- гелиотерапия.
Методы, способствующие миорелаксации и предупреждающие деформации костей:
- лекарственный электрофорез с прозерином;
- аппликации парафина и озокерита;
- лечебный массаж;
- хлоридно-натриевые ванны.
Методы, стимулирующие работу нервной системы:
- аэротерапия;
- хвойные ванны;
- неселективная хромотерапия.
Методы, повышающие неспецифическую резистентность организма:
- лазерное облучение крови;
- лекарственный электрофорез иммуномодуляторов.
Заключение
Дети, переболевшие рахитом, подлежат диспансерному наблюдению в течение 2-3 лет. При адекватном и своевременном лечении прогноз относительно выздоровления благоприятный. При отсутствии лечения и тяжелом течении болезни у ребенка могут формироваться грубые деформации скелета, требующие длительного наблюдения у хирурга и ортопеда. Именно поэтому профилактика и раннее выявление рахита очень важны. При подозрении на рахит ребенок обязательно должен быть осмотрен и обследован врачом.
Врач-педиатр Е. О. Комаровский рассказывает о рахите:
Врач-ортопед Ольга Старцева рассказывает о рахите:
Источник
