Ферритин при беременности норма 2 триместр

 Ферритин – это белок, в составе которого железо накапливается в организме. Анализ крови на ферритин используется для диагностики различных форм анемии. Во время беременности назначается при выявленной патологии для определения запасов железа в организме. Лабораторная оценка уровня ферритина позволяет вовремя заметить проблему и избежать развития осложнений.
Ферритин – это белок, в составе которого железо накапливается в организме. Анализ крови на ферритин используется для диагностики различных форм анемии. Во время беременности назначается при выявленной патологии для определения запасов железа в организме. Лабораторная оценка уровня ферритина позволяет вовремя заметить проблему и избежать развития осложнений.
Что такое ферритин?
Ферритин – это белок сферической формы, в котором депонируется железо. Одна молекула ферритина содержит до 4000 молекул железа.
Ферритин синтезируется в клетках РЭС (ретикуло-эндотелиальной системы) и выявляется практически во всех тканях организма. Больше всего его находится в таких структурах:
- предшественники эритроцитов (красных кровяных клеток) в костном мозге;
- макрофаги печени;
- плазма крови;
- слизистая оболочка кишечника.
Ферритин накапливает железо в растворимой форме. Такое железо может участвовать в биологических процессах и не представляет опасности для человеческого организма. Железо входит в состав гемоглобина – белка эритроцитов. С помощью гемоглобина красные клетки крови переносят кислород из легких к тканям. Нехватка железа снижает уровень гемоглобина и уменьшает насыщение клеток кислородом. Развивается гипоксия – состояние, опасное для здоровья женщины и плода.
Показания для обследования
Анализ крови на ферритин назначается при выявлении отклонений в общем анализе крови:
- эритроциты менее 3,7х1012/л;
- гемоглобин менее 110 г/л.
Такие показатели крови говорят о развитии анемии. Во время беременности речь идет обычно о железодефицитной анемии, вызванной увеличением общего объема циркулирующей крови и снижением запасов железа в тканях. Это физиологическое состояние, возникающее даже у совершенно здоровых женщин. Умеренная анемия не опасна, но при значительном снижении уровня гемоглобина и эритроцитов требуется медикаментозная терапия. Прогрессирование анемии ведет к гипоксии плода, грозит поражением нервной системы и преждевременными родами.
Анализ крови на ферритин назначается для дифференциальной диагностики анемии. Нужно выяснить, вызвано ли снижение гемоглобина и эритроцитов истощением запасов железа или иными факторами:
- хронический воспалительный процесс любой локализации;
- злокачественные опухоли;
- аутоиммунные процессы;
- B12-дефицитная анемия.
Оценка ферритина проводится в комплексе с другими показателями:
- общая железосвязывающая способность сыворотки (ОЖСС);
- сывороточное железо.
В комплексе эти маркеры позволяют найти причину анемии, выставить точный диагноз или определиться с дальнейшей тактикой обследования.
Подготовка к обследованию
Правила сдачи крови:
- Анализ крови можно брать спустя 4 часа после легкого приема пищи, но лучше – через 8-12 часов голодания (утром).
- Материал для исследования берется из вены.
- За сутки до сдачи крови стоит исключить физические нагрузки, эмоциональные переживания.
Тест проводится на любом сроке беременности по направлению врача: гинеколога, терапевта или другого узкого специалиста. Рекомендуется повторить исследование после родов и завершения лактации для оценки запасов железа.
Интерпретация результатов
Норма ферритина вне беременности у женщин: 20-120 мкг/л.
После зачатия ребенка происходит физиологическое снижение ферритина. В среднем уровень белка уменьшается на 40-50% к 20-й неделе гестации и падает до 70% в III триместре. При оценке показателя у беременных женщин стоит ориентироваться на такие значения:
- I триместр – 60-100 мкг/л;
- II триместр – 40-80 мкг/л;
- III триместр – 20-40 мкг/л.
Снижение ферритина
Низкий уровень ферритина наблюдается при железодефицитной анемии. Причиной такого состояния могут быть различные факторы:
- Физиологические изменения во второй половине беременности. Увеличение объема ОЦК и истощение резерва железа ведет к развитию анемии. Ферритин снижается на сроке 18-20 недель. Без лечения анемия прогрессирует. Самостоятельное восстановление показателей крови возможно после родов и завершения грудного вскармливания при условии адекватного питания женщины.
- Заболевания пищеварительного тракта. Патология желудка и кишечника, сопровождающаяся нарушением всасывания пищи, ведет к дефициту железа в организме. Ситуацию не исправить рациональным питанием и приемом пероральных медикаментов. Назначаются препараты железа внутримышечно. Проводится лечение основного заболевания – причины недостаточного всасывания железа.
- Голодание и/или строгие диеты. Недостаточное поступление железа с пищей истощает его запасы в тканях. Нередко причиной развития анемии становится вегетарианское питание. После коррекции диеты запасы железа восстанавливаются, показатели крови приходят в норму.
- Кровотечение. Анемия развивается на фоне острой кровопотери, связанной с начавшимся выкидышем, отслойкой плаценты, патологией родовой деятельности. К анемии может привести и незначительное, но длительное кровотечение при предлежании плаценты, полипах цервикального канала, геморрое и других состояниях. На фоне кровопотери запасы железа истощаются, и уровень ферритина снижается. Показано лечение основного заболевания – источника острой или хронической кровопотери. Дополнительно назначаются препараты железа.
Риск развития анемии повышается при таких состояниях:
- многоплодная беременность;
- промежуток между родами менее 2 лет;
- нарушения менструального цикла до беременности (гиперполименорея – обильные и длительные месячные);
- миома матки.
Во время беременности критическим считается снижение ферритина ниже 30 мкг/л. Такие показатели говорят о существенном истощении запасов железа в тканях. Рекомендуется прием препаратов в таблетках или инъекциях не менее 2 месяцев. Спустя указанный срок назначается общий анализ крови, оценка уровня ферритина и других маркеров анемии. Дальнейшая тактика зависит от результатов обследования. По показаниям лечение продолжается до родов или до завершения грудного вскармливания.
Повышение ферритина
Рост ферритина следует оценивать в комплексе с другими показателями. Если это случается на фоне одновременного снижения ОЖСС и сывороточного железа, стоит думать о таких состояниях:
- Воспалительные процессы. Такие изменения встречаются при хроническом пиелонефрите, патологии пищеварительного тракта и других состояниях. Уточнить диагноз можно после полного клинического обследования (в том числе анализы крови и мочи, УЗИ внутренних органов).
- Аутоиммунные заболевания. Причиной изменения показателей крови может стать ревматоидный артрит, болезнь Бехтерева, системная красная волчанка и др. Показана консультация ревматолога.
- Злокачественные опухоли. Новообразования любой локализации приводят к перераспределению запасов железа в тканях.
- Патология печени. Причиной роста ферритина может быть гепатит, цирроз и другие состояния. Уточнить диагноз можно с помощью биохимического анализа крови и УЗИ.
Повышение ферритина встречается на фоне неадекватной терапии железосодержащими препаратами. Если такие изменения крови возникли после проведенного лечения, стоит пересмотреть схему приема медикаментов.
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Рекомендованные сообщения
Я ферум лек пила 2 утром 2 вечером. Сразу стала «посвежей»)) ничего не пересдавала
1
Не поднимите Вы мясом и свеклой, только таблетками. А что, врач дозировку и валентность не прописала?
Я на ферретабе очень сильный скачок получила, даже слишком. На Сорбифере умеренный. Сейчас вот опять падает, наверное, фенюльсои буду поднимать
1
Девочки, а кто в этом вообще понимает? У меня ферритин 10,6 был при гемогл. 135! Три врача сказали, ничего не надо. Я планирую б.! Волосы сыпятся… Автор, извините, что я присоседилась. Мне говорили, такой ферритин только уколы поднимет. Таблетки нет.
Пейте пока по 60 мг, запивайте кислым. Или с вит С вместе пейте.
Диету специальную все же стоит держать.
1
24 минуты назад, Юля 89 сказал(а):
Девочки, а кто в этом вообще понимает? У меня ферритин 10,6 был при гемогл. 135! Три врача сказали, ничего не надо. Я планирую б.! Волосы сыпятся… Автор, извините, что я присоседилась. Мне говорили, такой ферритин только уколы поднимет. Таблетки нет.
Нормально такой ферритин таблетками поднимается. Я и с единицы поднимала. Если пить таблетки,надо следить за показателями, чтобы не перепить. Я подняла ферритин до 20 (хотя типа советуют в два раза больше) и у меня гемоглобин начал зашкаливать, я не стала дальше поднимать.
1
Всем спасибо!
Дозировку не назначили. Это обычный врач, не ЖК. А когда пересдать?
@Ola-la-// диета типа мясa, красной фасоли?
Поддерживать надо, но низкий ферритин обычное явление при беременности, паниковать точно нет причин.
@Озадаченная плохой Феритин. Надо железо в хелате любое. Причём лучше именно меньше дозу и пить её за не сколько разв день
4 часа назад, Малинкинка сказал(а):
Поддерживать надо, но низкий ферритин обычное явление при беременности, паниковать точно нет причин.
Отличная позиция. Плохое самочувствие? Плохие анализы? Ну Б же ????
1
Тоже при хорошем гемоглобине низкий ферритин и железо, заказываю на айхерб Ферритин и Hema Plex, за 2 месяца подняла с 9 до 42, продолжаю пить, Hema Plex пила во время беременности, в нем хороший состав, врач мой смотрела разрешила
2
@Violetta спасибо! А какую дозу и по сколько? Сейчас 24 мг в витаминах утром и 60 мг попозже. С предыдущей Б анализов на железо и гемоглобин не осталось, если верно помню, в Европе не сдавала этого. Вообще в шоке от цифры, может, напутали, сдам ещё.
Смотреть по самочувствие. Тоже подозреваю, что ферритин этот рухнул, но сдать анализ все не судьба. Гемоглобин нормальный, врач ничего не назначает естественно. 30 недель и разваливаюсь по частям. Пульс зашкаливает утром почти всегда, состояние полной разбитости, одышка дикая и прочие прелести жизни. Пью элевит от случая к случаю, магний.
@Мико а вес какой? Я норм, вроде, когда высплюсь, но так всё лень, физически. Ощущаю себя пингвином) Вес чуть больше, чем перед родами в ту Б, но тогда я летала через весь город до самых родов, а щас 3 км прогулки мой максимум, спасибо COVID ещё.
@Озадаченная у меня лучше Феритин на thorne basic prenatal. Там 45 мг в биглицинате. Но прекрасно поднял с 10 до 37, при этом в Б. До этого я еле еле с 3 до 10 за 2 месяца поняла на дозе 60
@Озадаченная вес большой был изначально( 88 кг, сейчас 93. Вроде не так много набрала, а все равно чувствуется. Хожу, задыхаюсь. Тоже максимум километра три в одну сторону проползу, посижу на лавочке и обратно шурую. Тяжко.
@Violetta это мультикомплекс? Там такая дозировка? Нашла продукт, но сссылку вставить не могу.
Присоединяйтесь к нашим обсуждениям!
Вы должны быть пользователем, чтобы оставить комментарий
Источник

Железодефицитная анемия — одно из тех редких осложнений беременности, которое можно легко предотвратить на этапе планирования. Даже здоровые беременные подвержены риску развития анемии в связи с физиологической гемодилюцией и расходованием запасов железа для роста плода и материнского эритропоэза [1]. Учитывая тот факт, что развивающийся плод очень требователен к концентрации кислорода и железа в поступающей к нему крови, плацента способна увеличивать количество рецепторов к железу и хранить его в резидентных ретикулоэндотелиальных клетках [1,3]. Следует различать дефицит железа и железодефицитную анемию (ЖДА). Распределение железа в организме идет преимущественно в пользу гемового железа, следовательно, развитие анемии на фоне железодефицита — это сигнал о выраженном недостатке микроэлемента в депо [3]. В связи с этим выделяют три стадии дефицита: предлатентный — снижение резервного железа без уменьшения расходования его на эритропоэз, латентный — истощение депо и дефицит транспортного железа, без признаков анемии и манифестный или ЖДА [8].
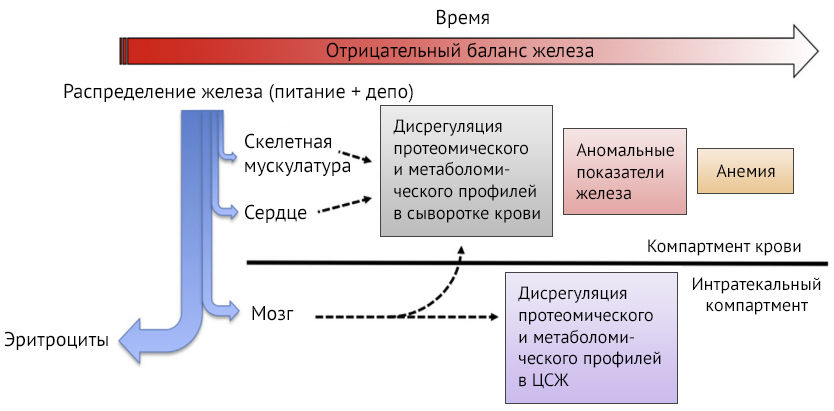
Рисунок 1 | Изменения в организме на различных стадиях железодефицита. Синей стрелкой указано распределение поступающего в организм железа — в первую очередь на эритропоэз, затем на синтез миоглобина и ферментные системы. Красной стрелкой указано прогрессирование дефицита с течением времени [3].
Потребность в железе на разных сроках беременности варьирует. В первом триместре суточная потребность снижается по сравнению с небеременным состоянием преимущественно за счет отсутствия менструальной кровопотери, а также за счет снижения эритропоэза. Во втором триместре объем циркулирующей крови увеличивается на 45 %, объем плазмы — на 50 %, а масса эритроцитов — на 35 %, следовательно, потребность в железе растет. В третьем триместре максимально возрастает потребность плода в железе, а кровопотеря в процессе родов уносит с собой около 150 мг железа [4].
Таблица 1 | Среднее увеличение потребности в железе в период беременности и в послеродовом периоде для женщин с массой тела до беременности от 55 до 60 кг [4,9]

Факторы риска развития железодефицита и железодефицитной анемии у женщин детородного возраста [4,8]:
- нарушения диеты (вегетарианство или веганство, недостаточное употребление красного мяса, анорексия, булимия, чрезмерное употребление кальция, чая, кофе);
- нарушения всасывания питательных веществ (болезнь Крона, целиакия);
- паразитозы (анкилостомоз, лямблиоз, цестодоз, шистосомоз);
- хронические заболевания (малярия, ВИЧ, гемоглобинопатии, аутоиммунные заболевания, ЗНО);
- осложнения беременности (рвота беременных, преэклампсия, холестатический гепатоз);
- короткие интервалы между беременностями (менее года);
- меноррагия;
- донорство крови.
Проявления дефицита крайне неспецифичны и могут списываться женщиной на саму беременность: быстрая утомляемость, слабость, раздражительность, нарушение концентрации внимания, бледность кожи и слизистых, головная боль, головокружение, тахикардия, одышка, усталость в ногах. Некоторые женщины отмечают пристрастие к специфическим продуктам: сырому мясу, сырым крупам, мелу, почве [1,8,10].
Существуют определенные опасности, связанные с дефицитом железа: повышение риска послеродовой депрессии, послеродового кровотечения (предположительно из-за снижения сократительной способности матки в условиях дефицита кислорода в тканях), некоторые исследования также говорят о риске развития послеродового сепсиса [1,10]. Женщин с анемией чаще подвергают гемотрансфузиям и родоразрешают путем кесарева сечения [2]. Преимущественно в странах с низким уровнем доходов показатели гемоглобина < 70 г/л связаны с двукратным увеличением материнской смертности [1,10]. В послеродовом периоде анемия связана с повышенной утомляемостью, депрессивными расстройствами, снижением познавательных способностей, нарушением лактации и ранним прекращением грудного вскармливания [10].
Железо в организме плода делится на гемовое железо, негемовое железо и депо, находящееся преимущественно в печени. В эритроцитах содержится 55 мг/кг железа в виде гемоглобина, нормальная концентрация которого у доношенных детей составляет 133–184 г/л. В депо хранится около 12 мг/кг железа в виде ферритина, нормальная концентрация которого в пуповинной крови доношенного ребенка составляет 170 мг/л. Наименьшее количество железа (около 8 мг/кг) участвует в метаболических процессах и переносе кислорода в мышцах. Дефицит негемового железа трудно отследить из-за отсутствия специфических биомаркеров, лабораторно он обнаруживается только в совокупности с дефицитом железа в депо и, как следствие, сниженным ферритином. Концентрация ферритина < 76 мг/л связана с нарушением неврологических функций новорожденного [3]. В случае легкой и умеренной степени дефицита у матери, компенсаторные механизмы поддерживают адекватное поступление железа плоду, но тяжелый дефицит, приводящий к развитию ЖДА у матери, приводит к развитию железодефицита у ребенка [5].
Регуляция биодоступности железа во время беременности, частично зависит от концентрации гепсидина у матери. Гепсидин – гормон-регулятор, вырабатывающийся в печени и регулирующий концентрацию железа в плазме и распределение его в тканях. Гепсидин действует путем ингибирования поступления железа в кровь, влияя на абсорбцию в кишечнике, высвобождение железа из макрофагов и мобилизацию его из депо. Гормон действует через рецептор ферропортин (Fpn), экспрессирующийся во всех тканях экспортирующих железо в плазму. Связывание гепсидина и ферропортина запускает секвестрацию железа в клетках-мишенях и снижение его поступления в плазму, следовательно, существует обратная зависимость между концентрацией гепсидина и достаточным потреблением железа тканями, в том числе костным мозгом и плацентой [9].
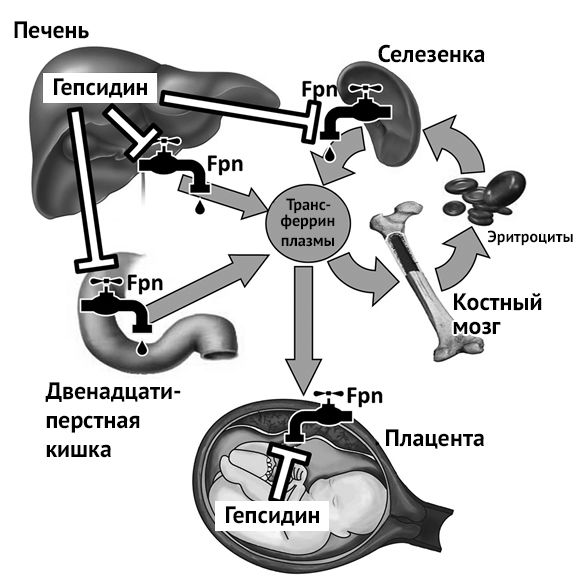
Рисунок 2 | Регуляция гомеостаза железа в организме беременной женщины. Fpn — ферропортин, Fe-Tf — трансферрин
В отношении влияния на развитие плода и исходы для новорожденного все не так однозначно: считается, что анемия матери связана с более высоким риском перинатальной и неонатальной смертности, низкой массой тела при рождении, преждевременными родами, однако метаанализ рандомизированных клинических исследований по влиянию добавок железа на перинатальные исходы показал лишь умеренное влияние на массу тела при рождении и неопределенное влияние на частоту преждевременных родов [1,2]. В то же время, некоторые исследования сообщают о 30% увеличении риска развития задержки роста плода на каждые 10 г/л сниженного гемоглобина до 20 недель беременности, а снижение гемоглобина <100 г/л значительно увеличивало риск мертворождения и перинатальной смерти. [10]. Постнатальный дефицит железа течение первых девяти месяцев в значительной степени обусловлен уровнем железа при рождении, следовательно, существует прямая зависимость между железодефицитом матери и плода. Самые распространенные факторы развития анемии у плода: острое материнское или плацентарное кровотечение и тяжелый дефицит железа у плода (менее 90 г/л). К другим факторам, приводящим к железодефициту плода, относятся артериальная гипертензия у матери, курение, нарушенная толерантность к глюкозе / сахарный диабет при нормальных показателях гемоглобина и ферритина, а также многоплодная беременность [3].
Наибольший интерес представляет влияние дефицита железа на нейрокогнитивные функции ребенка. Недостаток железа у матери в третьем триместре приводит к структурным изменениям головного мозга новорожденного, включая изменения в сером веществе: нейроны имеют более простую структуру, нарушается функционирование митохондрий. Железосодержащие ферменты играют важную роль в синтезе жирных кислот, являющихся неотъемлемой частью миелина, в связи с чем, дефицит железа в раннем возрасте изменяет жировой состав миелина и приводит к гипо- и дисмиелинизации нервной системы. Железодефицит изменяет экспрессию генов, критических для развития и функционирования гиппокампа, а также изменяет концентрацию нейротрансмиттеров, зависящих от железосодержащих гидроксилаз – тирозингидроксилазы и триптофангидроксилазы (дофамин, серотонин, норэпинефрин), нарушает работу их рецепторов и механизмов обратного захвата, что неминуемо приводит к ряду психоневрологических расстройств. [3,10].
У новорожденных с неанемическим дефицитом железа и концентрацией ферритина пуповинной сыворотки < 40 мг/л отмечаются нарушения памяти распознавания (способности узнавать ранее встречающихся людей, события, объекты), как и у двухмесячных младенцев с концентрацией ферритина пуповинной сыворотки < 76 мг/л. Нарушения памяти распознавания отмечались также в возрасте до 3,5–4 лет у детей с низким неонатальным уровнем железа, даже если в постнатальном периоде дефицита не было. Учитывая тот факт, что железодефицитная анемия у матери является предрасполагающим фактором для развития железодефицита у младенцев, создаются предпосылки для нарушения психомоторного развития ребенка. Дефицит железа в младенчестве и детстве связан с более низкой скоростью обработки информации, нарушением неврологических рефлексов, ухудшением двигательной функции, трудностями с социализацией, что в свою очередь создает предпосылки для развития тревожных и депрессивных расстройств в будущем. У детей в возрасте 5–6 лет отмечаются трудности с обучением, планированием и концентрацией внимания [3,10].
Существуют определенные риски, связанные с развитием психических расстройств у детей, рожденных от матерей с железодефицитной анемией. Низкий уровень железа в преконцепционном периоде связывают с высоким риском развития аутизма, во втором триместре — с повышением риска развития шизофрении на 30 % [3].
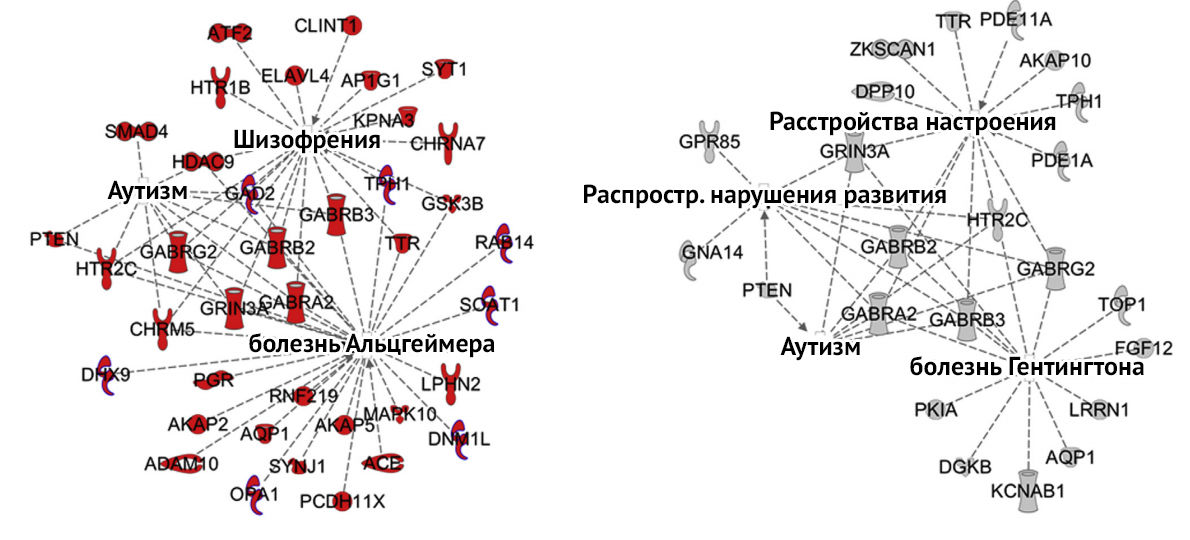
Рисунок 3 | Изменения экспрессии генов при железодефиците. Слева – непосредственное влияние дефицита на экспрессию, справа – эпигенетические нарушения. [3]
Как правило, железодефицит наряду с другими анемиями диагностируется во время рутинного исследования уровня гемоглобина в рамках общего анализа крови. Диагностика анемии у беременных имеет некоторые особенности в связи с вариабельностью показателей гемоглобина в зависимости от триместра. Для первого триместра пороговым значением является Hb < 110 г/л, для второго – < 105 г/л, в послеродовом периоде – < 100 г/л. В развернутом анализе крови рассчитываются эритроцитарные индексы: МНС (среднее количество гемоглобина в эритроците), MCV (средний объем эритроцита), МСНС (средняя концентрация гемоглобина в эритроците). Для дефицита характерно снижение показателей, однако, следует помнить о физиологическом увеличении MCV в время беременности [1,6].
Для железа существуют специфические маркеры: ферритин, различные методы оценки насыщения трансферрина: трансферрин, уровень растворимых рецепторов трансферрина (sTSAT), %TSAT (коэффициент насыщения трансферрина) и гепсидин – пептидный гормон, реагирующий на избыток железа. Концентрация гемоглобина в ретикулоцитах также определяет преанемию, дефицит железа и, следовательно, может служить ранним биомаркером дефицита железа [3,5]. Сывороточное железо и общая железосвязывающая способность сыворотки в настоящее время считаются ненадежными маркерами в связи с влиянием употребления железа и суточными колебаниями значений [6].
Таблица 2 | Диагностические критерии железодефицитной анемии у беременных. ПДЖ – предлатентный дефицит железа, ЛДЖ – латентный дефицит железа, МДЖ – манифестный дефицит железа. [7,8]
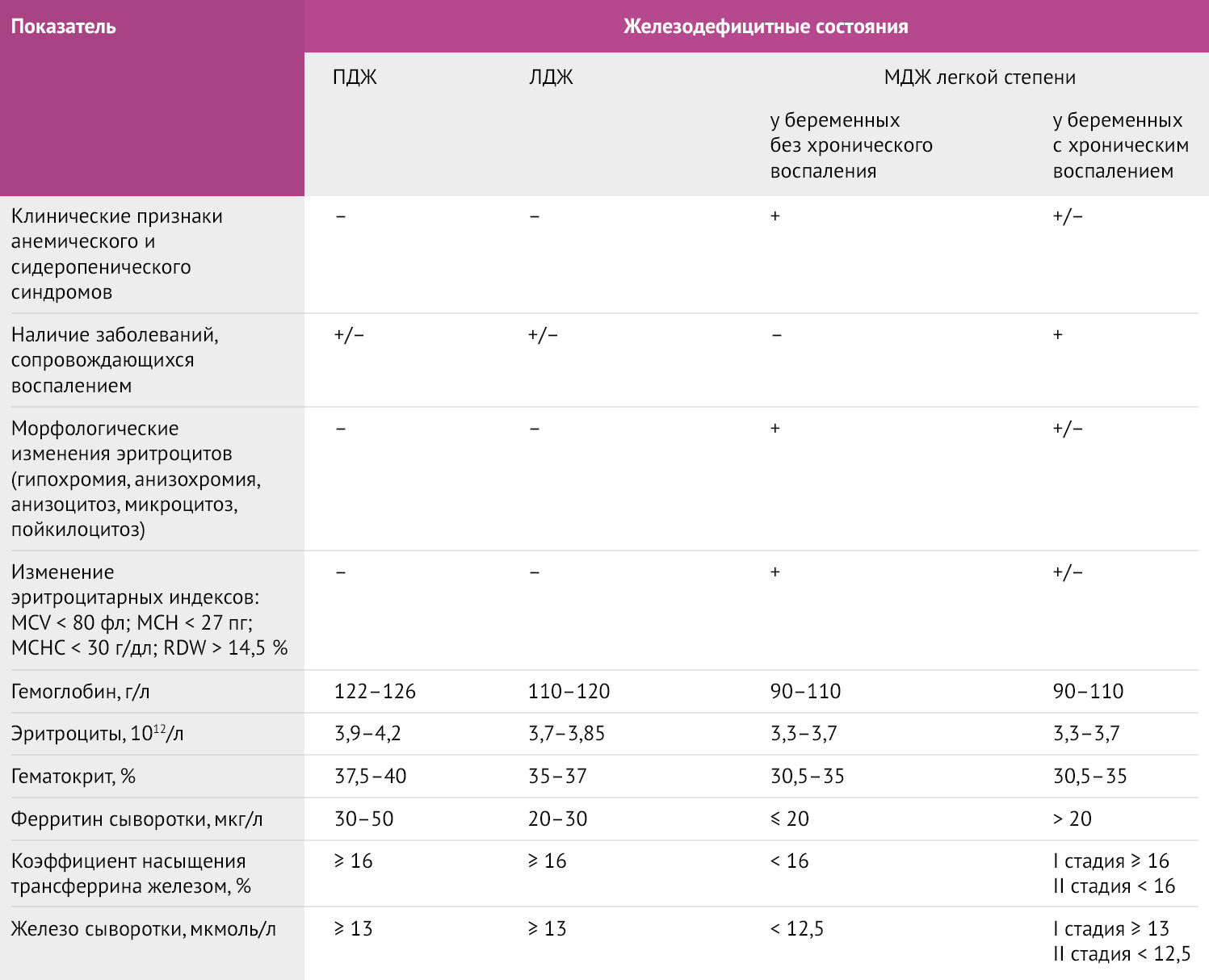
Наиболее широко у беременных используется ферритин – маркер депонирования железа в печени матери и плаценте. Именно ферритин поддерживает стабильный уровень железа, выводя из депо необходимое для синтеза гема количество. Диагностически значимым является снижение уровня сывороточного ферритина <30 мкг/л. Но в случае с сопутствующим системным воспалением ферритин может сыграть злую диагностическую шутку: уровень маркера растет, маскируя железодефицит, в связи с чем рекомендуется параллельное исследование С-реактивного белка для проведения дифференциальной диагностики [1,3,6].
Трансферрин — белок, отвечающий за транспорт железа в плазме крови, реагирующий на его дефицит увеличением концентрации. Показатель sTfR пропорционален количеству трансферрина. При снижении концентрации сывороточного железа концентрация sTfR возрастает одновременно с трансферрином. %TSAT рассчитывается путем деления уровня сывороточного железа на общую железосвязывающую способность сыворотки и умножения на 100. Он отражает процент участков связывания железа на трансферрине, которые заняты молекулами железа. Концентрация железа в сыворотке снижается на ранних этапах дефицита, тем самым снижая %TSAT. По мере усугубления дефицита концентрация трансферрина увеличивается, чтобы оптимизировать способность связывать железо для транспорта, что еще больше снижает %TSAT. Все эти изменения происходят до микроцитоза или анемии [3].
Самый интересный из предлагаемых маркеров — гепсидин, измерение концентраций которого в сыворотке может дать наибольшее количество информации о том, кто должен получать добавки железа, а кому они не показаны. Гепсидин — это главный регулятор всасывания железа в кишечнике и распределения железа из ретикулоэндотелиальных клеток, он синтезируется печенью в ответ на уровень железа и наличие воспаления. Гепсидин является негативным регулятором: это означает, что высокие его концентрации снижают всасывание железа в кишечнике и способствуют секвестрации железа, тогда как низкие уровни увеличивают абсорбцию железа в кишечнике и высвобождение железа ретикулоэндотелиальными клетками. Пациентки с низким уровнем гепсидина, вероятно, будут нуждаться в добавках железа и ответят на терапию, тогда как пациентки с высоким уровнем гепсидина из-за недостаточности железа или перегрузки им не нуждаются в дополнительном железе и не будут столь активно усваивать железо из пищи. Начало беременности характеризуется очень низкими концентрациями гепсидина, что указывает на состояние отрицательного баланса железа и дает веские доказательства того, что потребности в железе во время беременности высоки. Таким образом, женщины, уровень железа которых до беременности нормален или находится на границе нормы, склонны к развитию дефицита железа во время беременности [3].
- Pavord S. et al. UK guidelines on the management of iron deficiency in pregnancy //Br J Haematol. – 2019.
- Stanley L Schrier, Michael Auerbach. Treatment of iron deficiency anemia in adults//UpToDate, Feb. – 2018.
- Georgieff M. K. Iron deficiency in pregnancy //American journal of obstetrics and gynecology. – 2020.
- McMahon L. P. Iron deficiency in pregnancy //Obstetric Medicine. – 2010.
- McCann S., Perapoch Amadó M., Moore S. E. The Role of Iron in Brain Development: A Systematic Review //Nutrients. – 2020.
- Клинические рекомендации “Кровесберегающие технологии в акушерской практике” 2014.
- Федеральные клинические рекомендации “Диагностика, профилактика и лечение железодефицитных состояний у беременных и родильниц” 2013.
- Доброхотова Ю. Э., Бахарева И. В. Железодефицитная анемия беременных: профилактика и лечение //РМЖ. – 2018.
- Fisher A. L., Nemeth E. Iron homeostasis during pregnancy //The American journal of clinical nutrition. – 2017.
- Benson C. S. et al. Iron deficiency anaemia in pregnancy: A contemporary review //Obstetric Medicine. – 2020.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник

Чот я в печали. Норма от 15 ug/L, у меня 5… Врач сказал принимать железо отдельно, “сколько есть”. А сколько лучше? Купила пачку, 1 таблетка 60 мг. До мая принимала Элевит, там как раз 60 мг, сейчас местные убогие таблы (Элевита у них тут нет), только 24 мг. Мясо есть стараюсь, но много не влезает. Гемоглобин и гематокриты чуть ниже нормы. Потом пересдать?