Длина шейки матки на 32 неделе беременности норма по узи
Шейка матки – это не просто вход в полость матки. Эластичная и упругая шейка (цервикальный канал в ней) защищает развивающийся плод от инфекций и, плотно смыкаясь, удерживает его до момента родов. В норме шейка матки закрыта, но размягчается и приоткрывается уже к 37 неделе, когда идет подготовка организма женщины к родам.
Содержание статьи:
- Диагностика и риски укороченной шейки матки
- Длина шейки матки при беременности – таблица
- Что делать и как лечить короткую шейку?
Короткая шейка матки – диагностика и риски на разных сроках беременности
К сожалению, не всегда период беременности проходит гладко и беспроблемно. Очень частая причина невынашивания беременности и самопроизвольных абортов или преждевременных родов – патологически короткая шейка матки, или истмико-цервикальная недостаточность.
Причины, которые вызывают эту патологию –
- Прогестероновая недостаточность.
- Травмы шейки матки после операций на ней, конизации, абортов или предыдущих родов.
- Изменение структуры ткани шейки матки в результате гормональных изменений в организме.
- Психогенные факторы – страхи и стрессы.
- Инфекционные и воспалительные заболевания органов малого таза и непосредственно – матки и шейки матки, которые приводят к деформации тканей и рубцеванию.
- Изменения, вызванные маточными кровотечениями.
- Индивидуальные анатомические и физиологические особенности организма будущей мамы.
Измерение длины шейки матки во время беременности имеет очень важное значение, ведь это позволит вовремя выявить патологию и принять меры профилактики невынашивания беременности.
Как правило, ИЦН точно диагностируют во второй половине беременности, когда плод уже большой.
- На гинекологическом осмотре будущей мамы акушер-гинеколог оценивает состояние шейки матки, размеры наружного зева, наличие и характер выделений. В норме шейка матки на первых неделях беременности плотная, имеет отклонение кзади, наружный зев закрыт и не пропускает палец.
- Для диагностики патологически укороченной шейки матки назначается УЗИ (с трансвагинальным датчиком – на ранних сроках беременности, трансабдоминально – во второй половине беременности). На исследовании выполняется цервикометрия, то есть – измерение длины шейки матки. Согласно полученным данным, решается вопрос о методах, которые помогут сохранить беременность – это шов на шейке матки или постановка акушерского пессария.
Длина шейки матки при беременности – таблица норм по неделям
Нормы длины шейки матки можно узнать по данным таблицы:
| Срок беременности | Длина шейки матки (норма) |
| 16 – 20 неделя | От 40 до 45 мм |
| 25 — 28 неделя | От 35 до 40 мм |
| 32 – 36 неделя | От 30 до 35 мм |
На УЗИ-исследовании определяется также степень зрелости шейки матки, результат оценивают в баллах.
Таблица признаков степени зрелости шейки матки
| Признак | Балл 0 | Балл 1 | Балл 2 |
| Консистенция шейки матки | Плотная структура | Мягкая, уплотнена в области внутреннего зева | Мягкая |
| Длина шейки, её сглаженность | Больше 20 мм | 10-20 мм | Менее 10 мм или сглажена |
| Проходимость цервикального канала | Наружный зев закрыт, пропускает кончик пальца | 1 палец может проходить в канал шейки матки, но внутренний зев закрыт | В канал шейки матки проходят 2 пальца и более (при сглаженной шейке) |
| Положение шейки матки | Кзади | Кпереди | Посередине |
Результаты обследования оцениваются таким образом (полученные баллы по признакам суммируются):
- От 0 до 3 балла – незрелая шейка матки
- От 4 до 6 баллов – недостаточно зрелая шейка, или созревающая
- От 7 до 10 баллов – зрелая шейка матки
До 37 недель шейка матки в норме – незрелая, и в зрелое состояние переходит перед родами. Необходимо заметить, что незрелость шейки матки на последних неделях беременности – это патология, противоположная ИЦН, и она также нуждается в наблюдении и коррекции, вплоть до выбора метода родоразрешения путем кесарева сечения.
Если длина шейки матки находится на границе нормы, но при этом присутствуют признаки начала преждевременных родов, необходимо выполнить ещё одно УЗИ. Которое поможет с точностью диагностировать ИЦН при её наличии.
Укорочение шейки матки перед родами – что делать и как лечить?
Укорочение шейки матки, диагностированное в период с 14 до 24 недели, указывает на явный риск преждевременных родов и требует срочной коррекции.
- Если в этом периоде длина шейки матки менее 1 см, ребенок появится на свет на 32 неделе беременности.
- Если от 1,5 до 1 см, малыш родится на 33 неделе беременности.
- Длина шейки матки менее 2 см указывает на то, что роды могут состояться на 34 неделе беременности.
- Длина шейки матки от 2,5 см до 2 см – признак того, что ребенок с большой вероятностью родится на 36 неделе беременности.
Если будущей маме диагностировано укорочение шейки матки, то будет предложено лечение, с учетом степени укорочения и срока беременности:
- Консервативная терапия препаратами-токолитиками, прогестероном. Лечение выполняется в стационаре.
- Серкляж шейки матки, то есть – наложение шва. Швы снимаются перед родами.
- Постановка акушерского пессария – резинового маточного кольца, разгружающего шейку матки и устраняющего её растяжение.
Будущей маме могут порекомендовать также:
- Уменьшить физическую активность. Избегать деятельности, которая повышает давление на область живота.
- Отказаться от половой жизни вплоть до родов.
- Принимать натуральные успокоительные средства – например, настойки пустырника или валерианы.
- Принимать выписанные врачом препараты-спазмолитики – например, но-шпа, папаверин.
Укорочение и размягчение шейки матки с 37 недели – это норма, которая не требует лечения и коррекции.
Источник
Беременной женщине предстоит пройти множество обследований, в ходе которых могут быть выявлены отклонения. Нежелательным в таком состоянии является укорочение длины шейки матки. Своевременная диагностика данной патологии позволит избежать рисков, среди которых выкидыш и преждевременные роды.
Зачем знать длину шейки матки при беременности?
Шейка матки выполняет важную функцию. Она закрывает вход, надежно удерживает малыша в утробе, предотвращает проникновение влагалищного секрета и патогенной микрофлоры.
Короткая шейка матки – серьезная угроза
Длина шейки матки при беременности – важный показатель оценки состояния беременной. Он не является постоянным. Ближе к родам шейка становится меньшей и это нормально, поскольку ткани растягиваются. Но на ранних сроках длина канала должна быть в пределах нормальных значений, это залог протекания беременности без осложнений.
Как измеряют длину шейки матки?
О проведенных замерах беременные могут даже не догадываться, поскольку если отклонения отсутствуют, то женщину в известность не ставят. Данное обследование называется цервикометрия. Оно представляет собой УЗИ органов репродуктивной системы и проводится на 20-24 недели. Если первое плановое ультразвуковое обследование показало отклонения, длину цервикального канала могут измерять на более раннем сроке с перерывом в 1-2 недели.
Наружное УЗИ для измерения длины шейки матки при беременности предпочтительно на поздних сроках
Специальной подготовки к УЗИ не требуется, перед процедурой стоит опорожнить мочевой пузырь. Это нужно для большего комфорта самой беременной. Обследование безболезненно, переживать не стоит.
В ходе цервикометрии изучается не только длина, но также плотность и степень раскрытия шейки, ее готовность к родильному процессу. В норме она должна постепенно размягчаться и укорачиваться ближе к родам.
Длину шейки матки на УЗИ можно измерить 2 способами: наружно или трансвагинально, то есть с помощью специального датчика, который вводится во влагалище.
Также существует ручной способ. Осмотр проводится на гинекологическом кресле, однако так определить точную длину невозможно. Благодаря этой методике можно оценить степень раскрытия, плотность и состояние зева.
Норма и патология
Женщине необходимо знать, когда нужно опасаться. До 27 недели укорочения и раскрытия зева быть не должно. Если на этом сроке длина менее 25 мм, то ставится диагноз истмико-цервикальная недостаточность. Это состояние – угроза прерывания беременности.
Длинная шейка матки на поздних сроках, как и короткая на ранних – не норма
Нормы длины цервикального канала такие:
- 10-14 неделя – 35 мм;
- 15-19 неделя – 36,2 мм;
- 20-24 неделя – 40,3 мм;
- 25-29 неделя – 41 мм;
- 30-34 неделя – 36,4 мм;
- 35-40 неделя – 28,6 мм.
Это средние значения. В первом и втором триместре длина максимальная, так как плод поднимается. На последних сроках шейка укорачивается за счет ее созревания и опускания живота. Минимально-допустимая величина на ранних сроках, которая не указывает на истмико-цервикальную недостаточность – 30 мм. Минимальная длина шейки в третьем триместре – 25 мм. Если цервикальный канал укорачивается еще больше, то проводится оперативное вмешательство по наложению кольца. Это единственный способ сохранить малыша.
Начиная с 37 недели, шейка матки активно созревает. Она размягчается, располагается по центру малого таза, раскрывается. Ее длина может вовсе достигать 15 мм, и это не патология.
Наиболее коротким цервикальный канал становится в момент родов, так как открывается и растягивается вширь.
Существуют отличия длины шейки матки у первородящих и женщин, которые рожают не первый раз, поэтому самостоятельно делать выводы, имея на руках результаты, не стоит. Только специалист может выявить патологию.
У повторнородящих шейка может быть незначительно укорочена по сравнению с женщинами, которые рожают впервые. Однако при второй беременности уменьшение ее длины ближе к дате родов не настолько выраженное, так как раскрытие происходит стремительно. Шейка быстро раскрывается и укорачивается во время процесса родов.
У повторнородящих иногда возникают проблемы с длиной цервикального канала, хотя в прошлом эта патология отсутствовала. Виной могут быть предыдущие роды.
Чем опасна укороченная шейка?
Укороченная шейка не в состоянии выполнять положенные на нее функции. При этом существует риск преждевременного раскрытия и выкидыша. Если беременность удастся сохранить, то угрозы все равно будут. Когда шейка укорачивается, зев плотно не сомкнут. Есть вероятность проникновения инфекций, а это еще одна причина родов раньше сроков.
Почему шейка короткая?
Такая патология возникает по следующим причинам:
- недостаток прогестерона;
- аборты, травмы шейки в ходе предыдущих родов, например, наложение акушерских щипцов, разрывы;
- гормональные изменения;
- воспалительные или инфекционные процессы, которые приводят к деформации формы, рубцеванию;
- прижигание эрозии, операции на шейке, обрезание;
- маточные кровотечения, приводящие к неблагоприятным изменениям;
- физиологические особенности строения.
Женщины, которые находятся в группе риска, должны быть еще более внимательны к своему здоровью.
Как увеличить?
Если у беременной выявлено укорочение, которое превышает допустимые границы, сразу назначается лечение. Терапевтические методики зависят от срока беременности и степени укорочения.
Консервативное лечение, предполагающее прием гормональных препаратов, оправдано при длине шейки не менее 25 мм. С помощью гормонов происходит удлинение и улучшение структуры.
Минимальная длина шейки матки никак себя не проявляет
При укорочении менее 25 мм прибегают к радикальным методикам. Это наложение швов на матку или установка кольца. Эти хирургические манипуляции препятствуют преждевременному раскрытию зева, однако на этом риски не заканчиваются. Женщина должна пересмотреть образ жизни, придерживаться постельного режима, отказаться от любых физических нагрузок вплоть до самих родов.
Тревожные симптомы на фоне короткой шейки – схваткообразная боль внизу живота, болезненность в пояснице, кровяные выделения из влагалища. Это предвестники выкидыша.
Хирургические методики удержания шейки матки сомкнутой оправданы при высоком риске преждевременных родов. На ранних сроках прибегают к наложению швов, начиная с 20 недели ставят кольца, они могут быть силиконовыми или пластиковыми. Их снимают за 1-2 неделю до родов или непосредственно тогда, когда женщина готова рожать.
Кольца устанавливаются без обезболивания. Процедура неприятная, но длится она несколько минут. Швы накладываются под общим наркозом, именно поэтому они противопоказаны в первом триместре. После процедуры женщина должна оставаться под наблюдением медиков несколько суток. Если самочувствие удовлетворительное, беременную отпускают домой.
У хирургических методик есть противопоказания:
- инфекционно-воспалительные процессы органов малого таза;
- маточное кровотечение;
- тяжелая стадия истмико-цервикальной недостаточности;
- внутриутробная гибель младенца.
В этих случаях длина шейки матки при беременности не корректируется.
Советы для беременных
Если у женщины длина шейки матки меньше нормы, ей стоит придерживаться таких рекомендаций:
- Отказаться от физической активности, особенно той, которая оказывает давление на область живота.
- Не поднимать тяжести, под запретом вес больше 1-2 кг.
- Отказаться от половой жизни до самих родов, даже если короткая шейка диагностирована на ранних сроках.
- Поддерживать гормональный фон в норме.
- Избегать стрессов, при повышенной раздражительности принимать натуральные успокоительные препараты.
Лечащий гинеколог может порекомендовать специализированную медикаментозную терапию, например, спазмолитики, которые будут уменьшать напряжение матки.
При правильном подходе к лечению короткая шейка не станет преградой к счастливому материнству. Если женщина будет прислушиваться к советам врачей, она сможет выносить малыша.
Читайте также: зачем устанавливают кольцо на шейку матки
Источник
Таблица 8. Диаметр внутреннего зева, мм, в группе беременных с высоким риском до и после проведения серкляжа.
Таблица 9. Толщина шейки матки, мм, в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 31,8* | 30,2* | 31,5 | 32,3 | 35,6 | 40,4 |
| Диапазон | 28-42 | 28-32 | 29-34 | 29-35 | 30-38 | 34-51 |
| 5-95-я перцентиль | 28-39 | 28-32 | 30-34 | 30-34 | 31-38 | 35-45 |
| Стандартное отклонение | 3,2 | 1,1 | 1,3 | 1,5 | 1,5 | 4,4 |
* P(W) до и после проведения серкляжа, статистически достоверно (
Таблица 10. Толщина передней стенки нижнего сегмента матки, мм, в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 9,5 | 9,8 | 9,7 | 8,9 | 8,4 | 5,6 |
| Диапазон | 6-12 | 7-13 | 7-13 | 7-12 | 6-11 | 4-9 |
| 5-95-я перцентиль | 7-12 | 7-12 | 7-12 | 7-11 | 6-10 | 4-8 |
| Стандартное отклонение | 1,6 | 1,5 | 1,6 | 1,4 | 1,2 | 1,4 |
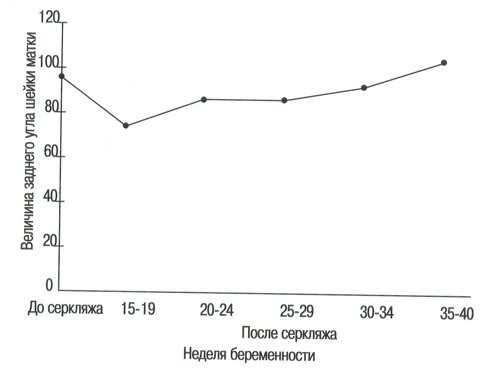
Таблица 11. Величина заднего угла шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средний угол | 92,8 | 79,6 | 85,4 | 85,5 | 88,9 | 102,5 |
| Диапазон | 70-130 | 65-95 | 70-105 | 70-110 | 73-120 | 75-130 |
| 5-95-я перцентиль | 70-120 | 70-95 | 70-100 | 70-110 | 74-120 | 75-130 |
| Стандартное отклонение | 19,2 | 9 | 12,6 | 11,3 | 12,7 | 17,4 |
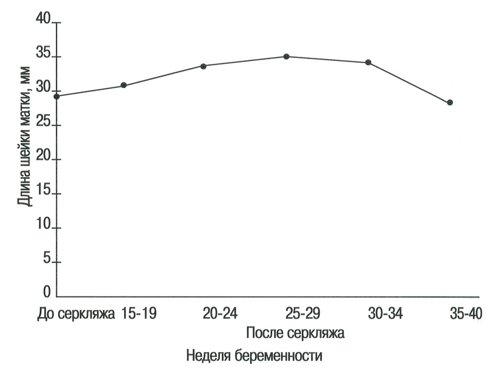
Рис. 6. Длина шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
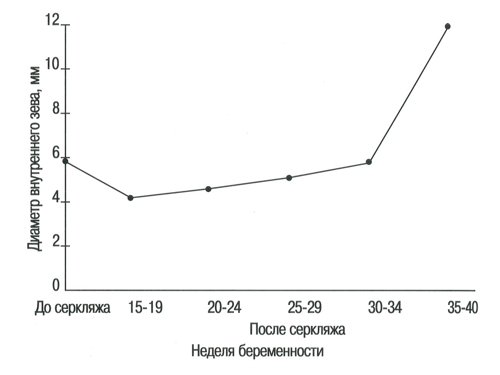
Рис. 7. Диаметр внутреннего зева до и после серкляжа.

Рис. 8. Величина заднего угла шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
Частота выпячивания оболочек у пациенток в случаях с высоким риском составила 6 случаев (6%), из которых было 2 случая прерывания беременности, 2 – преждевременных родов, и 2 – своевременных родов.
Диагностические критерии для оценки несостоятельности зева
В результате проведения дискриминантного анализа полученных показателей здоровых беременных и беременных с высоким риском (табл. 12-14) нами определены следующие ультразвуковые критерии для несостоятельности зева (пороговые значения): длина шейки матки 6 мм. Прогностическая ценность этих показателей для нормальной шейки матки в нашем исследовании (отрицательный прогноз для развития несостоятельности шейки) – 86,4%, как показано в табл. 12-14.
Таблица 12. Коэффициент дискриминантной функции установления несостоятельности шейки матки.
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Беременность | -1,75870 | -1,231516 |
| Роды | 1,89154 | 1,421821 |
| Длина шейки матки | 0,24213 | 0,4625676 Е-01 |
| Диаметр внутреннего зева | -0,42338 | -0,1993673 |
| Ширина шейки | 0,09416 | 0,3176717 Е-01 |
| Нижний сегмент матки | 0,27536 | 0,2189515 |
| Выбухание оболочек | 0,19652 | 0,8625213 |
| Величина заднего угла | -0,09707 | -0,7830538 Е-02 |
Таблица 13. Коэффициент дискриминантной функции установления несостоятельности шейки матки после исключения влияния беременности и родов.
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Длина шейки матки | 0,44201 | 0,8444060 Е-01 |
| Диаметр внутреннего зева | -0,43662 | -0,20566026 |
| Ширина шейки | -0,10565 | 0,3564436 Е-01 |
| Нижний сегмент матки | 0,41757 | 0,3320329 |
| Выбухание оболочек | 0,27262 | 1,448154 |
| Величина заднего угла | -0,40161 | -0,3239718 Е-01 |
| Константа | – | -1,867096 |
Таблица 14. Классификация, полученная в результате дискриминантного анализа.
| Реальная группа | Число наблюдений | Прогнозируемая группа 1 | Прогнозируемая группа 2 |
|---|---|---|---|
| Группа 1 | 204 | 192 | 12 |
| Нормальная беременность | 94,1% | 5,9% | |
| Группа 2 | 100 | 24 | 76 |
| Беременность с высоким риском | 24,0% | 76,0% |
Примечание: процент правильно классифицированных групп – 88%; прогностическая ценность нормальной беременности – 88,9% (192 случая из 216); прогностическая ценность беременности с риском – 86.4% (76 случаев из 88).
Обсуждение
Номограмма размеров шейки матки
Как уже указывалось ранее, многие авторы приводили номограммы размеров шейки матки при физиологических условиях и предлагали, чтобы каждое учреждение установило собственные диагностические критерии для несостоятельности шейки матки (Ludmir, 1988 и Barth, 1994). В настоящем исследовании средние величины и стандартное отклонение для ультразвуковых размеров длины шейки матки, диаметра внутреннего зева, выпячивания мембран, толщины шейки матки, толщины передней стенки нижнего сегмента матки и величина заднего угла шейки матки оценивались в ходе проспективного длительного сравнительного обследования женщин г. Mansoura, которые поступали в клинику Университета Mansoura.
Длина шейки матки
Средняя длина шейки матки в 10-14-ю неделю нормальной беременности (35,4±5,1 мм) значительно увеличивалась, достигая максимума (41±4,3 мм) к 24-29 неделям беременности, затем значительно уменьшалась по мере созревания и раскрытия шейки, что происходит после 34 недели беременности (в среднем 36,4±3,7 мм).
В литературе отсутствует единое мнение о динамике длины шейки матки в течение нормальной беременности при исследовании с помощью ТВУЗИ. В большинстве случаев обнаружено удлинение в середине беременности и последующее укорочение (Kushnir и соавт., 1990), но некоторые авторы не сообщают о каком-либо существенном изменении длины (Smith и соавт., 1992 и Zorzoli и соавт., 1994). Kushnir и соавт. (1990) исследовали 166 женщин с нормально протекающей беременностью методом ТВУЗИ. Исследования проводились каждые 4 недели с 8 до 37-й недели беременности. Они обнаружили, что длина шейки матки прогрессивно нарастала до 20-25 недели беременности, достигая максимума 48 мм. Кроме того Klejewski и соавт. (1994) обследовали с помощью ТВУЗИ 127 женщин с нормально протекавшей беременностью с 14 до 37-й недели, и обнаружили, что длина шейки матки увеличилась во время беременности (Р
Smith и соавт. (1992) в исследовании с использованием трансвагинальной ультрасонографии отметили, что длина шейки матки была постоянной, составляя в среднем 37 мм до конца третьего триместра. Так же Zorzoli и соавт. (1994) при исследовании 154 женщин, которым проводилось ТВУЗИ в период с 12 до 31 недели беременности, нашли, что средняя длина шейки матки (43 мм) значительно не изменялась. Мы согласны с наблюдениями многих авторов (Ayers и соавт., 1988; Anderson, 1990; Kushnier и соавт., 1990) в том, что длина шейки значительно уменьшается только в конце третьего триместра.
Так же, как и многие авторы (e.g. Varma и соавт., 1986; Ayers и соавт. 1988; Kushnir и соавт., 1990) мы обнаружили, что на длину шейки матки не влияют предшествующие беременность или роды. Напротив, Zorzoli и соавт. (1994) отметили, что у многорожавших женщин была более длинная шейка, чем у женщин с первой беременностью или предшествующим кесаревым сечением, и высказали предположение, что скорее механические, чем гормональные факторы имеют больший эффект на длину шейки матки.
У беременных женщин с высоким риском средняя длина шейки матки составляла 28,7±5,4 мм перед проведением серкляжа, что значительно короче по сравнению с женщинами с нормально протекающей беременностью на таком же сроке беременности (в среднем 35,4±5,1 мм) (Р
Диаметр внутреннего зева
Диаметр внутреннего зева – наиболее важный показатель для прогнозирования несостоятельности шейки матки (Rumack и соавт., 1991). Решение о выполнении серкляжа шейки матки должно приниматься индивидуально в каждом случае, в зависимости от изменения раскрытия шейки матки (Campbell, 1993).
В настоящей работе средний диаметр внутреннего зева на 10-14-й неделе нормальной беременности был равен 3,8±0,9 мм и оставался более или менее постоянным до окончания 30-й недели беременности, когда он значительно увеличился до 5,4±1 мм (Р
По данным Varma и соавт. (1986) и Роdobnik и соавт. (1988), средняя ширина внутреннего зева существенно не изменяется с 10-й до 36-й недели беременности. Однако эти авторы, использовавшие ТАУЗИ в своем исследовании, применяли методику полного мочевого пузыря. Растяжение мочевого пузыря, как известно, искажает форму шейки, что делает ее более длинной и узкой и, следовательно, маскирует несостоятельность шейки.
В случаях с высоким риском диаметр внутреннего зева до проведения серкляжа в среднем был значительно выше по сравнению с таковым у здоровых беременных женщин на том же сроке беременности и значительно уменьшался после серкляжа (Р
Выпячивание оболочек
Выячивание оболочек через частично расширенный цервикальный канал, хотя является поздним симптомом, вероятно – наиболее надежный ультразвуковой признак развившейся несостоятельности шейки матки. Ультразвуковое исследование может показать раннее выпячивание оболочек в сочетании с неизмененным наружным зевом до того, как изменения в шейке могут быть обнаружены с помощью пальцевого исследования или зеркал (Rumack и соавт., 1991 и Campbell и соавт., 1993).
В нашем исследовании у женщин с нормальной беременностью выпячивания оболочек не было обнаружено, но в группе высокого риска выявлены 6 случаев выпячивания оболочек у женщин, которым был проведен серкляж. Из них в 2 случаях беременность была прервана, в 2 – произошли преждевременные роды и в 2 – беременность завершилась родами в срок.
Vaulamo и соавт. (1983) принимали решение о проведении серкляжа только на основании выпячивания оболочек при частично расширенном внутреннем зеве и сообщили о благоприятных исходах беременности. С другой стороны, Varma и соавт. (1986) описали 8 пациенток, у которых были нормальные клинические показатели, но при ультразвуковом исследовании обнаружено грыжевое выпячивание оболочек в цервикальный канал. У 5 из этих женщин беременность была прервана и у 3 роды произошли в сроки до 34 недель.
Величина заднего угла шейки матки
Оценка величины заднего угла шейки матки при нормальной беременности показала, что она составляет в среднем менее 80° до срока 30-34 недель, когда угол увеличивается вплоть до наступления родов (Р
Толщина шейки
Средняя толщина шейки на уровне внутреннего зева составляла 29±2,8 мм в ранние сроки нормальной беременности (10-14 недель) с существенным прогрессивным нарастанием в течение беременности. Это соответствует данным Smith и соавт. (1992), которые обнаружили увеличение толщины шейки на уровне внутреннего зева в ходе беременности (Р
При беременности с высоким риском толщина шейки до серкляжа в среднем значительно больше по сравнению с нормальной беременностью (Р
Толщина передней стенки нижнего сегмента матки
Среднее значение толщины передней стенки нижнего сегмента матки на 15-19-й неделе нормальной беременности 10,1±1,2 мм значительно уменьшается к 25-29-й неделе (Р 0,05).
Истончение передней стенки нижнего сегмента матки менее 6 мм было описано у пациенток с риском несостоятельности шейки матки (O’Leary и соавт., 1986). Кроме того, по данным Podobnik и соавт. (1988), у больных с риском несостоятельности шейки матки толщина передней стенки нижнего сегмента матки составляет более 7 мм, и отсутствие выпячивания оболочек было показателем хорошего прогноза.
Наши диагностические критерии для несостоятельности зева
Не проводилось ни одной проспективной работы с использованием критериев трансвагинального ультразвукового исследования для диагностики и лечения несостоятельности зева, в которой бы оценивалась ее диагностическая ценность, по сравнению с традиционными методами (Joffe и соавт., 1992). Используя статистический метод дискриминантного анализа для выявления различий между показателями ТВУЗИ, мы определили следующий список дискриминантных коэффициентов (в порядке снижения значимости) (см. табл. 13):
- выбухание оболочек – 1,448154;
- длина шейки матки – 0,844060 Е-2;
- ширина шейки матки – 0,3564436 Е-2;
- толщина нижнего сегмента матки – 0,3320329;
- задний угол шейки матки – 0,3239718 Е-21;
- диаметр внутреннего зева – 0,2056026.
Так как выпячивание оболочек встречается редко, и его появление – поздний признак, который обнаруживается только в небольшом проценте случаев, и сам по себе рассматривается как патогномоничный признак несостоятельности шейки матки, он был исключен из рутинных критериев отбора. Нижний сегмент матки и толщина шейки не часто используются в исследованиях из-за невысокой воспроизводимости. Хотя задний угол шейки также часто не относят к показателям несостоятельности зева, мы предлагаем учитывать этот показатель для отбора пациенток для проведения серкляжа, потому что он может быть легко измерен, обладает хорошей воспроизводимостью, и дает более высокий дискриминантный коэффициент, чем показатель внутреннего зева. Таким образом мы имеем 3 параметра в порядке снижения их значимости: длину шейки матки, задний угол шейки и диаметр внутреннего зева. Как было показано выше, мы предлагаем комплекс из 3 параметров: длина шейки матки 6 мм и задний угол шейки матки > 90°. Присутствие по крайней мере 2 параметров из 3 является критерием выбора для выполнения серкляжа. Наши критерии отбора более строгие, чем предложенные Ludmir (1988) [использование ТАУЗИ, длина шейки матки 30 мм, диаметр внутреннего зева > 8 мм] потому, что мы использовали ТВУЗИ.
Литература
- Anderson H.F., Nugent C.E., Wanty S.D. Hayashi R.H. Prediction of risk of preterm delivery by ultrasonographic measurement of cervical length. Am J Obstet Gynecol. – 1990. – 163. – 859-67.
- Ayers J., DeGrood R., Compton A., Barclay M., Ansbacher R. Sonographic evaluation of cervical length in pregnancy: Diagnosis and management of preterm cervical effacement in patient at risk for preterm delivery. Obstet Gynecol. – 1988. – 71. – 939-44.
- Earth W.H. Cervical incompetence and cerclage. Clin Obstet Gynecol. – 1994. – 37. – 831-834.
- Brown J., Thieme G., Shall D., Fleischer A., Boehm F. Transabdominal and transvaginal sonography: Evaluation of the cervix and lower uterine segment. Am J Obstet Gynecol. – 1986. – 155. – 721-726.
- Campbell S., Chervenak F.A., Isaacon G.C. Ultrasound in Obstetrics and Gynecology: Incompetent cervix. – 1993. – 2(135). – 1449-1458.
- Fleischer A., KepplerD. Transvaginal sonography. A clinical Atlas. – 1992. – 253-254.
- Joffe G.M., Del Valle G.O., Izquierdo L.A. Diagnosis of cervical changes in pregnancy by means of transvaginal ultrasonography. Am J Obstet Gynaecol. – 1992. – 166. – 896-900.
- Klejewski A., Urbaniak Т., Brazert J., Drews K. Transvaginal ultrasound in evaluation of the uterine cervix during pregnancy. Ginekol Pol. – 1994. – 65(8). – 430-434.
- Kushnir O., Vigil D., Izquierdo L., Schiff M., Curet L. Vaginal ultrasonographic assessment of cervical length during normal pregnancy. Am J Obstet Gynaecol. – 1990. – 162. – 991-993.
- Ludmir J. Sonographic detection of cervical incompetence. Clin Obst Gynecol. – 1998. – 31(1). – 101-109.
- Michaels W.H., Montagomery C., KaroJ., Temple J., Ager J. Ultrasound differentiation of the competent from the incompetent cervix: Prevention of preterm delivery. Am J Obstet Gynaecol. – 1986. – 154. – 537-546.
- 0’Leary J.A., Forrell R.E. Comparison of ultrasonographic and digital cervical evaluation. Obstet Gynaecol. – 1986. – 68. – 718.
- Podobnik M., Bulic M., Smiljanic N. Ultrasonography in the detection of cervical incompetence. JCV. – 1988. – 13. – 383-391.
- Rumack C.M., Wilson S.R., CharboneauJ.W. Diagnostic ultrasound: The incompetent cervix. Mosby Year Book Chigaco, London. – 1991. – 2(48). – 926-933.
- Smith C.V., Anderson J.C., Montamoros A., Rayburn W.F. Transvaginal sonography of cervical width and length during pregnancy. J Ultrasound Med. – 1992. – 2. – 465-467.
- Tongson Т., Kamprapanth P., Srisomboon J., Wanapirak C., Piyamongkol W., Sirichotiyakul S. Single Transvaginal Sonographic Measurement of Cervical Length Early In The Third Trimester As A Predictor of Preterm Delivery. Obstet Gynecol. – 1995. – 86. – 184.
- Varma T.R., Patel R.H., Pilloi V. Ultrasonic assessment of cervix in normal pregnancy. Acta Obstet Gynecol Scand. – 1986. – 65.- 229-231
- Zemlyn S. The length of the uterine cervix and its significance. J Clin Ultrasound. – 1981. – 9.- 267-269.
- Zorzoli A., Solinai A., Perra M., Carvavelli E., Galimberti A., Nicolini U. Cervical changes throughout pregnancy as assessed by transvaginal sonography. Obstet Gynecol. – 1994. – 84(6). – 960-964.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник
