Цервикальная недостаточность при беременности признаки и ощущения
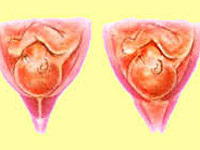
Истмико-цервикальная недостаточность во время беременности угрожает новому состоянию женщины. При своевременном обнаружении патология хорошо поддается коррекции и позволяет продлить гестационный срок.
При позднем обнаружении ИЦН возможность проведения коррекции теряется, в результате чего начинаются преждевременные роды или самопроизвольный аборт – зависит от срока, на котором возникла патология.
Истмико-цервикальная недостаточность во время беременности
Истмико-цервикальной недостаточностью называется патологический процесс, при котором шейка матки не может выдержать массы растущего эмбриона, в результате чего начинает раскрываться раньше положенного срока. Чтобы понять механизм формирования патологии, необходимо иметь представление о строении внутренних половых органов.
Симптомы истмико-цервикальной недостаточности становятся основанием для обследования
Шейка матки здоровой женщины надежно удерживает содержимое детородного органа на протяжении всего гестационного срока. В начале беременности длина цервикального канала составляет около 4 сантиметров. С обеих сторон шейка ограничена зевом – в полости матки внутренним, а во влагалище – наружным. Раскрытие зева происходит в норме только в завершении третьего триместра беременности.
При истмико-цервикальной недостаточности начинается преждевременное расширение шеечного кольца. Плод, увеличиваясь в размере, давит на внутренний зев и провоцирует его раскрытие. Чаще всего ИЦН определяется у женщин на сроке 17–25 недель. От того, насколько выражена недостаточность функции шейки матки и возраста плода, зависит прогноз.
Истмико-цервикальная недостаточность во время беременности может быть двух типов:
- травматическая – развивается в результате полученной травмы от ранее проведенных инструментальных вмешательств, является прогнозируемой;
- функциональная – развивается из-за недостатка андрогенов, прогестерона или других гормонов, чаще всего возникает неожиданно.
Диагностика ИЦН выполняется с помощью осмотра шейки в зеркалах и по результатам УЗИ.
Причины ИЦН
Наиболее распространенной причиной недостаточности шейки матки являются гормональные нарушения. С наступлением беременности в организме женщины активно синтезируется прогестерон. На ранних сроках за выработку отвечает желтое тело, а со второго триместра такую функцию на себя берет плацента.
Гормон обеспечивает расслабление мышечных волокон матки и поддерживает упругость внутреннего зева. При недостатке прогестерона возникает гипертонус, а спазмы приводят к расширению и укорочению цервикального канала. Аналогичный процесс возникает при недостатке других важных гормонов, например, андрогенов и эстрадиола.
Привести к цервикальной недостаточности во время беременности могут травмы шейки, которые были получены ранее. Из-за инструментальных лечебно-диагностических вмешательств на поверхности шейки формируются рубцы, представленные соединительной тканью. Во время беременности происходит растяжение стенок детородного органа и его устья. Соединительная ткань не может растягиваться, что вызывает ИЦН.
Симптомы недостаточности цервикального канала
Определить недостаточность цервикального канала можно во время гинекологического осмотра. Однако без показаний он выполняется не более двух раз за срок беременности. Основанием для внеплановой диагностики становятся жалобы, указывающие на ИЦН:
- болезненные ощущения в животе;
- тянущие боли в области крестца;
- чувство распирания во влагалище;
- кровянистые мажущие выделения;
- контактные кровотечения.
Нередко истмико-цервикальная недостаточность протекает без симптомов. Это затрудняет своевременную диагностику патологии и повышает риск для плода.
Хирургическое лечение
На протяжении последних десятилетий операция по ушиванию шейки матки считалась наиболее эффективным методом коррекции ИЦН. Процедура проводится в стационаре и предполагает предварительное обследование.
Важно, чтобы у женщины не было воспалительных заболеваний во влагалище. Чаще всего хирургическое лечение ИЦН требуется при травматической природе происхождения патологии.
Истмико-цервикальная недостаточность во время беременности становится причиной преждевременных родов
При ушивании шейки важно учитывать, насколько укорочен цервикальный канал. Операция не проводится, если в его полости находится плодный пузырь.
Выполнение коррекции на начальных стадиях ИЦН дает хороший результат. После наложения швов женщине назначается регулярная санация влагалища и еженедельные осмотры шейки матки.
Швы снимаются после 37 недель беременности при условии, что ребенок доношенный. Если запланировано кесарево сечение, то швы снимаются после операции.
Пессарий
Наиболее предпочтительным методом лечения ИЦН в последние годы является использование пессария. Устройство представляет собой поддерживающую систему небольшого размера, изготовленную из гипоаллергенного силикона.
Пессарий выбирается в соответствии с размером половых органов женщины. Устройство вводится во влагалище для поддержания упругости шейки матки. Носить пессарий при ИЦН показано до родов.
Бандаж
Вспомогательным средством считается бандаж. Устройство необходимо носить по рекомендации врача после 20 недель беременности. В отличие от швов и пессария, бандаж снимается на время отдыха и сна. Выбирать поддерживающую систему необходимо индивидуально, учитывая объем живота, массу тела и возраст женщины.
Клинические рекомендации
При истмико-цервикальной недостаточности женщине назначается гормональное лечение. Препараты выбираются после определения гормонального статуса в индивидуальной дозировке. Помимо основных коррекционных мероприятий, гинекологи рекомендуют:
- исключить половую жизнь;
- избегать стрессов и переживаний;
- принимать разрешенные успокаивающие средства;
- исключить физические нагрузки.
Если состояние женщины не позволяет использовать пессарий или выполнить ушивание шейки, ей назначается постельный режим. Главной задачей специалистов становится подготовка плода к преждевременным родам и максимальное продление беременности.
Истмико-цервикальная недостаточность становится причиной преждевременных родов. До 30% самостоятельных абортов на сроке до 20 недель происходит из-за недостаточности шейки матки. Для профилактики патологии необходимо регулярно наблюдаться у гинеколога, а при возникновении симптомов сразу сообщать об имеющихся жалобах.
Также рекомендуем почитать: нефропатия беременных
Источник
Прием утрожестана при беременности назначается довольно часто. Многие из тех женщин, которые вместе со мной стояли на учете в женской консультации, принимали его регулярно. Показанием к применению, в данном случае, служит угроза выкидыша, в особенности на раннем сроке.
Зачем нужно принимать утрожестан?
Данный препарат имеет гормональную основу, в его составе содержится натуральный прогестерон – гормон, необходимый для нормального развития беременности. Его выработку на протяжении первого триместра беременности, осуществляет желтое тело, образующееся после выхода яйцеклетки из фолликула. В дальнейшем эту функцию берет на себя сформировавшаяся плацента.
Однако, в некоторых случаях гормон прогестерон вырабатывается в недостаточном количестве. В этом случае, можно говорить о нарастающей угрозе самопроизвольного прерывания беременности. Женщина может отмечать у себя такие симптомы, как тянущие или ноющие боли в нижней части живота, кровянистые выделения, ухудшение общего самочувствия.
При этом приём утрожестана при беременности может быть назначен даже, если недостаточная выработка прогестерона не была выявлена путем лабораторного исследования до зачатия – на 21 день цикла.
При результате анализа, показывающем недостаточность второй фазы цикла, утрожестан назначают еще на этапе планирования беременности. Его прием способствует формированию слоя эндометрия, который будет готов в нужный момент принять оплодотворенную яйцеклетку. Кроме того, действие препарата в значительной степени снижает сократимость матки и маточных труб. В случае, когда причина бесплодия кроется именно в этом, прием утрожестана может привести к скорейшему наступлению беременности.
Утрожестан в качестве профилактики
Нередко, этот препарат может назначаться врачом и в качестве профилактического средства в особенности на раннем сроке. Однако, показания к приему все же должны быть. Например, если у беременной ранее уже были выкидыши, либо, когда во время предыдущих беременностей имела место быть истмико-цервикальная недостаточность.
Отмена препарата, как правило, рекомендуется не ранее, чем на 12-13 неделях. Причем, резко прекращать прием врачи не рекомендуют. Ежедневная доза постепенно уменьшается, сводясь к минимуму.
Однако, если выкидыши, зафиксированные в анамнезе, вызваны нарушением хромосомного набора эмбриона (это подтверждается путем проведения гистологического исследования), прием утрожестана не целесообразен. В данном случае, нужен не прогестерон, а фолиевая кислота. Ее регулярный прием еще во время планирования беременности поможет предотвратить развитие патологии.
Утрожестан при беременности, отзывы о препарате
Далеко не все женщины смогут спокойно применять утрожестан. Несмотря на несомненную пользу прогестерона в период беременности, его прием может вызывать массу побочных эффектов, отражающихся на самочувствии женщины. Многие беременные жаловались на неудобство, связанное с введением свеч, неприятные ощущения (жжение, зуд), появления обильных выделений и т.д. Некоторые испытывают сонливость и головокружение в период применения препарата. Кроме того, после введения свеч, рекомендуется некоторое время полежать, что удается не каждой женщине, особенно, если у нее уже есть ребенок, требующий к себе внимания, либо, если она находится на рабочем месте.
Не смотря на это, в целом утрожестан при беременности в большинстве случаев приносит лишь необходимую пользу и отзывы весьма положительны. Ведь, его применение помогает предотвратить угрозу прерывания беременности, а в случае, когда беременность является не просто желанной, а долгожданной, многие готовы потерпеть маленькие неудобства, связанные с данной мерой предосторожности.
Источник
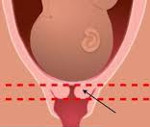
Истмико-цервикальная недостаточность – нарушение, связанное с открытием шейки матки еще в процессе эмбриогенеза, что приводит к самопроизвольному аборту или преждевременному родоразрешению. Клинически данная патология обычно никак не проявляется, иногда возможно появление незначительной боли и чувства распирания, выделение слизи с кровью. Для определения патологических изменений и подтверждения диагноза используется ультразвуковое сканирование. Медицинская помощь заключается в установке во влагалище кольца Мейера (специального пессария) или хирургическом наложении швов. Также показана медикаментозная терапия.
Общие сведения
Истмико-цервикальная недостаточность (ИЦН) – патология беременности, развивающаяся вследствие ослабления мышечного кольца, располагающегося в зоне внутреннего зева и неспособного удержать плод и его оболочки. В акушерстве такое состояние встречается у каждой десятой пациентки, обычно возникает во втором триместре, реже диагностируется после 28 недель беременности. Опасность истмико-цервикальной недостаточности заключается в отсутствии ранней симптоматики при том, что данное патологическое состояние может приводить к гибели плода на поздних сроках или наступлению преждевременных родов. Если у женщины наблюдается привычное невынашивание беременности, примерно в четверти клинических случаев причиной такого состояния является ИЦН.
При истмико-цервикальной недостаточности наблюдается снижение мышечного тонуса с области внутреннего зева, что приводит к его постепенному раскрытию. В результате часть плодных оболочек опускается в просвет шейки матки. На данном этапе истмико-цервикальная недостаточность представляет реальную угрозу для ребенка, так как даже незначительная нагрузка или активные движения могут вызвать нарушение целостности плодного пузыря, последующие преждевременные роды или гибель плода. Кроме этого, при ИЦН возможно занесение инфекции к плоду, поскольку в половых путях всегда присутствует определенная микрофлора.

Истмико-цервикальная недостаточность
Причины истмико-цервикальной недостаточности
Этиология истмико-цервикальной недостаточности заключается в снижении тонуса мышечных волокон, которые формируют маточный сфинктер. Его основная роль – поддержание шейки матки в закрытом состоянии вплоть до наступления родовой деятельности. При истмико-цервикальной недостаточности данный механизм нарушается, что приводит к преждевременному раскрытию цервикального канала. Зачастую причиной ИЦН становятся травматические повреждения шейки матки в анамнезе. Вероятность развития истмико-цервикальной недостаточности повышается у женщин, которые перенесли поздние аборты, разрывы, оперативные роды (наложение акушерских щипцов).
Истмико-цервикальная недостаточность часто возникает после плодоразрушающих операций, родов в тазовом предлежании и хирургических вмешательств на шейке матки. Все эти факторы обуславливают травматизацию цервикса и возможное нарушение расположения мышечных волокон относительно друг друга, что в итоге способствует их несостоятельности. Также причиной истмико-цервикальной недостаточности могут стать врожденные аномалии, связанные с неправильным строением органов репродуктивной системы беременной женщины. Достаточно редко встречается врожденная ИЦН, определить которую можно даже при отсутствии зачатия – в подобном случае в момент овуляции будет отмечаться раскрытие шеечного канала более чем на 0,8 см.
Истмико-цервикальная недостаточность нередко наблюдается на фоне гиперандрогении – повышенного содержания мужских половых гормонов в крови пациентки. Увеличение вероятности развития патологии отмечается при сочетании этой проблемы с дефицитом продукции прогестерона. Отягощающим фактором при истмико-цервикальной недостаточности является многоплодие. Наряду с повышенным давлением на шейку матки в подобных случаях часто выявляется увеличение продукции гормона релаксина. По этой же причине истмико-цервикальная недостаточность иногда диагностируется у пациенток, которым проводилась индукция овуляции гонадотропинами. Вероятность развития данной патологии повышается при наличии крупного плода, многоводии, присутствии у пациентки вредных привычек, выполнении тяжелой физической работы в период вынашивания.
Классификация истмико-цервикальной недостаточности
С учетом этиологии можно выделить два вида истмико-цервикальной недостаточности:
- Травматическая. Диагностируется у пациенток, в анамнезе которых присутствуют операции и инвазивные манипуляции на цервикальном канале, повлекшие за собой образование рубца. Последний состоит из соединительнотканных элементов, которые не выдерживают повышения нагрузки при давлении плода на шейку матки. По этой же причине возможна травматическая истмико-цервикальная недостаточность у женщин с разрывами в анамнезе. ИЦН данного вида проявляется преимущественно во 2-3 триместре, когда вес беременной матки стремительно повышается.
- Функциональная. Обычно такая истмико-цервикальная недостаточность провоцируется расстройством гормонального фона, вызывается гиперандрогенией или недостаточной продукцией прогестерона. Данная форма нередко возникает после 11 недели эмбриогенеза, что обусловлено началом функционирования желез внутренней секреции у плода. Эндокринные органы ребенка продуцируют андрогены, которые в совокупности с веществами, синтезирующимися в организме женщины, приводят к ослаблению мышечного тонуса и преждевременному открытию шеечного канала.
Симптомы истмико-цервикальной недостаточности
Клинически истмико-цервикальная недостаточность, как правило, никак не проявляется. При наличии симптомов признаки патологии зависят от срока, на котором возникли изменения. В первом триместре об истмико-цервикальной недостаточности может свидетельствовать кровомазание, не сопровождающееся болью, в редких случаях сочетающееся с незначительным дискомфортом. На поздних этапах (после 18-20 недель эмбриогенеза) ИЦН приводит к гибели плода и, соответственно, выкидышу. Возникает кровомазание, возможен дискомфорт в пояснице, животе.
Особенность истмико-цервикальной недостаточности заключается в том, что даже при своевременном посещении акушера-гинеколога из-за отсутствия явной симптоматики выявить патологические изменения непросто. Обусловлено это тем, что рутинно в ходе каждой консультации объективный гинекологический осмотр не осуществляется, чтобы уменьшить вероятность занесения патогенной микрофлоры. Однако даже в ходе гинекологического исследования заподозрить проявления истмико-цервикальной недостаточности удается не всегда. Поводом для проведения инструментальной диагностики может послужить чрезмерное размягчение или уменьшение длины шейки. Именно эти симптомы зачастую указывают на начавшуюся истмико-цервикальную недостаточность.
Диагностика истмико-цервикальной недостаточности
УЗ-сканирование – самый информативный метод в выявлении истмико-цервикальной недостаточности. Признаком патологии является укорочение шейки матки. В норме данный показатель варьирует и зависит от этапа эмбриогенеза: до 6 месяцев беременности он составляет 3,5-4,5 см, на поздних сроках – 3-3,5 см. При истмико-цервикальной недостаточности указанные параметры изменяются в меньшую сторону. Об угрозе прерывания или преждевременного появления младенца на свет свидетельствует укорочение канала до 25 мм.
V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток. Обнаружить такой симптом удается при проведении ультразвукового мониторинга. Иногда для подтверждения диагноза во время сканирования выполняется проба с повышением нагрузки – больную просят покашлять или немного давят на дно маточной полости. У рожавших пациенток истмико-цервикальная недостаточность иногда сопровождается увеличением просвета шейки на всем протяжении. Если женщина относится к группе риска или имеет косвенные признаки ИЦН, проводить мониторинг следует дважды в месяц.
Лечение истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности показан полный покой. Важно оградить беременную женщину от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений. Консервативная помощь при истмико-цервикальной недостаточности предполагает установку во влагалище кольца Мейера, которое уменьшает давление плода на шейку матки. Процедуру рекомендуется проводить в период эмбриогенеза 28 недель и более при незначительном открытии зева.
Хирургическое вмешательство при истмико-цервикальной недостаточности позволяет с большой вероятностью доносить младенца до нужного срока. Манипуляция предполагает наложение на шейку шва, предупреждающего ее преждевременное открытие. Операция осуществляется под наркозом, для ее выполнения необходимы следующие условия: признаки целостности плодных оболочек и жизнедеятельности плода, срок беременности до 28 недель, отсутствие патологических выделений и инфекционных процессов со стороны половых органов. Швы и пессарий при истмико-цервикальной недостаточности удаляют по достижении периода эмбриогенеза 37 недель, а также в случае наступления родов, вскрытия плодного пузыря, формирования свища или возникновения кровомазания.
В ходе консервативной терапии и в послеоперационном периоде пациенткам с истмико-цервикальной недостаточностью назначаются антибактериальные препараты, позволяющие предупредить развитие инфекции. Также показано использование спазмолитиков, при гипертонусе матки – токолитиков. При функциональной форме истмико-цервикальной недостаточности дополнительно могут применяться гормональные средства. Родоразрешение возможно через естественные половые пути.
Прогноз и профилактика истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности женщина может доносить малыша до предполагаемой даты родов. Из-за слабого мышечного сфинктера увеличивается риск стремительных родов, при наличии вероятности развития данного состояния беременных госпитализируют в акушерское отделение. Профилактика истмико-цервикальной недостаточности предполагает своевременное обследование и лечение выявленных заболеваний (особенно гормональных) еще на этапе планирования зачатия. После оплодотворения пациентка должна нормализовать режим труда и отдыха. Важно исключить стрессовые факторы, тяжелую работу. Специалистам следует внимательно следить за состоянием женщины и как можно раньше определить, входит ли она в группу риска по развитию ИЦН.
Источник
