Белок в моче при беременности что делать
Своевременно заподозрив наличие опасных инфекций или сахарного диабета, специалисты смогут принять все необходимые меры для проведения улучшающих ситуацию процедур в дальнейшем. Сигналом к соответствующим действиям может послужить также наличие в моче беременной белка, что крайне нежелательно и опасно.
Норма белка в моче будущей матери
По мнению множества специалистов, первой предпосылкой для принятия необходимых мер является увеличение уровня белка в моче беременной выше, чем 0,033 грамма на литр. При этом за норму принято считать 0,08-0,2 гр. белка, выделяющегося с мочой будущей матери за сутки.
Выявление повышенного уровня белка в моче женщины в период вынашивания плода при очередном анализе подразумевает регулярное повторение данной процедуры. Периодические получаемые лабораторные результаты смогут продемонстрировать динамику изменения показателей.
Одноразовое или носящее постоянный характер увеличение белкового уровня в моче женщины в период беременности языком врачей – протеинурия. На корректность результата анализов, свидетельствующих о проблемах, может повлиять:
- употребление в пищу молока, творога или яиц перед посещением специалиста и сдачей анализа;
- прием лекарств;
- холодный душ и обильное потоотделение перед наполнением баночки;
- высокая температура тела;
- чрезмерные физические нагрузки;
- стресс.
Причины возникновения протеинурии
Причиной протеинурии может стать естественный процесс, происходящий в организме будущей матери. В данном случае – увеличение в размерах матки, препятствующее нормальному кровоснабжению мочевыводящих протоков и почек. Возможные последствия – воспаление системы выделения мочи. Этот фактор подразумевает необходимость посещения нефролога или уролога на протяжении всего периода вынашивания плода.
Ряд болезней также может спровоцировать повышение уровня белка в моче женщины, готовящейся стать матерью. К таким заболеваниям относятся:
- гипертония;
- сахарный диабет;
- поликистоз почек;
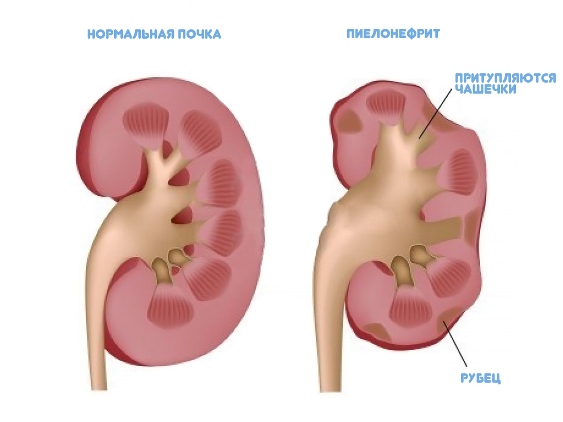
- гломерулонефрит и пиелонефрит, относящиеся к инфекционным болезням почек;
- инфекции мочевыводящих путей;
- застойная сердечная недостаточность.
К самому опасному состоянию, сопряженному с повышением уровня белка в моче, врачи относят гестоз. Данная патология классифицируется заболеванием почек, приводящим к неправильному функционированию плаценты. Такой сбой в организме матери особо опасен для малыша, находящегося в утробе. Плод перестает получать кислород и питательные вещества в необходимых количествах, остается незащищенным должным образом. В подобных случаях возрастает вероятность преждевременных родов или остановки развития плода в животе матери. Возможен еще менее утешительный результат – ребенок может родиться мертвым.
Опасность гестоза также заключается в особенностях протекания болезни. Находясь в положении, женщина может не догадываться о присутствии проблем. Белок в моче беременной в этом случае – единственное свидетельство угрожающего состояния.
Существует еще один значимый нюанс: в состоянии гестоза женщина может находиться только в период вынашивания плода, после родов данная проблема исчезает.
Лечение
Повышенный уровень белка в моче на стадии беременности действительно свидетельствует о необходимости принятия необходимых мер, однако паниковать не стоит. По утверждениям врачей, анализы, подтверждающие наличие патологии, особо тревожны если:
- диагностика проводилась несколько раз;
- параллельно с анализом мочи осуществлялось отслеживание артериального давления;
- есть стопроцентная уверенность, что тара была абсолютно чистой;
- собирая мочу, женщина произвела необходимый туалет наружных половых органов.
Определение дальнейшей системы лечения беременной при повышенном содержании белка в моче осуществляется специалистом исходя из характерных симптомов.
Диуретические средства и препараты на основе трав, останавливающие воспалительный процесс в почках, врачом будут прописаны при пиелонефрите. При хронической и острой форме заболевания будущей маме специалист назначит курс приема антибиотиков. При данном диагнозе врач, вероятно, порекомендует больше находиться в движении.
 Часто высокий уровень белка, спровоцированный болезнями почек, снижается быстрыми темпами. В противном случае высока вероятность гестоза, что подразумевает принятие более серьезных мер.
Часто высокий уровень белка, спровоцированный болезнями почек, снижается быстрыми темпами. В противном случае высока вероятность гестоза, что подразумевает принятие более серьезных мер.
Процесс лечения гестоза довольно сложен. Основные усилия медиков в подобной ситуации направлены на стабилизацию показателей работы организма и поддержание их на необходимом уровне в дальнейшем до момента родов. Хотя вероятность риска преждевременных родов при гестозе высока, полноценное вынашивание плода на протяжении 9-ти месяцев также вполне возможно.
Смерть матери и ребенка – наихудший исход. С целью избежать непоправимого специалисты могут предложить пациентке прервать беременность. Однако решение остается за будущей матерью. Делая такой шаг, женщина в положении должна строго выполнить следующие указания:
- лечь в стационар;
- строго соблюдать все требования и рекомендации специалистов.
Важно также осознавать необходимость проведения кесарева сечения при родах: родить самостоятельно при гестозе не получится.
Профилактика гестоза
 Осознавая всю серьезность ситуации, и отказываясь от стационарного лечения гестоза, женщина в положении должна уделить особое внимание питанию и состоянию своего организма. Обязательно измерение давления два раза в сутки, строго противопоказано игнорирование:
Осознавая всю серьезность ситуации, и отказываясь от стационарного лечения гестоза, женщина в положении должна уделить особое внимание питанию и состоянию своего организма. Обязательно измерение давления два раза в сутки, строго противопоказано игнорирование:
- Потемнения в глазах;
- Звона в ушах;
- Головной боли.
Склонность к отекам подразумевает строжайший контроль количества употребляемой жидкости. Масса принимаемого питья не должна превышать массу выделяемой мочи.
Крайне важен контроль собственного веса. Обретение лишних килограммов – тревожный звоночек, предполагающий прогрессирование гестоза.
Фитозолин, канефрон – препараты на растительной основе, прием которых способствует улучшению работы почек. На практике также доказана эффективность брусничного и клюквенного морса, травяного чая. При их приеме предварительная консультация специалиста обязательна.
Целесообразно снизить потребление кисломолочной продукции, а также:
- копченостей;
- перца;
- соли;
- мяса с корочкой;
- шоколада;
- крепкого чая;
- кофе.
Как правильно собрать мочу, чтобы не было ложных результатов?
Ожидая появления малыша на свет, будущая мама обязана периодически сдавать анализ мочи в соответствующие сроки:
- 1-ая половина беременности – каждый месяц;
- 2-ая – раз в два месяца.
Как показывает врачебная практика, степень корректности результатов, полученных при лабораторном исследовании мочи женщины находящейся в положении, зависит от определенных факторов. Один из них – серьезность подготовки к самой процедуре. Специалисты настойчиво рекомендуют перед походом к гинекологу уделить особое внимание следующим моментам:
- не стоит накануне посещения врача есть мясо, острые, соленые и кислые блюда;
- тара для сбора мочи должна быть идеально чистой;
- женщина обязана тщательно подмыться с мылом перед наполнением баночки.
В этом деле присутствует еще один важнейший момент. Для анализов должна быть собрана так называемая средняя моча. Это означает следующее: первые три секунды необходимо помочиться в унитаз, затем наполнить заранее подготовленную тару. Значение имеют также сроки доставки образца в лабораторию: в идеале баночка с содержимым должна оказаться на месте проведения анализов в течение двух часов.
Усиленный ритм работы почек – одна из особенностей состояния организма в период беременности. Лабораторные исследования мочи позволят оценить корректность функционирования этих органов.
Источник
Пусть тут повисит, может кому и пригодится, отличная статья о нормальном давлении при беременности, о гипертонии беременных, ну и совсем малость про нормы белка в моче.
Во времена Советского Союза на гипертонию беременных (повышенное кровяное давление) врачи внимание практически не обращали. Как-то было неуместно сочетать молодую беременную женщину с повышенным кровяным давлением – гипертонией страдали чаще всего люди после 40-50 лет. Я даже не помню, чтобы мне, беременной женщине, кто-то измерял кровяное давление. Поэтому, если и были какие-то отклонения в процессе беременности, то обычно все списывали на “поздний токсикоз”. Списывают зачастую и сейчас. Когда западные врачи серьезно относятся к гипертонии беременных и сахарному диабету беременных, и в этих направлениях сейчас проводится немало клинических исследований, то врачи стран СНГ пока что работают по старинке. Тем не менее сами женщины занимаются самообразованием, стараясь понять, что происходит в их организме, когда болезнь есть болезнь, а когда это норма, какие лекарственные препараты можно принимать, а какие нет.
Кровяное давление у большинства женщин во втором триместре понижается, но к началу третьего триместра приходит в норму. Однако у 10% женщин давление может быть высоким, выходя за рамки допустимых норм, и тогда говорят о гипертонии беременных. Всех беременных женщин с гипертонией можно разделить на две группы: те, у которых кровяное давление было повышенным (периодически или постоянно) до беременности, и те, у которых давление повысилось в период беременности. Не все беременные женщины могут знать, что у них было повышенное давление до беременности, и некоторые узнают о гипертонии с началом беременности. Такую гипертонию называют хронической. У другой группы женщин повышенное давление обычно появляется со второй половины беременности, но после родов давление приходит в норму без всякого лечения. Такой вид гипертонии называют гипертонией беременных. Она чаще возникает при первой беременности.
Оба вида гипертонии, как хроническая, так и беременных, опасны развитием серьезных состояний – преэклампсии и эклампсии. Причем, состояние преэклампсии часто пропускалось и пропускается, так как преэклампсия может протекать без специфических признаков, на которые бы обращали серьезное внимание женщины и врачи. Все эти признаки обычно называют словом “токсикоз”. Иногда назначают лечение, капельницы, инъекции тех препаратов, которые отношения к преэклампсии не имеют. Преэкпампсия отличается от гипертонии только наличием белка в моче женщины, и уровень белка (протеинурия) выходит за пределы нормы для беременных женщин. Напомню, что в моче беременной женщины может быть белок – все зависит от его количества.
Причины гипертонии у беременных женщин неизвестны. Повышенное кровяное давление, в совокупности с наличием повышенного количества белка в моче, что может наблюдаться в период беременности – это всего лишь признаки (симптомы), которые характерны для многих заболеваний, и не всегда могут быть связаны с беременностью, а являться отдельными признаками болезни, не имеющей отношения к беременности. Предполагалось, что повышение давления у беременных женщин может быть связано с неправильной имплантацией плодного яйца, так как у многих женщин с высоким давлением обнаруживают отклонения в развитии плаценты. Однако сам механизм развития гипертонии беременных неясен до сих пор. Тем не менее всегда важно знать, существует ли риск развития более опасных состояний – прекэклампси и эклампсии.
Диагноз гипертонии беременных ставят только тогда, когда уровень кровяного давления беременных женщин выходит за пределы допустимой нормы. А какие же нормы в таком случае? Очень часто приходится читать письма женщин, в которых описывается приблизительно один и тот же сценарий: женщина пришла на прием к врачу, волновалась, переживала, и давление у нее подскочило до 130/80 мм рт. ст., ей сразу выставили диагноз гипертонии, строго порекомендовали лечь в стационар, назначили два или три лекарственных препарата для понижения давления, влили не один литр магнезии, и т.д. В большинстве случаев диагноз гипертонии беременных выставляется неправильно, и лечение назначается тоже неправильно. Страдает женщина, страдает плод.
Различают три вида кровяного давления: систолическое (другими словами, когда сокращаются желудочки сердца), диастолическое (когда сердце расслаблено и отдыхает, что длится доли секунды), и капиллярное давление (разница между систолическим и диастолическим давлением). Однако, в определении гипертонии беременных, уровень систолического давления не учитывается – этот показатель исключили из критериев постановки диагноза гипертонии беременных. Почему? Во-первых, если повышено диастолическое давление, то обычно повышено и систолическое. Во-вторых, уровень систолического давления может колебаться в широком диапазоне, и возвращаться в пределы нормы быстро, а поэтому спровоцировать неправильную интерпретацию показателей давления. Современные клинические исследования показали, что уровень диастолического давления является более точным прогностическим фактором исхода беременности.
Уровень кровяного давления зависит от очень многих факторов: возраста, количества беременностей, периода беременности, расовой принадлежности, степени активности женщины, времени суток, эмоционального состояния, позы, и других факторов, а поэтому может часто меняться. Существует так называемый “синдром белого халата”, когда давление повышается при его измерении в поликлинических условиях, в присутствии врача. Повышение кровяного давления в поликлинических и больничных условиях наблюдается не только у беременных женщин, но и у небеременных женщин, а также у мужчин – в 25% случаев. Чтобы избежать “синдрома белого халата” иногда, в спорных случаях, женщине предлагается побыть под наблюдением 24 часа в амбулаторных условиях, но чаще всего измерение давления проводят в домашних условиях. Я всегда рекомендую женщинам вести дневник измерений кровяного давления в случаях, когда оно повышается периодически или картина с его повышением не совсем понятна. Проводить измерение можно 1-3 раза и больше в день, что зависит от жалоб женщины.
Чтобы избежать ошибки в постановке диагноза гипертонии беременных, давление должно измеряться в положении женщины сидя, так как именно в таком положении можно получить максимально правдивые показатели кровяного давления. В позе лежа давление понижается. Желательно отдохнуть не менее пяти минут перед тем, как будет измеряться давление. Очень важно, чтобы рука не была поднята, а манжетка тонометра (прибора, которым измеряют кровяное давление) была наложена на руку на уровне сердца женщины. Еще важно, чтобы манжетка не была маленькой и не сдавливала руку до того, как начнут измерять давление, так как при этом показатели кровяного давления могут быть больше на 10 мм и выше. Манжетка никогда не должна накладываться поверх одежды. Измерение проводится на двух руках, и разница в уровнях давления должна быть записана в обменной карточке беременной женщины. Кажется, что все это мелочи, на которые большинство врачей и медсестер не обращают внимания, однако от этих мелочей будет зависеть правильная постановка диагноза гипертонии беременных.
Важную роль играет качество тонометра (осциллометра). Существует немало спекуляций по поводу современных тонометров, с помощью которых измеряют кровяное давление. Несмотря на искусственно созданную моду к электронным приборам, ни один из тонометров не обладает преимуществом. Наоборот, в большинстве лечебных учреждений за границей используют дешевые автоматические осциллометрические, реже ртутные, тонометры, так как оказалось, что качество измерения кровяного давления не зависит от вида тонометра, а зависит от правильного наложения манжетки и соблюдения всех правил измерения кровяного давления. Поэтому даже при использовании самого современного оборудования, но без соблюдения рекомендаций, можно получить весьма неточные результаты, не отражающие действительность.
Современное акушерство определяет гипертонию беременных, как уровень кровяного диастолического давления 90 мм рт. ст. и выше, который определили минимум двумя измерениями на обеих руках в поликлинических или больничных условиях. Если у женщины уровень систолического давления составляет от 140 до 159 мм рт. ст., она должна находиться под тщательным наблюдением врача. До 70% беременных женщин с кровяным давлением 140/90 мм рт ст. и выше, выявленном при визите к врачу, в домашних условиях имеют нормальные показатели кровяного давления, поэтому диагноз гипертонии беременных таким женщинам не ставят. Давление 135/85 мм рт. ст. в домашних условиях считается нормальным давлением для беременной женщины. Опасность представляет систолическое давление выше 160 мм рт. ст, так как у таких женщин повышается риск кровоизлияния в мозг (инсульта). Опасным является сочетание повышенного количества белка в моче (протеинурия) с повышенным кровяным давлением, о чем мы поговорим в главе о преэклампсии.
Определенный период времени между врачами разных стран мира существовала некая путаница в определении гипертонии беременных, что мешало создать правильные стратегию и тактику в отношении ведения таких беременностей. Однако не так давно ученые и врачи мира пришли к более простой классификации гипертонии беременных, и большинство зарубежных лечебных учреждений пользуются этой классификацией. Существует хроническая гипертония, если она обнаружена у беременной женщины до 20 недель беременности или была диагностирована до беременности, и гестационная гипертония (гипертония беременных), если она была выявлена после 20 недель беременности. Это не токсикоз беременных, и, как я упоминала раньше, слово “токсикоз” давно уже не используется в современном акушерстве. Обе группы гипертонии делятся на две подгруппы: с сопутствующими осложнениями и заболеваниями (преэклампсия, протеинурия, сахарный диабет, сердечно-сосудистые заболевания и др.) и без осложнений и заболеваний. Водянка беременных (отеки ног и рук), прибавка в весе и ряд других признаков исключены из диагноза гипертонии беременных и не должны использоваться как критерии для постановки этого диагноза.
От 1 до 2% беременных женщин страдают хронической гипертонией, и около 5-7% – гипертонией беременных. У 10-20% беременных женщин с хронической гипертонией может возникнуть прэклампсия. В отношении гипертонии беременных картина другая: чем раньше возникла гипертония беременных, тем больший шанс развития осложнения в виде преэклампсии (до 34 недель беременности – в 35% женщин). Таким образом, не так страшно повышенное кровяное давление, как те осложнения, которые могут возникнуть на фоне высокого давления. Чаще всего гипертония без осложнений не опасна для женщины и плода, и исход беременности даже на фоне повышенного кровяного давления в большинстве случаев нормальный. Если возникает состояние преэклампсии, прогноз для матери и ребенка не всегда благополучный. Другими словами, в акушерстве гипертония беременных является не так диагнозом, как показателем наличия риска по развитию более серьезных состояний, опасных для беременности.
Если у вас при измерении обнаружили повышенное кровяное давление, очень важно не нервничать, не спешить с направлением в стационар, не волноваться, не “глотать” несколько лекарственных препаратов для резкого понижения давления. Если вы дошли в женскую консультацию своими ногами, без особых жалоб, на которые вы бы обратили усиленное внимание, это уже признак того, что ваши дела не так плохи, как вам кажется, после некоторых комментариев врача в отношении вашего кровяного давления. Не превращайте визит к врачу в исход, когда вас будут выносить из его кабинета на носилках из-за вашего “шока” по поводу ваших “страшных” болячек. От вашей реакции зависит состояние вашего ребенка!
Итак, если кровяное давление повышенное, но не превышает 160/100 мм рт.ст., у вас нет головной боли, “мерцания” в глазах, боли в подложечной области, и других неприятных симптомов, вы можете возвратиться домой или побыть в дневном стационаре несколько часов под наблюдением. Отдохнув и успокоившись дома, попросите мужа или родственников измерить вам давление (желательно иметь собственный аппарат для измерения давления), запишите показатели давления в блокнот или календарь.
Если у вас были эпизоды повышенного давления до беременности или вы страдаете гипертонической болезнью, вы должны принимать один (!) лекарственный препарат для понижения кровяного давления (гипотензивный препарат). Не все гипотензивные препараты можно принимать во время беременности, поэтому необходимо подходить в выборе препарата с осторожностью, посоветовавшись у опытного врача. Таким женщинам рекомендуется также сдать ряд анализов крови и мочи для определения функции сердечно-сосудистой системы, печени и почек в начале беременности, и при необходимости, по ходу беременности.
Если у вас до беременности и в первой половине беременности кровяное давление было в норме, единичное повышение давления в кабинете врача во второй половине беременности еще не означает, что у вас гипертония беременных. Если в домашних условиях показатели давления выходят за пределы нормы, об этом необходимо сказать врачу. Определение уровня белка в моче играет роль для прогноза беременности и принятия мер профилактики осложнений.
Иногда трудно отличить хроническую гипертонию от гипертонии беременных, так как не все женщины измеряют кровяное давление до беременности, и порой не знают об эпизодах повышенного давления, даже при наличии головной боли, которую принимают за мигрень. В большинстве случаев незначительно повышенное давление не ощущается женщиной, а такие признаки как головокружение, усталость, разбитость, сонливость, принимаются за обычные неприятные симптомы беременности.
Гипертония беременных не является показанием для госпитализации женщины, если не сопровождается преэклампсией или осложнением других сопутствующих заболеваний. Тщательное стационарное наблюдение за состоянием матери и плода требуется в редких случаях. Если кровяное давление не контролируется лекарственными препаратами и его уровень довольно высокий, чаще всего такую беременность прерывают родоразрешением во благо матери, и, по возможности, во благо ребенка. Постельный режим не рекомендуется, однако рекомендуется больше отдыхать. При высоких показателях кровяного давления, особенно с наличием протеинурии, рекомендуется постельный режим, хотя ни одно современное клиническое исследование не нашло зависимости между постельным режимом и лучшим исходом беременности, то есть, находясь в стационаре, женщине не обязательно постоянно лежать.
Безопасным препаратом, который назначают при гипертонии беременных, является лабеталол (лабетол, абетол, амипресс, пресолол, трандол и др.). Он легко усваивается, редко вызывает побочные эффекты. Часто также применяют метилдопа. Реже используют таблетки или капсулы нифедипина (адалат, кордафен и др.) и гидралазина (апрессин). Раствор сульфата магния (магнезия) для лечения гипертонии беременных, как и инъекции “старых” препаратов, которыми пользовались еще в советские времена (папаверин), не желательны. Применение комбинации нескольких гипотензивных препаратов у беременной женщины строго не рекомендуется. Чаще всего прием лекарственного препарата необходим до конца беременности и в первые недели после родов.
Говоря о гипертонии беременных, мы подошли к важному моменту – характеристике осложнений этого состояния беременных, так как, не так страшно повышенное давление, как его комбинация с другими факторами риска, что в совокупности может повлиять на исход беременности.
Белок в моче (протеинурия)
Итак, все тот же сценарий: отеки, давление чуть выше нормы, белок в моче – и, о ужас! Срочно в стационар! Срочно под капельницы!
Я упоминала, что отеки беременных, даже отеки лица, исключены из признаков гипертонии беременных, как и признаков преэклампсии, и являются в преимущественном большинстве случаев нормой беременности. Повышенное кровяное давление не всегда является симптомом гипертонии беременных и не всегда требует принятия срочных мер.
И вот мы добрались до белка в моче, которого боятся и врачи, и которого боятся беременные женщины. Неужели белок в моче так страшен на самом деле, и если страшен, то чем именно?
Во время беременности с мочой выделяется больше белка, что является нормой. Так как увеличивается объем плазмы крови, то увеличивается фильтрация плазмы почками, однако большая часть жидкости возвращается в кровяное русло женщины, поэтому суточное количество выделяемой мочи беременной женщиной почти не меняется. Однако, с увеличением скорости и объемов фильтрации, возникают “погрешности”, которые проявляются появлением в моче беременной женщины большего количества белка, сахара и других веществ. В норме в течение 24 часов в моче можно обнаружить до 300 мг белка (0.3 г/сутки), однако бывают периоды, когда его больше. Концентрация белка зависит от объема и концентрации порции мочи, поэтому определение наличия белка в моче с помощью лакмусовых бумажек не является точным тестом для определения протеинурии.
Протеинурия может быть признаком, ассоциируемым с повышенным давлением, и такая комбинация является фактором риска по развитию преэклампсии и неблагоприятным исходом беременности. Белок в моче может также наблюдаться при заболеваниях почек.
Начиная с первого визита к врачу, беременной женщине предлагают сдать анализ мочи, в том числе для определения протеинурии (альбуминурии). Наличие протеинурии на ранних сроках беременности является чаще признаком заболевания почек, чем назревающей гипертонии или преэклампсии. Самым экономным (дешевым) методом определения наличия белка в моче, является применение лакмусовых бумажек. Обычно чувствительность таких бумажек рассчитана на наличие не менее 50 мг/л белка в моче. Во внимание принимаются результаты с показателями “2+” и выше (показатель “1+” является нормой для беременных женщин). До 25% результатов являются ложноположительными и 12% результатов – ложноотрицательными. Поэтому, если женщина находится в группе риска по развитию преэклампсии или же у нее подозревают это опасное состояние, необходимо провести определение количества белка в суточной порции мочи. Важно понимать, что у 20% женщин с преэклампсией количество белка в моче в пределах нормы. В некоторых странах рекомендуется определение соотношения белка и креатинина мочи (конечный продукт обмена белка и показатель деятельности почек). Таким образом, классическая комбинация повышенного кровяного давления и протеинурии встречается в большинстве случаев, но не во всех случаях преэклампсии.
Хуже всего, если женщине по одному показателю мочи или по одному результату мочи назначаются мочегонные препараты, различные “почечные” схемы, внутривенные инъекции и многое другое – с одной только целью: избавиться от белка в моче. Потому что, если не избавятся, то это якобы грозит страшным исходом. Такой “доисторический” подход не должен применяться в наше время. Если кровяное давление в норме, если количество белка в моче в пределах допустимых норм для беременных женщин (еще раз напомню, что у беременных женщин многие нормы не соответствуют нормам небеременных женщин), то такая беременная женщина не нуждается в каком-то лечении или чрезмерно повышенном наблюдении. Даже если женщина относится к группе риска, количество визитов к врачу может быть больше, как и количество ряда дополнительных анализов, однако необходимо избегать искусственно созданного ажиотажа и стресса, и спокойно носить беременность с верой в положительный исход
Источник
