Анализ на торч инфекции при беременности

Внутриутробное заражение ребенка инфекционными заболеваниями нередко наблюдается при беременности и может сопровождаться поражением кожи, глаз, головного мозга, печени, легких, органов пищеварения.

Наиболее опасны для плода так называемые ТОРЧ-инфекции при беременности. Их распространенность достигает 10%. Мертворождаемость при их наличии достигает 17%, раннее заболевание новорожденного – 27%. У ребенка могут возникнуть тяжелые осложнения:
- асфиксия (удушье);
- респираторный дистресс-синдром (недостаточное снабжение организма кислородом в результате нарушения работы легких, что вызывает комплекс тяжелых расстройств всех органов);
- кровоизлияние в мозговую ткань.
Что такое TORCH-инфекции?
Это группа самых опасных внутриутробных инфекций, вызывающих тяжелые осложнения у ребенка.
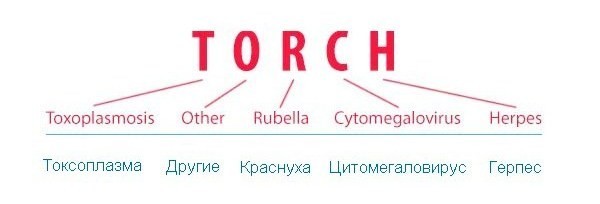
TORCH – аббревиатура, состоящая из первых букв английских слов, означающих соответствующие заболевания. Кроме того, английское слово Torch означает факел, что подчеркивает значимость и тяжесть поражения.
Что относится к ТОРЧ-инфекциям:
- Т (toxoplasmosis) – токсоплазмоз;
- (others) – другие: сифилис, хламидиоз, энтеровирусная инфекция, гонорея, листериоз, гепатиты А и В; вероятно, к этой же группе относятся вирус папилломы человека (ВПЧ), грипп, лимфоцитарный хориоменингит;
- R (rubeola) – краснуха;
- C (cytomegalia) – цитомегаловирусная (ЦМВ) инфекция;
- H (herpes) – герпес.
Причины и риски инфицирования
Даже при легком или бессимптомном течении инфекции у матери TORCH-инфекции могут вызвать тяжелое поражение у плода. Это связано с двумя факторами:
- направленное действие (тропность) многих вирусов именно к зародышевой ткани;
- отличная среда для размножения возбудителей в клетках плода, обладающих высокой скоростью обмена веществ и энергии.
Большинство внутриутробных инфекций, хотя и вызвано разными микроорганизмами, имеет сходные внешние проявления, так как возбудители поражают еще не сформировавшиеся ткани плода.
Токсоплазмозом заражено до 7% женщин, из них у трети инфицируется плод. У ребенка поражаются ткани мозга, глаз, печени и сердечно-сосудистой системы. Внутриутробное заражение сифилисом возникает во 2-3 триместрах, в результате возможен выкидыш или мертворождение плодом с висцеральным сифилисом (поражение легких, костей, хрящей и печени). Хламидии выявляются у 12% беременных женщин, в половине случаев страдает и плод.
Виды ТОРЧ-инфекции, вызываемой энтеровирусами: ECHO- и Коксаки-вирусные поражения. Беременная может заразиться при контакте с больным, у которого воспалены верхние дыхательные пути (насморк) или легкие (пневмония), а также со страдающим кишечным расстройством. Беременным следует избегать общения с больными людьми!
Гепатит В имеется у каждой сотой беременной, риск заболевания ребенка составляет 10%.
Листериозом ребенок заражается от матери через плаценту или при восхождении инфекции по половым путям. У женщины заболевание проявляется воспалением почек, цервикального канала, гриппоподобными симптомами, а у ребенка вызывает сепсис.
Также через плаценту проникает вирус краснухи. Особенно высока такая вероятность в первом триместре (80%), снижаясь к концу второго триместра до 25%.
Цитомегаловирус (ЦМВ) циркулирует в крови многих женщин, при этом он не опасен для ребенка. Вероятность заболевания возникает лишь в том случае, если женщина впервые заразилась во время беременности. При этом частота внутриутробного инфицирования ребенка достигает 10%.
У 7% женщин имеется генитальная герпетическая инфекция, которая часто в родах передается ребенку. Особая опасность этого заболевания – нередкая связь с вирусом иммунодефицита человека (ВИЧ-инфекцией). Считается, что вирус герпеса может быть одним из факторов быстрого прогрессирования ВИЧ-инфекции у детей, заразившихся от имеющих ВИЧ матерей.
Механизм развития (патогенез)
TORCH-инфекции у беременных развиваются по-разному. Это зависит от фазы болезни у матери (острая, хроническая инфекция, носительство), а также срока беременности. При действии инфекционного агента на эмбрион еще до имплантации (в первую неделю после оплодотворения) зародыш либо гибнет, либо полностью восстанавливается.
Под влиянием инфекционного агента с 7 дня по 8 неделю беременности вероятна гибель зародыша, сопровождающаяся выкидышем, либо формирование уродств, а также плацентарной недостаточности.
С 9 по 28 неделю действие инфекции затрагивает формирующиеся органы. Поражение почек может привести к гидронефрозу (их расширение с атрофией почечной ткани), инфицирование ткани мозга вызывает гидроцефалию. После 28 недели у плода появляется способность к иммунной защите против возбудителей.
Какие бывают исходы внутриутробной инфекции:
- преждевременные роды;
- низкий вес при рождении;
- мертворождение;
- инфекционные процессы у плода;
- плацентарная недостаточность;
- нарушение адаптации родившегося ребенка.
Как передается ТОРЧ-инфекция?
Преимущественно трансплацентарно. Через ткань плаценты проникают возбудители листериоза, сифилиса, токсоплазмоза, ЦМВ и всех остальных вирусных инфекций. Гораздо реже плод инфицируется восходящим путем (при воспалительном процессе в половых путях матери, например, при гонорее), когда микробы вызывают сначала хориоамнионит, а плод поражается при контакте с околоплодными водами.
При некоторых заболеваниях плод инфицируется при прохождении по родовым путям. Наконец, отмечается и гематогенное инфицирование, когда из очага в организме матери возбудитель по сосудам проникает прямо в кровоток плода. Это редкое явление.
Клинические проявления

Симптомы ТОРЧ-инфекции могут быть неспецифическими (общими для всех инфекций) и специфическими). Чем раньше инфицирован плод, тем тяжелее протекает у него заболевание. При заражении через плаценту в начале беременности, которое возникает при кори, краснухе, ветрянке, гриппе, энтеровирусной инфекции, листериозе и некоторых других инфекциях, возникает гибель эмбриона, выкидыш, либо задержка развития плода, преждевременные роды, аномалии развития у ребенка.
Если плод инфицирован в 1 триместре, у него могут появиться микроцефалия (малые размеры мозга), гидроцефалия, порок сердца, аномалии развития конечностей. При заражении во 2 и 3 триместре возникает поражение глаз (хориоретинит), увеличение печени и селезенки, воспаление легких, недоразвитие (гипотрофия).
После рождения проявления болезни могут возникнуть лишь через некоторое время, в течение которого возбудитель скрыт в организме: это конъюнктивит, катаракта, пиелонефрит, гидроцефалия, сахарный диабет у детей.
Специфические проявления отдельных ТОРЧ-инфекций:
- Грипп и корь: при инфицировании в 1 триместре частота выкидыша составляет 50%, но вероятность врожденных пороков не увеличивается.
- Краснуха: при инфицировании в 1 триместре развивается врожденная краснуха (катаракта, недоразвитие глаз и мозга, глухота и порок сердца), поэтому нередко такую беременность рекомендуют прервать.
При более позднем заражении самое частое последствие – глухота. При заражении матери после 16 недели риск заболевания плода не превышает 5%, но при этом возможно поражение печени, крови, нервной системы, зубов, иммунодефицит. - Герпес: инфицирование в 1 триместре ведет к выкидышу либо формированию гидроцефалии, порока сердца, нарушениям строения органов пищеварения. Заболевание матери во 2 и 3 триместре может вызвать у плода поражение печени, селезенки, мозга, легких.
Если ребенок инфицирован после 32 недели, а также во время родов или после рождения, у него возникает неонатальный герпес. Это заболевание протекает тяжело и в половине случаев заканчивается летальным исходом. - ЦМВ-инфекция при первичном попадании в организм матери во время беременности в 40% случаев вызывает осложнения беременности и родов, поражение печени, мозга, глаз и легких плода, а также системы крови. При врожденной ЦМВ-инфекции у ребенка летальность достигает 30%. Если же инфекция у матери имелась и до беременности, в большинстве случаев она никак не отражается на развитии плода.
- Коксаки-вирусная инфекция поражает плод во второй половине беременности. У новорожденных отмечаются судороги, лихорадка, отказ от еды, рвота, поражение кожи, легких, ушей, верхних дыхательных путей.
- Хламидийная инфекция чаще всего поражает плод во время рождения. Она характеризуется поздними симптомами: конъюнктивитом, возникающим в течение месяца после родов, и пневмонией, развивающейся спустя 2-3 месяца.
- Врожденный сифилис обычно проявляется в течение месяца после рождения ребенка: гриппоподобные проявления, поражение суставов, обездвиживающее малыша из-за болей, увеличение лимфоузлов, селезенки, печени, кожная сыпь.
- Листериоз приводит к тяжелым осложнениям: выкидышу, мертворождению, сепсису, менингиту и пневмонии. Летальность новорожденных достигает 80%.
- Токсоплазмоз: женщина заражается при контакте с животными или при употреблении в пищу недостаточно прожаренного мяса. Беременность может закончиться прерыванием, у плода нередко возникает задержка роста.
Диагностика
Выявление внутриутробной инфекции у плода затруднено. Поэтому проводится обследование на ТОРЧ-инфекции беременных женщин, особенно из групп риска. Кроме того, большое значение в диагностике имеет ультразвуковое исследование (УЗИ) плода на разных сроках вынашивания и обследование уже родившегося ребенка.
Диагностика у женщин
Для улучшения раннего выявления инфицированных женщин проводится скрининг на ТОРЧ-инфекции при планировании беременности, при постановке на учет в сроке до 15 недель, в 24-26 недель и 34-36 недель беременности, а также перед ЭКО.
Этот скрининг проводится с использованием иммуноферментного анализа (ИФА), определяющего в крови уровень антител. При острой инфекции появляются антитела класса IgM, при хроническом течении они сменяются на антитела класса IgG.
Как сдавать анализ крови на TORCH-инфекции?
Для этого нужно взять направление в женской консультации у лечащего врача. Исследуются антитела к четырем главным возбудителям: токсоплазме, вирусу краснухи, простого герпеса и ЦМВ. Кроме того, врач может назначить определение уровня антител и к другим возбудителям, например, хламидиям.
Подготовка к анализу не требуется. Кровь сдают из вены натощак. При подготовке к беременности анализ можно сдавать в любой день менструального цикла.
Расшифровка результатов анализов на ТОРЧ-инфекции в цифрах должна проводиться врачом. Однако и сама пациентка может сориентироваться по своим результатам, сопоставив их с референсными значениями. Нормы могут быть разными при использовании разного лабораторного оборудования.
В первой колонке бланка перечислены антитела к инфекциям классов IgG и IgM, во второй – полученный результат, в последней – значения, соответствующие отрицательной реакции (антитела не обнаружены) или положительной (антитела обнаружены).

Если у женщины антитела обоих классов ко всем инфекциям не определяются, она должна избегать инфицирования и сдавать повторные анализы в указанные выше сроки.
Если гемотест на TORCH-инфекции показывает, что в крови есть IgG, но нет IgM – это говорит о хроническом течении болезни или о давнем инфицировании. Риск поражения плода при этом практически отсутствует.
Если женщина еще не беременна, то после подтверждения диагноза с помощью полимеразной цепной реакции (ПЦР), обнаруживающей генетический материал возбудителя, при необходимости ей назначают соответствующее лечение с контрольным обследованием. Носитель ТОРЧ-инфекции при беременности лечение обычно не получает, чтобы не нанести вред ребенку.
При острой или обострении хронической инфекции у женщины определяются IgM; IgG могут быть положительными (при обострении) или отрицательными (при первичном заражении) в зависимости от фазы болезни.
Когда сдавать анализ для выявления генетического материала возбудителя ТОРЧ-инфекции, то есть ПЦР?
Обычно подтверждение требуется при наличии у женщины антител класса IgM для назначения лечения. Используется кровь или мазок с поверхности шейки матки.
Диагностика у детей
При подтверждении острой инфекции у матери необходимо установить, поражен ли плод. Для этого необходимы инвазивные (проникающие через плодные оболочки) вмешательства: амниоцентез или кордоцентез для исследования околоплодных вод. Эти процедуры довольно опасны, поэтому перед их проведением обязательно УЗИ для выявления признаков TORCH-инфекции плода:
- патология оболочек (многоводие, маловодие, патология хориона, отек плаценты, ее преждевременное созревание);
- отеки и кальцификаты (участки обызвествления) в тканях плода;
- изменение плотности органов;
- пороки развития;
- увеличение печени и селезенки.
После рождения ребенка необходимо как можно раньше установить диагноз. Лабораторная диагностика ТОРЧ-инфекций – основной метод их выявления. Используют две группы методов: прямые и непрямые.
Наиболее достоверно позволяет подтвердить наличие инфекции у новорожденного комбинация прямого метода, направленного на обнаружение возбудителя (ПЦР), и непрямого, выявляющего антитела к патологическому агенту (ИФА). Одновременно обследуют и мать ребенка для выявления в ее крови антител класса IgG.
Анализ крови на ТОРЧ-инфекции у ребенка подтверждает диагноз, если обнаруживаются антитела класса IgM (с помощью ИФА) и/или генетический материал возбудителя (с помощью ПЦР). Анализ на ПЦР может быть взят из любой биологической среды новорожденного – крови, слюны, мазка из уретры и т. д.
Если в крови ребенка обнаружены антитела класса IgG, но не IgM – это косвенный признак инфицирования. Его значение увеличивается при одновременном обнаружении соответствующих IgG у матери. Кроме того, через 2-3 недели анализы повторяют, и при повышении содержания (титра) антител вероятность внутриутробной инфекции возрастает.
Лечение

Лечение ТОРЧ-инфекций у матери проводится после 32 недели и является строго индивидуальным. Общие принципы терапии:
- направленная на уничтожение возбудителя антимикробная или противовирусная терапия;
- лечение нарушений фето-плацентарного комплекса;
- иммуномодулирующие средства;
- профилактика дисбиоза кишечника и влагалища у беременной;
- по показаниям – лечение половых партнеров;
- подготовка перед беременностью.
Опубликованные клинические рекомендации утверждают, что массовый скрининг для всех беременных на TORCH-инфекции является необоснованным. Повышенное внимание и расширенное обследование необходимо женщинам из групп риска:
- имеющим хронические инфекционные болезни;
- при осложненном течении беременности (анемия, гестоз, невынашивание и др.);
- при осложнениях предыдущих родов (раннее излитие вод, слабость родовой деятельности и др.).
Обследование и лечение таких пациенток на этапе планирования беременности – основная мера профилактики внутриутробных инфекций. Не у всех заболевших во время беременности женщин поражается плод. Риск возрастает в таких случаях:
- недоношенность;
- задержка развития плода;
- поражение нервной системы в процессе родов;
- патология периода новорожденности.
Лечение новорожденных проводится после подтверждения диагноза и включает прежде всего противовирусную и противомикробную терапию, а также коррекцию выявленных нарушений работы внутренних органов и пороков развития.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Токсоплазмоз
Лабораторная диагностика токсоплазмоза основана только на определении специфических антител, так как антиген Toxoplasma gondii присутствует в крови очень непродолжительное время. При попадании возбудителя в организм человека в течение 7 – 14 дней начинается первичный иммунный ответ-выработка IgM антител. Максимальный уровень IgM антител достигается к 20-му дню от начала заболевания. Полное их исчезновение в большинстве случаев происходит в течение 3 – 4 месяцев. В этот же период в крови отмечаются максимальные значения IgG антител. После выздоровления происходит постепенное снижение титра IgG антител до определённого уровня, который сохраняется пожизненно и свидетельствует о наличии устойчивого иммунитета.
При определении IgG и IgM антител к токсоплазмозу в сыворотке крови возможны следующие варианты результатов:
- +IgG, -IgM – свидетельствует о бессимптомном здоровом носительстве (до 30% взрослого населения). Данное сочетание антител в крови беременных женщин не представляет угрозы для плода.
- -IgG, +IgM либо +IgG, +IgM – первичное инфицирование, острое или субклиническое течение. Во время беременности данная ситуация указывает на возможность внутриутробного инфицирования. В сомнительных случаях необходимо повторить анализ через 7 – 14 дней для подтверждения сероконверсии.
- -IgG, -IgM – отсутствие инфицирования. Беременные женщины с таким результатом должны быть включены в группу риска и обследоваться каждый триместр.
Вероятность врождённого токсоплазмоза составляет 1 на 1000 – 3500 родившихся детей. Это возможно при свежем случае инфицирования менее чем за 6 месяцев до наступления беременности и во время беременности. По данным НЦ АгиП РАН до 5 – 7% женщин заражаются во время беременности. Риск внутриутробного заражения плода увеличивается от 17% в первом триместре до 80% – в третьем триместре в случае острого токсоплазмоза беременной. Тяжесть поражения плода находится в зависимости от срока инфицирования (стадии внутриутробного развития).
| Срок беременности (недели) | Риск заражения (%) | Исход |
| 0 – 8 | 17 | Тяжёлые аномалии развития, в/у гибель плода |
| 8 – 18 | 25 | Поражения ЦНС (гидроцефалия, кальцификаты в ткани мозга), печени, хориоретинит, судорожный синдром. |
| 18 – 24 | 65 | Нарушения функций различных органов (гепатоспленомегалия, желтуха, анемия, тромбоцитопения) |
| 24 – 40 | 80 | Субклинические проявления болезни с манифестацией через несколько лет (глухота, хориоретинит) |
Наиболее тяжёлые последствия возникают при заражении до 24 недель. При подтверждении первичного инфицирования матери в первые 8 недель рекомендуется прерывание беременности. В более поздние сроки необходимы дополнительные исследования (УЗИ, забор пуповинной крови плода путём кордоцентеза с целью определения специфических антител IgM класса) для выработки тактики лечения и решения вопроса о возможном прерывании беременности.
Краснуха
Для установления диагноза определяются IgM антитела в сыворотке крови, максимальный титр которых наблюдается через 2 -3 недели от начала заболевания, а полное их исчезновение происходит через 1 – 3 месяца. IgG антитела определяются с 7-го дня заболевания, а максимальный титр – на 21-й день. Затем происходит снижение титра до определённого уровня, свидетельствующего об устойчивом иммунитете.
Возможны следующие сочетания IgG и IgM антител в сыворотке крови:
- +IgG, -IgM – свидетельствует о перенесённом заболевании и устойчивом иммунитете. Иммунитет вырабатывается в результате перенесённых клинически выраженных и бессимптомных форм. В последнее время появились данные, что иммунитет после перенесённой краснухи не такой прочный как считали ранее, так как взрослые иногда заболевают краснухой (5% случаев), несмотря на то, что болели ею в детстве. В таком случае в сыворотке крови наблюдается прирост вируснейтрализующих антител (IgG).
- -IgG, +IgM либо +IgG, +IgM – первичное инфицирование, острая форма или бессимптомное течение, которое наблюдается в 30% случаях. В данной ситуации велика опасность внутриутробного инфицирования. При заражении в первом триместре рекомендуется прерывание беременности. В сомнительных случаях анализ необходимо повторить через 7 – 14 дней для подтверждения сероконверсии.
- -IgG, -IgM – отсутствие иммунитета. По последним данным 10 – 20% женщин детородного возраста не имеют иммунитета к вирусу краснухи. Поэтому необходимо обследовать женщин до беременности и при отсутствии иммунитета рекомендовать вакцинацию. Беременные женщины, не имеющие IgG антител к вирусу краснухи, включаются в группу риска и обследуются каждый триместр.
| Срок беременности (недели) | Риск заражения (%) | Исход |
| 0 – 12 | 80 – 90 | 20% случаев – в/у гибель плода, самопроизвольное прерывание беременности. 80% случаев – врождённые аномалии развития, триада Грега. |
| 12 – 16 | 50 | Глухота, отставание в умственном развитии, дефекты скелета. |
| 16 – 40 | 30 – 35 | Гепатоспленомегалия, миокардит, тромбоцитопения и др. Субклинические проявления болезни с манифестацией в раннем постнатальном периоде. |
Для подтверждения диагноза врождённой краснухи можно исследовать кровь плода, полученную с помощью кордоцентеза, на наличие специфических IgM антител. Данные антитела могут определяться в сыворотке крови плода с 23 недели гестации и сохраняются в крови внутриутробно инфицированного ребёнка в течение 6 – 12 месяцев после рождения. Иммунитет после врождённой краснухи менее стоек, так как формирование иммунитета происходит в условиях незрелой иммунной системы плода.
Для профилактики краснушной инфекции рекомендуется проведение вакцинации всех детей до 2-х лет и ревакцинация девочек в 12 – 14 лет для обеспечения иммунитета к вирусу краснухи в детородном возрасте, а также вакцинация женщин детородного возраста не имеющих иммунитета. Оценка эффективности вакцинации осуществляется с помощью определения в сыворотке крови специфических антител к вирусу краснухи IgG класса.
Цитомегаловирусная инфекция
Лабораторная диагностика ЦМВИ основана на определении специфических антител в сыворотке крови и других биологических жидкостях наряду с различными методами определения антигена и ДНК вируса. Наличие в крови специфических антител IgG и IgM класса зависит от формы и стадии ЦМВИ.
| Первичная инфекция (активная стадия) | Латентная форма (неактивная стадия) | Активная форма | ||||
| Перс. | Реактивац. | Суперинф. | ||||
| Клинические симптомы | ± | – | – | ± | ± | |
| IgG антитела | ± | + | + | + | + | |
| IgM антитела | + | – | ± | ± | + | |
| Выделение ДНК вируса | + | ± | + | + | + | |
| Риск передачи от матери к плоду (в баллах) | 5 | 1 | 4 | 3 | 2 | |
ЦМВ не выводится из организма полностью, поэтому при суперинфицировании нельзя говорить о реинфекции, так как повторное заражение возможно другими штаммами вируса. При первичном инфицировании сначала возрастает титр IgM антител, а затем IgG. Через 3 – 4 месяца IgM антитела исчезают, но при обострении ЦМВИ возможно незначительное и кратковременное увеличение их уровня (до 30% случаев), в то время как рост титра IgG антител во время реактивации инфекции более значительный.
Возможны следующие варианты сочетания IgG и IgM антител при ЦМВИ:
- -IgG, -IgM – отсутствие инфицирования. Наблюдается у 5 – 10% взрослого населения. Беременные женщины, не имеющие IgG антител к ЦМВ, включаются в группу риска и обследуются каждый триместр.
- ±IgG, +IgM – первичное инфицирование. Первичная ЦМВИ, возникающая у беременных в 1 – 4% случаях, сопровождается большим риском заражения плода, чем реактивированная.
- +IgG, ±IgM – персистирующая инфекция, реактивация. Можно рассматривать как косвенный признак вирусемии и обострения инфекции. Риск заражения плода составляет 0,5 – 2,5%. В большинстве случаев ЦМВИ протекает бессимптомно и при этом в анамнезе женщины имеются сведения о неблагоприятных исходах беременностей: выкидыши, мёртворождения, рождения детей с пороками развития.
- +IgG, -IgM – инфицированность, состояние ремиссии. Установлено, что наличие специфических IgG антител против ЦМВ в крови пациента указывает скорее на его инфицированность, чем на защищённость от инфекции. Данная ситуация не представляет непосредственной опасности для плода, но так как во время беременности развивается состояние физиологического иммунодефицита, в группу риска должны быть включены и серопозитивные и серонегативные женщины.
Заражение в ранние сроки беременности приводит в ряде случаев к внутриутробной гибели плода, выкидышам, мёртворождению, рождению детей с пороками развития (дисплазии легочного ствола и аорты, микроцефалия, атрезия пищевода, гипоплазия почек и легких и др.). При заражении в более поздние сроки беременности пороки развития не формируются, но с первых дней жизни ребёнка выявляются различные патологические синдромы (гепатоспленомегалия, геморрагический синдром, гидроцефалия, пневмония, нефрит, энтерит и др.).
Герпесвирусная инфекция
Лабораторная диагностика ВПГИ включает в себя определение специфических антител к ВПГ в сыворотке крови наряду с определением антигена ВПГ в клетках крови, осадка мочи, слюне. Так как ВПГ I и ВПГ II имеют общие антигенные детерминанты, раздельное определение антител возможно только с помощью моноклональных антител. Поэтому для скрининговых обследований удобнее определять суммарные IgG к ВПГ I и ВПГ II и суммарные IgM антитела. При постановке диагноза необходимо учитывать лабораторные данные и клинические симптомы.
Возможны следующие варианты при определении специфических антител к ВПГ:
- -IgG, -IgM – отсутствие инфицирования. Наблюдается у 5 – 10% взрослого населения. Беременные женщины, не имеющие IgG антител к ВПГ, включаются в группу риска и обследуются каждый триместр.
- ±IgG, +IgM – первичное инфицирование. Клинические симптомы выявляются в 33% случаев. Возможна трансплацентарная передача. Риск заражения ребёнка во время родов – 50 – 70%. ВПГ передаётся через плаценту в 10 раз реже чем цитомегаловирус.
- +IgG, ±IgM – персистирующая инфекция, реактивация. Как и при ЦМВИ, можно рассматривать как косвенный признак вирусемии и обострения инфекции. В данном случае во время беременности риск заражения плода составляет 5%. В большинстве случаев ВПГИ имеет атипичное течение, и при этом в анамнезе женщины имеются сведения о неблагоприятных исходах беременностей: выкидыши, мёртворождения, рождения детей с пороками развития. Женщины с таким анамнезом подлежат обследованию до беременности.
- +IgG, -IgM – инфицированность, состояние ремиссии. Установлено, что наличие специфических IgG антител к ВПГ, как и при ЦМВИ, в крови пациента указывает скорее на его инфицированность, чем на защищенность от инфекции. Данная ситуация не представляет непосредственной опасности для плода, но так как во время беременности развивается состояние физиологического иммунодефицита, в группу риска должны быть включены и серопозитивные и серонегативные женщины (возможно и первичное инфицирование и обострение ВПГИ). При необходимости обследуют обоих супругов.
Заражение ВПГ в первые 20 недель беременности часто приводит к спонтанному аборту, а в последние недели – к преждевременным родам, либо к врождённому герпесу. Врождённый герпес характеризуется желтухой, гепатоспленомегалией, аномалиями развития ЦНС и т. д.
Чаще всего заражение происходит во время родов. Максимальный риск наличия ВПГ в родовых путях – рецидив за 6 – 8 недель и менее перед родами. Инкубационный период составляет 2 – 14 суток. Неонатальный герпес проявляется везикулами на кожных покровах, конъюктивитом, неврологическими симптомами, герпетическим энцефалитом. Летальность при генерализованной ВПГИ – до 75%. Для диагностики используют определение суммарных антител к ВПГ в крови новорождённого в динамике в течение первых 3 – 4 недель жизни. В случае обнаружения IgM антител можно предположить инфицирование.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
С-реактивный белок (СРБ, CRP)
С-реактивный белок (СРБ, CRP): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Лабораторные исследования во время беременности
В идеальном случае проконсультироваться с врачом и пройти лабораторное обследование женщине нужно за 2 – 3 месяца до наступления беременности. При этом большое значение могут иметь данные о перенесённых инфекциях и результаты исследований на болезни, заведомо создающие проблемы для будущего ребёнка.
Вирус Эпштейна–Барр
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Источник
